Einleitung
In Deutschland erleiden jährlich ca. 20.000 Kinder und Erwachsene eine Brandverletzung. Hiervon sind etwa 1.600 als „schwer“ einzustufen und in einem Brandverletztenzentrum intensivpflichtig zu therapieren 1.
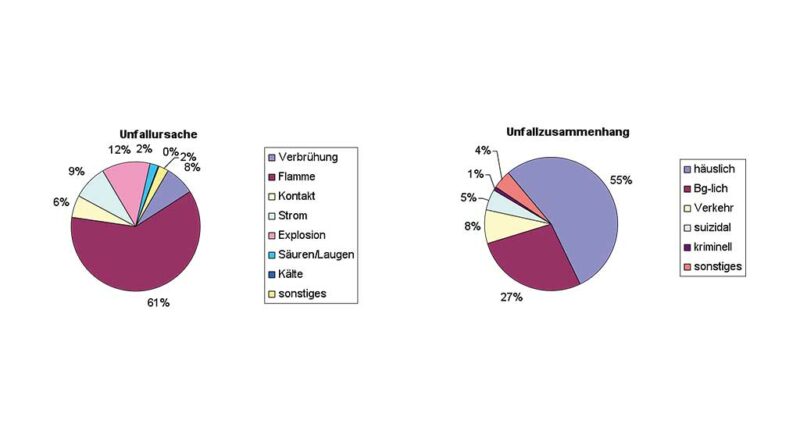
Flammenverletzungen dominieren dabei vor Explosionsfolgen und Stromeinwirkungen. Seltener verursachen Verbrühungen, Kontaktverbrennungen oder Laugen bzw. Säuren Hautschäden (Diagramm 1 u. 2). Am häufigsten entstehen solche Unfälle im häuslichen Umfeld (ca. 60 %); beim Grillen, im Umgang mit Bio-Ethanol oder beim Kochen mit Gas bestehen besondere Gefahrenquellen. Konstant niedrige Anteile derartiger Verletzungen sind dagegen angesichts effizienter Unfallverhütungsmaßnahmen im gewerblichen Bereich festzustellen 2.
Ab tiefgradigen Verbrennungen (IIb) werden dermale Strukturen als Grundlage physiologischer Regeneration durch Epithelisierung weitestgehend zerstört. Überschießende Reparaturmechanismen führen zu hypertropher (überschießender) Narbenbildung. Dem 18 bis 24 Monate dauernden Prozess der Narbenreifung, der längsten Phase der Wundheilung, liegt eine Umstrukturierung der Narbe zugrunde. Es resultiert eine verdickte und verfestigte, elastischere und mechanisch besser belastbare Narbe. Daneben reagiert das psycho-emotionale Gleichgewicht mehr oder weniger intensiv auf das erlebte Trauma, die Zeit der Akutversorgung sowie die Phase der Rehabilitation, und zwar mit einer allmählichen Gewöhnung und einer Akzeptanz der Veränderungen.
Über die Summation des Verlustes an körperlicher Unversehrtheit, die Limitierung funktioneller Fähigkeiten sowie den meist nur temporären Verlust an sozialer Souveränität und Selbstständigkeit definiert sich der Grad an individueller Betroffenheit des einzelnen Brandverletzten. Hieraus lässt sich die zwingende Notwendigkeit einer komplexen medizinisch fundierten Nachbehandlung ableiten.
Reha-Indikation
In Anlehnung an die Empfehlungen der Deutschen Gesellschaft für Verbrennungsmedizin e. V. (DGV) sowie der Deutschsprachigen Arbeitsgemeinschaft für Verbrennungsbehandlung (DAV) sind als Hauptindikationen zur stationären Rehabilitation Verbrennungen 2. Grades (2b) ab 15 % sowie bei Verbrennungen 3. Grades ab 10 % und mehr der Körperoberfläche zu sehen.
In Problemregionen wie den Händen, dem Gesicht, der vorderen Hals- bzw. Schulterpartie sowie gelenkübergreifend z. B. am Ellenbogen, Kniegelenk oder Knöchel wirken sich mitunter auch kleinflächige Narben besonders nachteilig auf funktionelle Ergebnisse aus. In solchen Fällen, wie auch beim Polytrauma, bei Starkstromunfällen oder zusätzlichen Amputationen, orientiert sich der Rehabilitationsbedarf in erster Linie an den funktionellen Zielsetzungen.
Reha-Voraussetzungen
Neben einer stabilen Herz-Kreislauf-Situation sowie ebensolchen Organfunktionen gelten folgende Zugangsvoraussetzungen: Abschluss der Phase der spezifischen Intensiv- und akuten Verbrennungsbehandlung sowie fehlende Notwendigkeit für rekonstruktive oder funktionsverbessernde chirurgische Interventionen. Der Betroffene muss soweit motiviert oder motivierbar sein, dass er erforderliche Therapieoptionen absolvieren und aktiv an der Zielerreichung mitarbeiten kann.
Reha-Zentren
Analog zur Zentralisierung der Akutversorgung erfordern sowohl das notwendige detaillierte Wissen über spezifische Behandlungen als auch besondere strukturelle und personelle Voraussetzungen eine Konzentration der Rehabilitationsbehandlung in wenigen speziell qualifizierten Reha-Zentren. Nur dort bestehen die technischen, personellen und organisatorischen Voraussetzungen, eine entsprechende fachliche Qualifikation der Mitarbeiter sowie – durch Mindestfallzahlen von 50 pro Jahr – die Voraussetzungen für eine optimierte und den speziellen Erfordernissen Brandverletzter gerecht werdende rehabilitative Versorgung.
Reha-Ziele
Ziel einer jeden rehabilitativen Intervention ist es, die durch thermisches Trauma und Narbenbildung sowie erschütterte Psychoemotionalität verursachte Funktions- und Teilhabelimitierung zu beseitigen bzw. zu minimieren. Dem Brandverletzten soll entsprechend seinen individuellen Erwartungen an die Lebensgestaltung eine Rückkehr in seine gewohnte Lebenssituation ermöglicht werden. Daraus ergeben sich folgende globale Zielsetzungen:
- Förderung der Narbenreifung und Narbenstabilität,
- Verringerung oder Beseitigung gestörter Körperfunktionen,
- funktionelle Adaptation (Erlernen von Ersatzstrategien) zur Verbesserung der funktionalen Aktivität,
- Verbesserung des Wissensstandes zum Krankheitsbild und Verbesserungsmöglichkeiten,
- emotionale Stabilisierung und Ressourcenaktivierung zur Traumabewältigung.
Rehabilitationsprozess und Reha-Team
Mittels eines sogenannten Stufenmanagements werden Therapeuten aus den verschiedensten Berufsgruppen in die medizinische, soziale und berufliche Rehabilitation sowie die psychologische Betreuung des Patienten während einer komplexen und vielseitigen Rehabilitationsmaßnahme eingebunden. Dazu zählen:
Rehabilitative Krankenpflege
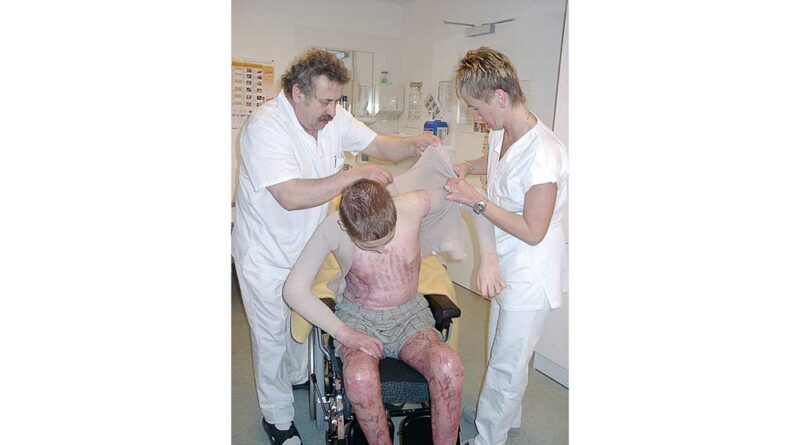
Mit dem Training der Aktivitäten des täglichen Lebens (ADL) ab dem Morgen, der Haut- und Wundpflege sowie der Unterstützung in der Körperpflege erreichen zeitlicher Umfang und Intensität der Pflegeinterventionen einen außergewöhnlichen Umfang (Abb. 1).
Eine fachgerechte Versorgung bestehender Epitheldefekte (meist oberflächliche Ulzerationen), aber auch tieferer bzw. großflächigerer Epitheldefekte bedürfen der qualifizierten Weiterbildung und der intensiven Auseinandersetzung mit modernen Wundmanagementkonzepten und innovativen Verbandsmaterialien.
Spezifische Narbenbehandlung
Integraler Bestandteil der individuellen Behandlung sind tägliche medizinische Vollbäder mit rückfettenden, Feuchtigkeit spendenden, Juckreiz mildernden oder bei entsprechender Hautsituation auch antiseptischen Badezusätzen.
Im Wissen darum, dass regelmäßige Massagen sowohl die Maturität als auch die Charakteristika einer Narbe unabhängig von der angewandten Technik fördern 3, werden in Bad Klosterlausnitz täglich spezielle manuelle Narbenmassagen angewandt. Diese enthalten Elemente der Lymph- und Bindegewebsmassage. Der lokal entstauende Effekt verbessert lokal die trophische Situation, fördert die Narbenreifung, die Verschieblichkeit des Gewebes und die Beweglichkeit der Gelenke.
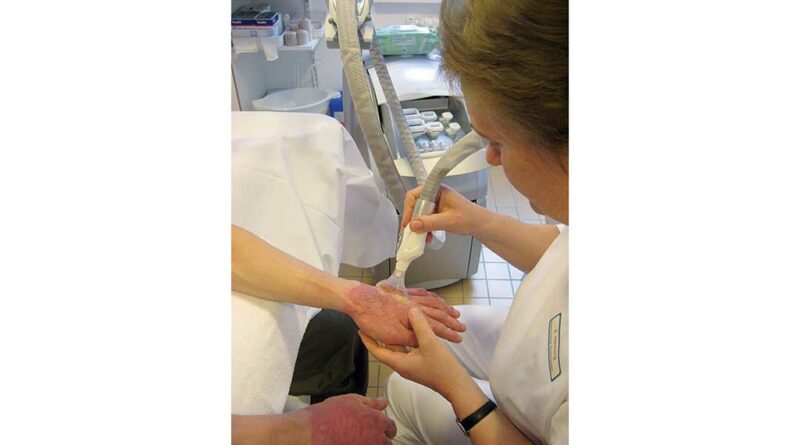
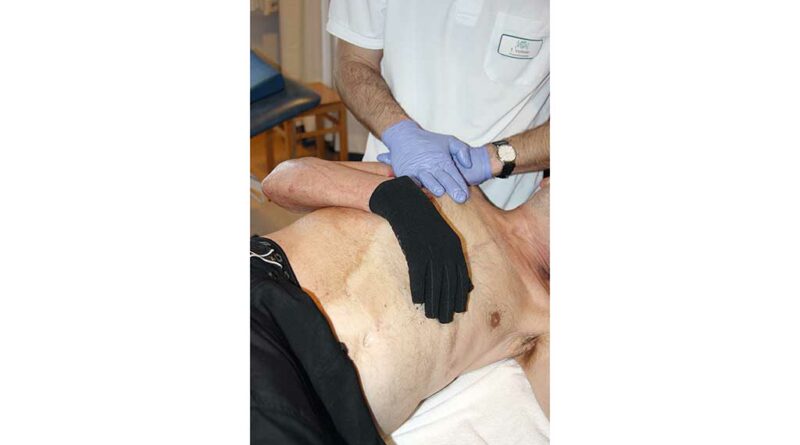
Im weiteren Verlauf ist dann meist der Einsatz der Unterdruckvakuummassage (LPG®) möglich. Computerassistiert wird ein Unterdruck – veränderlich von 70 bis maximal 650 mbar, im pulsierenden Modus bis zu 50 % variabel – aufgebaut und je nach Zielsetzung Parameter wie Impulsdauer und ‑pause variiert. Besonders in festen und stark gestauten Narbenarealen sind so Flüssigkeitseinlagerungen und Bindegewebe zu mobilisieren. Die UVM kann sowohl bei frischeren als auch mehrere Jahre alten Narben einen Effekt erzielen (Abb. 2).
Krankengymnastik
Mit dem Ziel der Förderung der Gelenkmobilisation, der Dehnung von Weichteilstrukturen, der Anregung propriozeptiver Afferenzen und der Anbahnung alltagsrelevanter Funktionen kommen hierbei überwiegend einzeltherapeutische, aber auch Gruppenbehandlungen zum Einsatz. Abhängig vom Ausmaß der Brandverletzung und der Dauer der Akutbehandlung sind Dekonditionierung, Reduzierung der Muskelfähigkeiten sowie Störungen des sensomotorischen Systems unterschiedlich ausgeprägt. Hieraus leitet sich die Indikation für ein Koordinationstraining sowie die auf Kraft- und Konditionsverbesserung ausgerichtete Medizinische Trainingstherapie ab (Abb. 3).
Ergotherapie
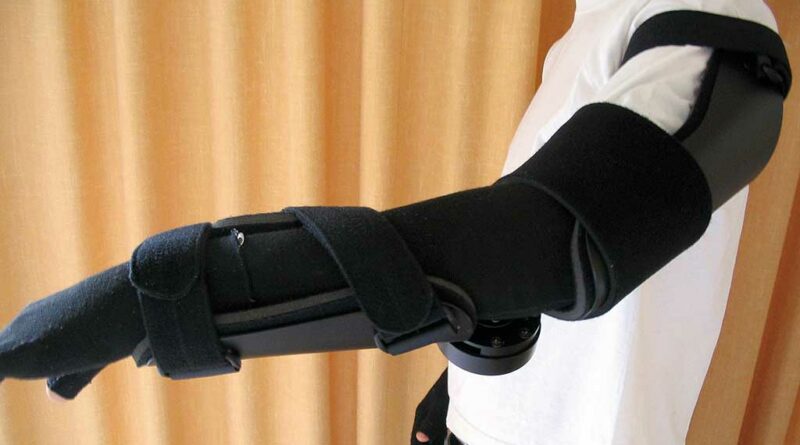
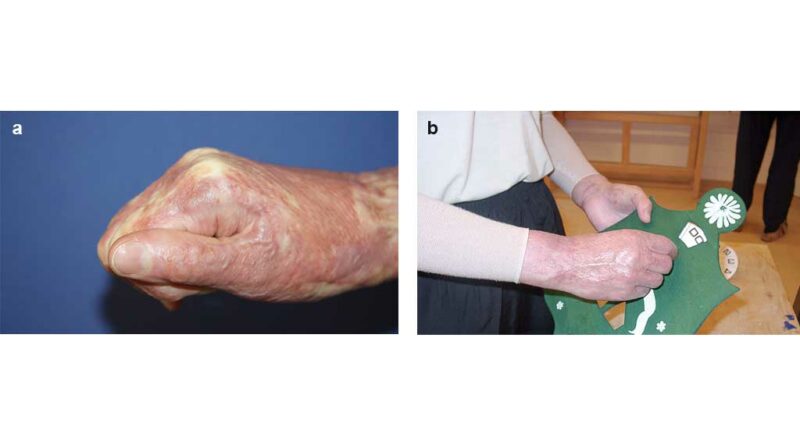
Hierbei werden in erster Linie Funktionsstörungen im Bereich der oberen Extremitäten behandelt. Schwerpunkte funktions‑, alltags- und berufsorientierter Ergotherapie sind neben aktiven und passiven Bewegungsübungen die Behandlung der Narbenzüge und kontrakter Strukturen, die Lagerungs- und Schienenbehandlung, ein Propriozeptions‑, Feinmotorik- und Sensibilitätstraining sowie die Versorgung mit notwendigen Hilfsmitteln (Abb. 4a u. b).
Paraffinanwendungen, die trotz Wärme (ca. 40° C) ebenso wie Massagen mit Kakaobutter in der Therapievorbereitung als förderlich und angenehm empfunden werden, dienen der Vermeidung narbenbedingter Bewegungs- bzw. Funktionseinschränkungen und Kontrakturen. Die Förderung alltagsrelevanter Fähigkeiten mit Bezug zu ADLs und individueller Souveränität (sich waschen, ankleiden, kochen, essen) wird ebenso wie die soziale, später auch die berufliche Integration den individuellen Erwartungen angepasst (Abb. 5).
Kompressionstherapie
Ein kontinuierlicher Druck von durchschnittlich 25 mmHg auf die Narbe fördert den Prozess der Narbenreifung. Dies gilt im klinischen Alltag als Standard in der Prophylaxe und Therapie hypertropher Narben 4. Dabei sind neben Reaktionen auf zellulärer Ebene vaskuläre und mechanische Effekte als wirkungsauslösend zu beobachten 5 6. Bei der Auswahl geeigneter Kompressionsbekleidung sind qualitative Erfordernisse, Trage- und Nutzungskomfort, aber auch Kosten und Servicebedingungen entscheidend.
Langzuggewebe sind gerade in der Erstversorgung als Kompressionsbandagen zu bevorzugen. Durch eine hohe Toleranz gegenüber Volumen- und damit Umfangsschwankungen wird der effektive Kompressionsdruck aufrechterhalten. Im Handling erleichtert die hohe Dehnfähigkeit gerade in der Anfangsphase das Anziehen (siehe Abb. 1).
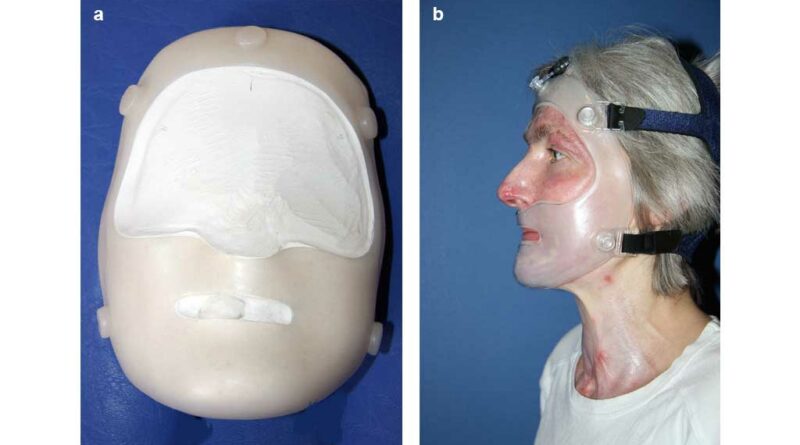
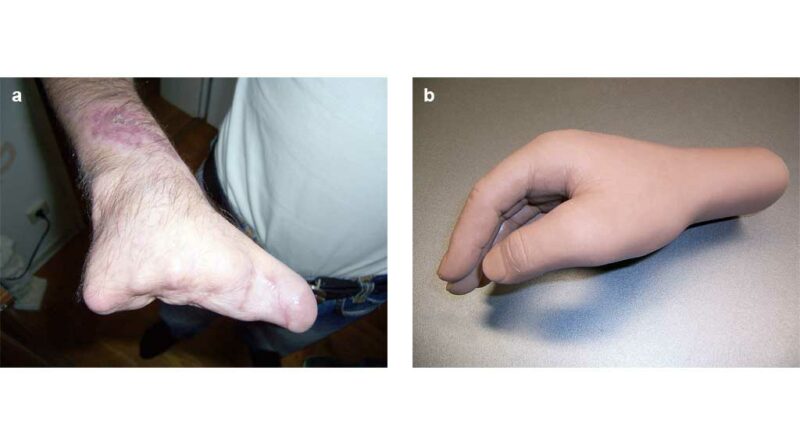
An sowohl konkav als auch konvex konturierten Körperregionen, z. B. im Gesichts‑, Hals- oder Handbereich, bewähren sich Maßanfertigungen aus Silikon, die einen positiven Einfluss auf die Narbenentwicklung haben (Abb. 6a u. b). Dessen eigentlicher Wirkmechanismus ist zwar nicht abschließend belegt, ein Effekt auf Kollagensynthese und Reparaturmechanismen wird jedoch in mehreren Studien beschrieben 7 8. Silikon bietet in der klinischen Anwendung viele Gestaltungsmöglichkeiten. In unterschiedlichen Shorehärten (030 = weich, 20 = fest) maßgefertigte Pelotten aus hochtemperaturvernetzten Silikonen garantieren eine orthopädietechnische Individualisierung der Narbentherapie 9, besonders in Problemregionen (Abb. 7a u. b).
Psychologische Aspekte
Die menschliche Haut ist aus psychologischer Sicht eine besondere Grenzzone. Zugleich erfüllt sie vielfältige physische Funktionen und ist Ausdrucksorgan unserer Gefühlszustände 10. Eine schwere Brandverletzung hinterlässt daher neben körperlichen auch oft seelische Narben. Der psychische Heilungsprozess und die Anpassung an ein verändertes Leben bedürfen längerer Zeit und mitunter professioneller Unterstützung. Im Rehabilitationsprozess sind frühzeitiges Erkennen und gezielte psychotherapeutische Unterstützung elementar für den Teilhabeprozess des Patienten. Veränderungen im äußeren Erscheinungsbild durch sichtbare Verletzungen und Narben gehen für den Betroffenen häufig mit Scham- und Schuldgefühlen, Angst vor Stigmatisierung, Selbstwertzweifeln, Trauer und starken Stimmungsschwankungen einher. Die psychischen Folgeerscheinungen und störungsrelevanten Diagnosen sind vielfältig. Sie reichen von Angststörungen über Posttraumatische Belastungsstörungen, Anpassungsstörungen und Depressionen bis hin zu schweren und anhaltenden Identitätsproblemen oder sogar dauerhaften Persönlichkeitsveränderungen.
Insgesamt lässt sich bei mehr als 50 % der betroffenen Brandverletzten kurz nach der Akutphase eine psychische Diagnose nachweisen, die in den sechs Monaten danach jedoch in der Regel absinkt und die nicht auf Depressionen oder PTSD beschränkt ist. Auch vier Jahre nach dem Unfallereignis haben Brandverletzte noch eine signifikant höhere Erkrankungshäufigkeit bei psychoemotionalen Erkrankungen als Vergleichsstichproben 11.
Im Falle des Vorliegens einer PTBS liegt der Schwerpunkt der Intervention neben der Psychoedukation zur Endpathologisierung zunächst auf der Vermittlung von Strategien zur emotionalen Stabilisierung und Affektregulation. Die Patienten haben in der Regel eine lebensbedrohliche Situation erlebt. Nachhallerinnerungen, Flashback-Erlebnisse und Albträume lassen Erinnerungen und Gefühle wieder plastisch werden, als sei die Bedrohung noch existent.
Es gilt daher, Selbsthilfestrategien zur Beruhigung und Distanzierung zu vermitteln. Bei ausreichender Stabilisierung kann bereits in der Phase des Reha-Aufenthaltes mit gezielter Traumakonfrontation unter Einsatz von EMDR (Eye Movement Desensitization and Reprocessing) begonnen werden, was zu einer deutlichen Symptomreduktion führen kann.
Nachsorge
Trotz einer 4- bis 8‑, teils sogar 12-wöchigen stationären Rehabilitation ist eine konsequente ambulante Weiterbehandlung mit Narbenmassage, Kompressionstherapie und – entsprechend den Funktionseinschränkungen – auch kranken- bzw. ergotherapeutischer Weiterbehandlung meist über 12 bis 18 Monate erforderlich. Regelmäßige Nachsorgeuntersuchungen in der einem Brandverletztenzentrum angegliederten Ambulanz sollten in den ersten 18 bis 24 Monaten zum Standard gehören. Wertvolle Beratungstätigkeit leisten zudem Selbsthilfegruppen.
Fazit
Nur ein komplexes und spezialisiertes sowie individualisiertes und zugleich vielseitiges Rehabilitationskonzept kann den spezifischen Ansprüchen des Brandverletzten gerecht werden.
Dieser benötigt bei den ersten Schritten im „neuen Leben“ Begleitung, die sich durch Sachkompetenz, Professionalität, Erfahrung, zielgerichtetes Handeln und Einfühlungsvermögen auszeichnet. Traumaassoziierte psychoemotionale Störungen müssen durch geeignete Screening-Verfahren frühzeitig erkannt und geeigneten ressourcenorientierten Behandlungskonzepten zugeführt werden.
Auch wenn gesamtgesellschaftliche Wertvorstellungen über körperliche Intaktheit, Funktionalität und Leistungsfähigkeit im Widerspruch zur tatsächlich erlebten Lebensqualität des Brandverletzten stehen – Ziel jeglicher rehabilitativer Intervention ist und bleibt die Rückkehr in eine neue Normalität des persönlichen und beruflichen Lebens. Rehabilitative Interventionen sind im Einzelfall so lange zu rechtfertigen, wie durch verbesserte Körperfunktionen oder entsprechende Kompensationsfähigkeiten eine höhere Aktivität und letztlich eine verbesserte Gestaltung der individuellen Lebenssituation und eine Erhöhung der Teilhabefähigkeit erreichbar sind.
Der Autor:
Dr. med. Hans Ziegenthaler
Leitender Arzt Reha-Zentrum
für Brandverletzte
Moritz Klinik GmbH & Co. KG
Herrmann-Sachse-Straße 46
07639 Bad Klosterlausnitz
hans.ziegenthaler@moritz-klinik.de
Begutachteter Beitrag/Reviewed paper
Ziegenthaler H. Komplexe stationäre Rehabilitation bei Schwerstbrandverletzten im Reha-Zentrum. Orthopädie Technik, 2013; 64 (12): 56–62
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Konservative Versorgung einer adulten Skoliose mit einem modularen Bausatz – ein Versorgungsbeispiel — 6. März 2026
- Ottomann C, Hartmann B. Die Pathophysiologie des Verbrennungstraumas. Intensivmed,2004; 41: 380–387
- Ziegenthaler H, Neumann U, Fritzsche U, Sühnel B, Brückner L. Polytraumatisierte Brandverletzte. Eine besondere Herausforderung in der Rehabilitation. Orthopäde, 2005; 34: 906–916
- Patiño O, Novick C, Merlo A, Benaim F. Massage in hypertrophic scars. J Burn Care Rehabil, 1999; 20: 268–281
- Nast A, Eming S, Fluhr J, Fritz K, Gauglitz G, Hohenleutner S, Panizzon RG, Sebastian G, Sporbeck B, Koller J. Leitlinienreport. S2-Leitlinie Therapie pathologischer Narben (hypertrophe Narben und Keloide). http://www.awmf.org/uploads/tx_szleitlinien/013–030l_S1_Pathologische_Narben_2012-04.pdf (Stand: 04/2012, Zugriff am 08.11.2013)
- Serghiou MA, Ott S, Farmer S, Morgan D, Gibson P, Suman OE. Comprehensive rehabilitation of the burn patient. In: Herndorn D (ed). Total burn care. Philadelphia: Saunders, 2007; 620–651
- Tomasek JJ, Gabbiani G, Hinz B, Chaponnier C, Brown RA. Myofibroblasts and mechano-regulation of connective tissue remodelling. Nat Rev Mol Cell Biol, 2002; 3: 349–363
- O’Brien L, Pandit A. Silicon gel sheeting for preventing and treating hypertrophic and keloid scars. Cochrane Database Syst Rev., 2006; Jan 25: CD003826
- Van den Kerckhove E, Stappaerts K, Boeckx W, Van den Hof B, Monstrey S, Van der Kelen A, Cubber J. Silicones in the rehabilitation of burns – a review and overview. Burns, 2001; 27: 205–214
- Meier P. Silikon und Kompression in der Nachbehandlung Schwerbrandverletzter. Orthopädie Technik, 2012; 63 (12): 48–51
- Peseschkia N. Positive Psychotherapie. Frankfurt a. M.: Fischer, 2010
- Ter Smitten MH, de Graaf R, Van Loey NE. Prevalence and co-morbidity of psychiatric disorders 1–4 years after burn. Burns, 2011; 37 (5): 753–761