Befunderhebung/ Bedarfsermittlung
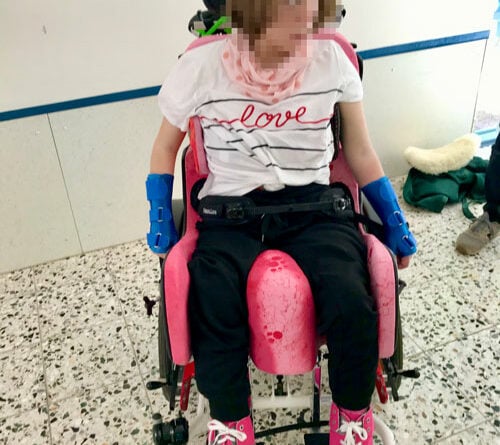
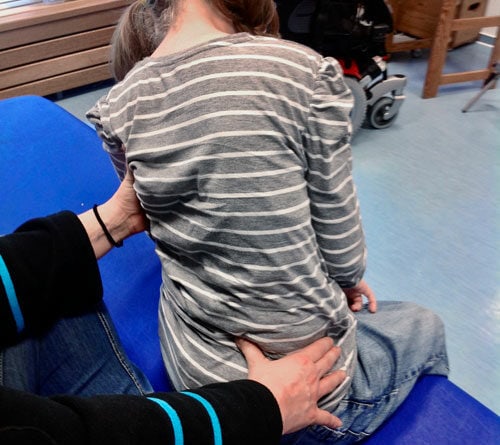
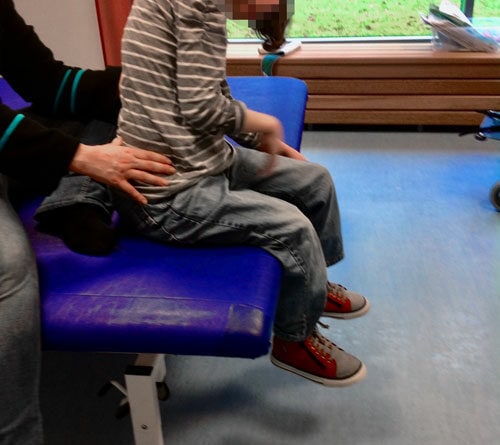
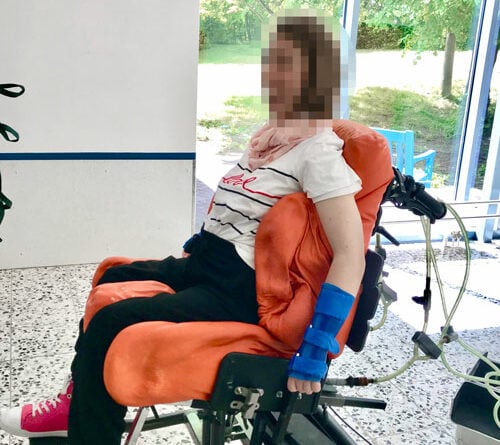
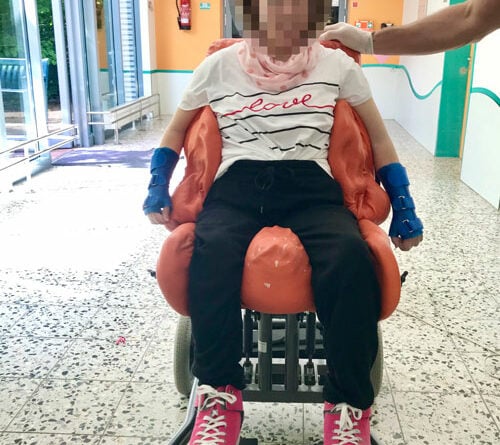
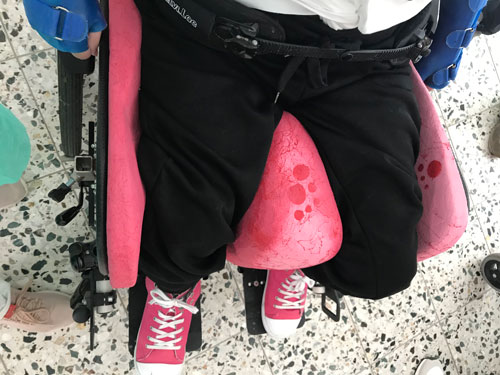
Basis für die Fertigung einer individuellen Sitzschalenversorgung durch die Orthopädietechnik-Hersteller ist der medizinische Befund durch die Ärzte und Therapeuten. Ergänzend prüfen die verantwortlichen Techniker vor der Abnahme des Abdrucks persönlich die Körperstrukturen und ‑funktionen des Patienten. Geprüft werden motorisch-funktionelle Fähigkeiten sowie Mobilität, Tonusverhältnisse, Kontrakturen, Asymmetrien oder Skoliose, zudem die Beweglichkeit der Gelenke, der Hüfte, der Wirbelsäule und der Extremitäten (Abb. 1 u. 2). Für die Bedarfsanalyse ebenso wichtig ist eine Begutachtung des Wohnumfeldes. Aus Gesprächen mit Angehörigen, Betreuern, Ärzten, Therapeuten und Pflegekräften ergeben sich zusätzliche Erkenntnisse zum Bedarf, beispielsweise hinsichtlich der Frage, ob weitere medizinische Versorgungsgeräte berücksichtigt werden müssen.
Durch eine solche Befunderhebung und Bedarfsermittlung ergibt sich ein sehr genaues Bild über die aktuellen Möglichkeiten und Bedürfnisse des Patienten, das für eine Umsetzbarkeit gemäß der sogenannten SMART-Formel (SMART = spezifisch, messbar, akzeptiert, realistisch, terminierbar) und die Erstellung eines weitsichtigen Versorgungskonzepts entscheidend ist. Die nach den Vorgaben der International Classification of Functioning, Disability and Health (ICF) der Weltgesundheitsorganisation (WHO) formulierten Ziele 1 und das darauf basierende transparente Versorgungskonzept zeigen dem Kostenträger den aktuellen Versorgungsbedarf auf und bilden die Grundlage für die Arbeit der für die Versorgung zuständigen Orthopädietechniker.
Wie unter anderem Kinder im schulpflichtigen Alter mit Zerebralparese (“cerebral palsy”, CP) 2 durch die Versorgung mit einer funktionalen, individuellen Sitzschalen in der Teilhabe unterstützt werden und inwiefern die spezielle Versorgung zur Verbesserung ihrer Körperfunktionen beiträgt, haben unter anderem F. Aileen Costigan und Janice Light in ihrer Studie “Functional seating for school-age children with cerebral palsy: an evidence-based tutorial” 3 untersucht.
Vakuumabdruck
Um eine möglichst exakte Abformung des Körpers des Patienten in einer seinem Krankheitsbild entsprechend optimal ausgerichteten Sitzposition zu erhalten, wird zunächst ein Vakuumabdruck erstellt. Er dient als Formsimulation der zu fertigenden Sitzschalenversorgung. Die Abnahme des Abdrucks des Patienten erfolgt durch zwei versierte Orthopädietechniker mit Hilfe eines verstellbaren Multifunktionsuntergestells und zweier mit Styroporkügelchen gefüllter Latexkissen. Vorbereitend wird zunächst das Gestell auf die individuellen Körpermaße des Patienten eingestellt. Die Latexkissen werden mit Luft aufgefüllt und entsprechend den Körpermaßen, den individuellen Auflageflächen und eventuellen Asymmetrien vorgeformt. Für die Abdrucknahme wird der Patient dann vollständig bekleidet auf den Kissen positioniert. Durch die schrittweise Ausrichtung des Patienten – beginnend bei der Positionierung der Füße auf den Stützen des Untergestells über die Beckenausrichtung bis hin zum Kopf – wird der Patient von einem Techniker in die gewünschte Position gebracht, während der zweite den Patienten stützt. Um mit Hilfe der Vakuumkissen eine adäquate Aufrichtung zu erreichen, werden zusätzlich die Sitzkantelung und die Rückenwinkelverstellung des Untergestells genutzt. Die mittels einer elektrischen Pumpe während des Positioniervorgangs regulierbare Luftzufuhr und ‑abfuhr in den Vakuumkissen erlaubt eine kontinuierliche Anpassung, bis der Patient optimal ausgerichtet ist. Ziel ist es, eine aufrechte und balancierte Sitzhaltung zu erreichen. Sitzt der Patient entspannt und sind auch die am Abdruck beteiligten Personen – hierzu zählen gegebenenfalls die Angehörigen, Therapeuten oder Betreuer vor Ort – mit der Haltung des Patienten zufrieden, schließt eine Fotodokumentation den Positionierungsvorgang ab (Abb. 3–5).
Digitale Erstellung des Positivmodells
Anhand des Vakuumabdrucks des Patienten wird das Positivmodell erstellt, das als Form für die Fertigung der Innenschale des Sitzsystems dient. In der herkömmlichen Fertigungsweise wurde dieser Vorgang rein manuell umgesetzt. Der Vakuumabdruck wurde mit einem speziellen Zweikomponentenschaum ausgeschäumt und das Modell nach dem Aushärten per Hand mit der Raspel geglättet, bis es exakt dem Abdruck des Patienten und den Erkenntnissen aus der vorangegangenen Palpation entsprach. Alternativ konnte dieser Vorgang auch durch das Auslegen von Gipsbinden und die Erstellung eines Gipsmodells umgesetzt werden.
Im digital assistierten Fertigungsverfahren lesen die speziell geschulten Orthopädietechniker den Vakuumabdruck zunächst mittels eines Tablets per “Structure Sensor 3D Scanner” aus (Abb. 6). Mit Hilfe einer speziellen Software (beispielsweise “Canfit”) wird anschließend das Positivmodell am PC erstellt (Abb. 7). Wie beim manuellen Verfahren auch setzt das Modellieren des Positivmodells am PC eine hohe Fachkompetenz der verantwortlichen Techniker voraus, die auf einer langjährigen Erfahrung bei der Fertigung individueller Sitzschalenversorgungen basiert.
Vorteile des digitalen Verfahrens: Die Daten liegen sofort vor; das Modell wird direkt erfasst und als 360°-Vorschau über den PC angezeigt. Die Techniker können den Modellentwurf am Monitor jetzt detailliert überarbeiten, an die individuellen Maße des Patienten anpassen und die Position von Pelotten, Gurten oder anderen stützenden Komponenten festlegen. Notwendige Korrekturen sind über die Software “Canfit” am PC jederzeit problemlos durchzuführen.
Das digital unterstützte Verfahren der Modellerstellung bringt noch weitere Vorteile mit sich:
- Eine Ausgasung durch das Auftragen des Modellierschaums sowie eine Staubbelastung, die bei der manuellen Erstellung des Positivmodells durch das Glätten von Falten oder das Entfernen überflüssiger Übergänge entsteht, und somit eine gesundheitliche Belastung der Mitarbeiter werden so vermieden.
- Wartezeiten für die Aushärtung des Modells sowie eventuelle Transportwege vom Patienten zur Werkstatt oder umgekehrt entfallen.
- Schließlich fällt kein Entsorgungsmaterial an, das bei der manuellen Herstellung des Positivmodells entsteht.
Innenschale: Fräsassistenz durch 6‑Achs-Roboter
Bei der manuellen Fertigung der Sitzschale wird das Positivmodell aus Zweikomponentenschaum in einer verstellbaren Schäumkiste aus Holz befestigt und mit einem eigens entwickelten Vierkomponentenschaum ausgeschäumt. Nach einer halben Stunde Aushärtezeit wird der auf diese Weise gegossene Korpus der Innenschale vom Positivmodell gelöst und von den Technikern mit Hilfe eines Laserlots und einer Bandsäge auf Form geschnitten. Eine traditionelle Alternative ist beispielsweise das Verfahren der Tiefziehtechnik: Dabei wurde ein Gipsmodell mit einem zwei Zentimeter dicken geschlossenporigen Schaum bezogen und anschließend mit einer acht Millimeter dicken Polyethylenschicht von außen verstärkt.
Die digital assistierte Methode beschleunigt diesen Vorgang. Entspricht das am PC erstellte Positivmodell allen Vorgaben der Individualversorgung, werden die Daten für die Realisierung der Innenschale des Sitzsystems an einen 6‑Achs-Fräsroboter übertragen (Abb. 8–10). Der Roboter ist auf eine optimale Fräsgeschwindigkeit von acht Zentimetern pro Sekunde eingestellt. Das Basismaterial – ein Schaumblock – steht in verschiedenen Härteraden zur Verfügung. In der Einführungsphase wurde daher sorgfältig getestet, welcher Härtegrad für die Sitzschalenfertigung optimal geeignet ist. Wartezeiten für die Aushärtung des Materials, wie sie im manuellen Fertigungsverfahren anfallen, werden bei diesem Verfahren eingespart.
Dem Roboter ist es möglich, durch den Einsatz dreier Frästische parallel auch über Nacht zu fräsen. So stehen am folgenden Morgen drei separate Produkte zur Verfügung.
Fertigung des Außenkorpus
Ein tiefgezogener Polyethylen-Korpus kommt aufgrund der digitalen Modellerstellung und der Dichte des Innenschaums nicht in Frage. Der passgenaue Außenkorpus der Sitzschale wird wie zuvor mit klassischem Handwerk in der Metallwerkstatt gefertigt. Der Größe und dem Gewicht des Patienten entsprechend schneiden die Mitarbeiter das Rücken- und das Sitzteil aus zwei bis drei Millimeter starkem Aluminiumblech zu, kanten es im vorgegebenen Winkel und bearbeiten die überschüssigen Kanten, bevor beide Bleche zusammengenietet und durch ein zusätzliches Mittelblech verstärkt werden. Falls erforderlich, werden weitere Halter und Aufnahmen für Körperpositionierungselemente wie beispielsweise Rumpfpelotten, Abduktionskeil, Kopfstütze, Reklinationspelotten, Armlehnen, Therapietisch oder Fußstützenhalter angebracht (Abb. 11). In einem letzten Arbeitsschritt beschichten die Techniker die einzelnen Komponenten per Pulverbeschichtung farblich nach Wunsch und bringen einen Kantenschutz aus Gummi an. Auf der Unterseite des Außenkorpus wird ein Sitzschalenadapter montiert. Für die Festlegung der Fixierungspunkte der Positionierungselemente wird die noch unbeschichtete Innenschale provisorisch in die Außenschale eingebaut.
Zweifach-Beschichtung der Innenschale
Damit die Sitzschale auch ohne den schützenden Bezug genutzt werden kann – beispielsweise wenn der Bezug in der Wäsche ist –, wird die Innenschale mit einer schmutz- und wasserabweisenden Beschichtung versehen. Dazu eignet sich ein in zwei Schichten aufgetragener Gummilack (Ein-Komponenten-Polyurethanlack). Mit der Lackierpistole wird zunächst eine Grundierung in die obere Schicht des Schaumstoffs geschossen, dann zur vollständigen Versiegelung eine zweite Gummilack-Schicht auf die komplette Oberfläche aufgebracht. Ein persönliches Motiv mit einer individuellen farblichen Gestaltung erhöht die Akzeptanz durch den Nutzer. Nach 24 Stunden ist die Beschichtung trocken und die Innenschale fertig für den finalen Zusammenbau mit dem Außenkorpus. Nach dem Anbringen eventuell erforderlicher Gurte und Pelotten kann die Anprobe beim Patienten erfolgen (Abb. 12 u. 13).
Anprobe und Testphase beim Patienten
Fertigungsfehler sind beim digital assistierten Verfahren nochmals deutlich minimiert: Der Fräsroboter setzt die am PC erstellten Vorgaben hochpräzise um. Entscheidend ist aber, dass die Abdrucknahme, das Maßnehmen und die digitale Erstellung des Positivmodells durch die spezialisierten Techniker im Vorfeld bereits so sorgfältig und exakt erfolgen, dass während der Anprobe beim Patienten nur noch Details an der Sitzschale justiert werden müssen – beispielsweise die genaue Höhe der verstellbaren Pelotten. Für die Anprobe wird der Patient durch die Justierung der Fußstützen, des Kopfteils und des Beckengurtes zunächst so positioniert, bis er an den notwendigen Stellen unterstützt wird. Zeigt die Anprobe, dass Nachbearbeitungen notwendig sind, wird die Sitzschale in der Werkstatt optimiert, bis alles passt. Die anschließende zweiwöchige Testphase findet unter normalen Bedingungen im häuslichen Umfeld des Patienten statt. Wichtig ist dabei, dass der Patient sämtliche Situationen seines gewohnten Alltags mit dem neuen Hilfsmittel durchlebt. Fühlt er sich mit der Versorgung wohl und empfindet auch das pflegende oder therapeutische Umfeld die Sitzschale beim Umgang mit dem Patienten als Unterstützung, wird die Sitzschale durch die Anfertigung des Bezuges in der Werkstatt finalisiert (Abb. 14 u. 15).
Maßgeschneiderter Bezug
Jede Sitzschale ist exakt an die Maße und die Anforderungen des Patienten angepasst und somit ein Unikat. Entsprechend wird auch der Bezug für jede Versorgung individuell angefertigt. Das Hilfsmittel wird dazu per Hand vermessen und die Maße auf den Stoff übertragen. Bei der Auswahl des Materials ist es wichtig, darauf zu achten, dass es sich für die Nutzungsbedingungen eignet: Für Bereiche, die eine gute Durchlüftung benötigen, sollten feuchtigkeits- und luftdurchlässige Gewebe ausgewählt werden. Bereiche, die gepolstert werden müssen, können mit Neopren gefüllt werden – ein belastbares, elastisches und einfach zu reinigendes Material. Für eine größere Akzeptanz des Hilfsmittels werden nach Möglichkeit individuelle Lieblingsfarben und ‑motive des Patienten bei der Gestaltung des Bezuges berücksichtigt. Für eine unkomplizierte, anwenderfreundliche Handhabung wird der Bezug möglichst einteilig gefertigt. Die Befestigung an der Sitzschale erfolgt in der Regel durch Klettverbindungen, die am Bezug und an der Sitzschale angebracht werden (Abb. 16 u. 17).
Nachbetreuung
Die Betreuung durch die Orthopädietechniker endet weder mit der ärztlichen Abnahme noch mit der Übergabe der fertigen Sitzschale. Regelmäßig wird kontrolliert, ob das Hilfsmittel die zu Beginn der Versorgung festgelegten Ziele nach wie vor erfüllt. Die Nachbetreuung richtet sich dabei immer nach wiederkehrenden Faktoren:
- Wachstum im Kindes- und Jugendalter,
- grunderkrankungsbezogene Degeneration,
- OP-bedingte Veränderungen,
- alltagsbedingte Hilfsmittelbeanspruchung mit daraus resultierendem Verschleiß und
- Nutzungsdauer des Hilfsmittels im Erwachsenenalter.
Durch das interdisziplinäre Umfeld des zu Versorgenden kommt es aufgrund dieser Faktoren zu regelmäßigen Abstimmungen; beispielsweise sind bei Versorgungen für Kinder und Jugendliche wachstumsbedingte Anpassungen notwendig. Falls erforderlich, werden Einstellungen nachjustiert. Zusätzlich sind bei Versorgungen für Kinder und Jugendliche in unregelmäßigen Abständen wachstumsbedingte Anpassungen notwendig. Exaktes Maßnehmen ist auch hier entscheidend: Reicht bei einer Zunahme der Körpergröße zunächst der Einbau eines Zwischenstücks in die bestehende Versorgung aus, muss spätestens bei einer Veränderung der Körperform eine neue Sitzschale angefertigt werden. Nur Versorgungen mit Vollkontakt zum Körper vermitteln dem Patienten das nötige Sicherheitsgefühl, das grundlegend ist für die Akzeptanz des Hilfsmittels.
Diskussion
Die Erfahrung seit der Umstellung auf digital unterstützte Fertigungsprozesse zeigt, dass digitale Abläufe die Effizienz bei der Herstellung individueller Sitzschalen für schwerstmehrfachbehinderte Kinder deutlich erhöhen können. Zwar ist in der Einarbeitungsphase der Zeitaufwand für das Unternehmen zunächst höher: Die auf die Fertigung von Sitzschalen spezialisierten Mitarbeiter müssen sich mit der Software “Canfit” für die Modellerstellung sowie mit der Bedienung der neuen Technik vertraut machen und diverse Schulungen absolvieren. Im Vorfeld werden die optimale Schaumstoffhärte und die exakt darauf abgestimmte Fräs-Strategie bestimmt, da ein auch nur leichtes Abweichen der Beschaffenheit oder der Raumdichte des Formmaterials Einfluss auf die Einstellung der Parameter wie Frästiefe oder ‑geschwindigkeit hat. Zu den Unternehmensleitlinien der Autoren zählt zudem eine möglichst umweltschonende Produktion: Um beim Fräsen so wenig Müll wie möglich zu erzeugen, werden für die zu fräsenden Schaumblöcke Schaumzuschnitte in verschiedenen Größen erstellt.
Doch der Einsatz moderner Technologien durch speziell geschulte Fachkräfte bringt eine Vielzahl an Vorteilen mit sich: Einzelne Arbeitsschritte wie die Abnahme der Maße per Scanner, das Erstellen des Positivmodells am PC oder das Fräsen sind noch transparenter nachvollziehbar. Die Prozesse können zu jedem Zeitpunkt ohne Aufwand korrigiert oder exakt reproduziert werden. Der Herstellungsprozess wird bei gleichbleibender sehr hoher Qualität der Versorgung schneller, was vorrangig den Patienten zugutekommt. Durch die digitale Unterstützung entstehen personelle Kapazitäten, die effektiv für die Weiterbildung der Fachkräfte sowie im Service und in der Beratung der Patienten eingesetzt werden können. Zusätzlich wird durch die digitale Unterstützung der Gefahr eines drohenden Fachkräftemangels vorausschauend und effektiv entgegengewirkt. Das Argument, dass der Einsatz von Hightech zu einer Reduzierung von Arbeitskräften führe, ist nicht zu bestätigen. Wie auch bei der manuellen Fertigung wird der komplette Fertigungsprozess durch versierte Fachkräfte begleitet, die zusätzlich zum stets aktuellen Fachwissen zur individuellen Versorgung schwerstbehinderter Kinder mit maßgefertigten Sitzschalen spezielle Kenntnisse zur Bedienung der Modell-Software sowie der Hightech-Geräte aufweisen müssen.
Fazit
Der entscheidende Faktor für die erfolgreiche Fertigung maßgenauer rehatechnischer Individualversorgungen wie Sitzschalen für schwerstbehinderte Kinder und Jugendliche sind und bleiben speziell geschulte, erfahrene, handwerklich professionelle Mitarbeiter. Um sich nachhaltig zukunftsorientiert und wettbewerbssicher aufzustellen, ist die Umstellung auf digital unterstützte Fertigungsprozesse jedoch ein wesentlicher Schritt, der gleich mehrere Vorteile mit sich bringt:
- Der Einsatz moderner HightechGeräte innerhalb der Fertigungsabläufe ermöglicht es, die steigende Anzahl an Versorgungen auch angesichts des drohenden Fachkräftemangels sicherzustellen.
- Die beschleunigten Abläufe erlauben eine zeitnahe Realisierung auch eiliger postoperativer Versorgungsanfragen.
- Zweitversorgungen sind schneller und präziser reproduzierbar.
- Arbeitsschritte beim Modellieren am PC sind bei Bedarf problemlos revidierbar.
- Die vorgeschriebene Dokumentation wird vereinfacht.
- Eine gleichbleibende Schaumqualität und digital basierte Produktionsabläufe gewährleisten eine Minimierung von Qualitätsschwankungen.
- Die Schadstoffbelastung wird reduziert, wodurch die Gesunderhaltung der Mitarbeiter und der betriebliche Umweltschutz gefördert werden.
Insgesamt ist die Teilumstellung auf digitale Prozesse bei der Fertigung individueller Sitzschalen somit durchweg positiv zu betrachten.
Für die Autoren:
Fabian Thies, OTM
OT-Kiel GmbH & Co. KG
Niemannsweg 2
24105 Kiel
info@ot-kiel.de
Begutachteter Beitrag/reviewed paper
Thies F, Fürl M. Digital assistierter Fertigungsprozess im individuellen Sitzschalenbau. Orthopädie Technik, 2020; 71 (7): 24–29
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- World Health Organization (WHO). ICF. Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit. Herausgegeben vom Deutschen Institut für Medizinische Dokumentation und Information, DIMDI, WHO-Kooperationszentrum für das System Internationaler Klassifikationen. Stand: Oktober 2005. Genf: World Health Organization, 2005 (deutsche Ausgabe der englischsprachigen Originalausgabe 2001). https://www.dimdi.de/dynamic/de/klassifikationen/icf/ (Zugriff am 09.06.2020)
- CanChild. Gross Motor Function Classification System – Expanded & Revised. https://canchild.ca/en/resources/42-gross-motor-function-classification-system-expanded-revised-gmfcs-e‑r (Zugriff am 09.06.2020)
- Costigan FA, Light J. Functional Seating for School-Age Children With Cerebral Palsy: An Evidence-Based Tutorial. Language, Speech, and Hearing Services in Schools, 2011; 42 (2): 223–236. https://pubmed.ncbi.nlm.nih.gov/20844273/ (Abstract; Zugriff am 09.06.2020)