Einleitung
Die Versorgung lagebedingter Schädeldeformitäten mit individuell angepassten Helmorthesen ist mittlerweile ein etabliertes Verfahren. Ihre Wirksamkeit ist unumstritten. Das Ausmaß der möglichen medizinischen Folgen – vor allem lagebedingter Plagiozephalien – ist jedoch noch nicht abschließend geklärt. Vermutet werden orthopädische Folgen etwa an der Wirbelsäule oder Haltungsschäden, Kiefergelenksarthrosen, Seh- und Entwicklungsstörungen.
Die Sprechstunde für lagebedingte Schädeldeformitäten startete 2005 in Kassel mit dem primären Ziel, diese zu behandeln. Mit der interdisziplinären Sprechstunde des Sozialpädiatrischen Zentrums Kassel und des OTZ-Lichtenau wurde im Mai 2010 begonnen, da verschiedene Erkrankungen – wie Entwicklungsstörungen, neuromuskuläre Erkrankungen u. a. – erst durch die Vorstellung in der interdisziplinären Sprechstunde entdeckt werden konnten.
Methoden
Im Beobachtungszeitraum von Mai 2010 bis April 2011 wurden insgesamt 148 Kinder in die Sprechstunde überwiesen. Das Team erhob in jedem Fall eine spezifische Anamnese, führte eine körperliche neuropädiatrische Untersuchung durch und vermaß die Köpfe der Patienten mittels Scanner und per Hand.
Bei zusätzlich vorliegenden neuropädiatrischen Krankheitsbildern veranlasste die interdisziplinäre Expertengruppe weitere Diagnostik und Therapie. Zudem fanden Verlaufsmessungen nach erfolgter Helmversorgung statt.
Mit den erhobenen Daten wurde:
- die zugewiesene Patientengruppe mit Schädeldeformitäten näher beschrieben (Geschlecht, Alter, Ausmaß Befundes),
- die Gruppe der helmversorgten Kinder näher beschrieben (Anzahl, Geschlecht, Alter, Dauer der Behandlung, in ausgewählten Fällen Temperaturmessung unter dem Helm, Erfolg der Behandlung etc.),
- Scanner- und Handmessung verglichen,
- neuropädiatrische und andere Begleitsymptomatik sowie weitere Krankheitsbilder aufgezeigt.
Ergebnisse
Um Überversorgungen entgegenzutreten, überprüfte die Sprechstunde die Indikationsstellung, die aufgrund der gemachten Erfahrungen weiterentwickelt und klar definiert wurde (Tab. 1).
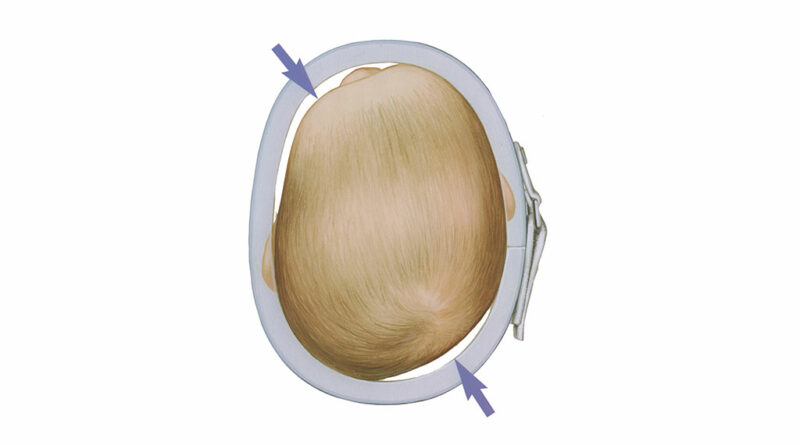
Bei Asymmetrie von über 1,5 cm, gemessen über beide Kopfdiagonalen, gilt eine Helmorthesenversorgung grundsätzlich als sinnvoll. Bei Mitbeteiligung eines Brachyzephalus oder einem stark betroffenem Gesicht ist es auch sinnvoll, unterhalb dieses Maßes eine Helmorthese zu verordnen.
Sehr wichtig ist es, die Dynamik des Schädelwachstums zu betrachten. Vor Beginn der Versorgung werden zwei Vergleichsmessungen im Abstand von 6 bis 8 Wochen gemacht. In diesem Zeitraum werden Lagerungstechniken und physiotherapeutische Maßnahmen durchgeführt.
Entwickelt sich trotzdem das Schädelwachstum in die Fehlstellung hinein, wird eine Helmorthese verordnet. Wenn sich in diesem Zeitraum eine deutliche Besserung der Fehlstellung zeigt, findet zunächst keine Versorgung statt und die weitere Entwicklung wird beobachtet.
Von den 148 überwiesenen Kindern mit einem lagebedingten Plagiozephalus haben 40 Kinder (27 %) eine Kopforthese bekommen (Abb. 1). Das Verhältnis zwischen Jungen und Mädchen war dabei exakt 3:1. Scanner- und Handmessung stimmen erstaunlich oft überein, die ermittelte Genauigkeit lag bei ca. 1,2 mm.
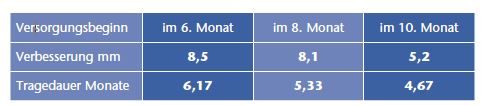
Der Behandlungsbeginn mit einer Helmorthese lag im Durchschnitt bei 7,9 Monaten. Die Asymmetrie der Diagonalen hat sich im Durchschnitt um 6,4 mm verbessert (Tab. 2).
Es ist eindeutig, dass bei einem frühzeitigen Versorgungsbeginn im 6. Lebensmonat die Ergebnisse wesentlich besser sind (8,5 mm) als bei einer späteren Versorgung im 10. Monat (5,2 mm). Dies liegt am größeren Schädelwachstum in diesem Alter und an der längeren Tragezeit.
Die letzte Möglichkeit, eine Kopforthese zu versorgen, ist aus Sicht der Sprechstunde der 12. Lebensmonat. Da ca. ab dem 15. Lebensmonat die Kopforthese von den Kinder nicht mehr toleriert und selbstständig abgenommen werden kann.
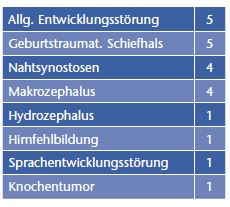
Ein für den Neuropädiater wichtiger Fakt ist die Häufung von neurologisch/neuropädiatrisch auffälligen Kindern in dieser Patientengruppe. Von den oben genannten 148 Kindern waren bisher 22 neurologisch/neuropädiatrisch auffällig (Tab. 3).
Immer wieder werden darüber hinaus in der allgemeinen neuropädiatrischen Sprechstunde Kinder mit Entwicklungsstörungen vorgestellt, die in den Jahren zuvor erstmals durch lagebedingte Schädeldeformitäten aufgefallen waren. Genaue Zahlen hierzu müssen durch gesondert zu erhebende Longitudinaldaten geliefert werden.
Beispiel: Versorgung eines Jugendlichen
Besonders hervorzuheben sind die prämaturen Nahtsynostosen. Grundsätzlich sind Kopforthesen bei prämaturen Nahtsynostosen kontraindiziert. Die Ausnahme bildet hier die Frontalnahtsynostose. Die Anfertigung einer Kopforthese ist in diesem Fall sicherlich eine Herausforderung, aber machbar.
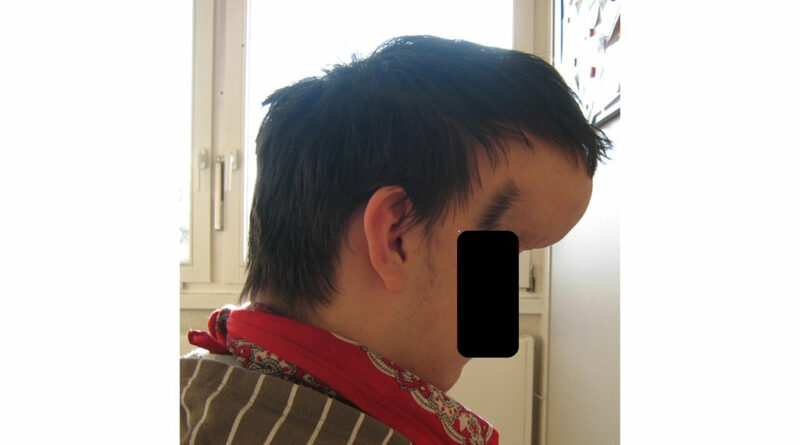
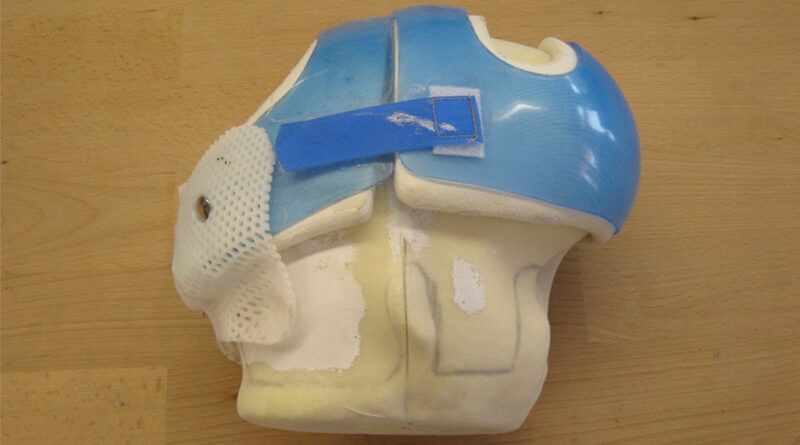
Ein weiterer Vorteil der interdisziplinären Sprechstunde ist die Möglichkeit, das vorhandene Equipment auch zur Versorgung medizinisch anders gelagerter Einzelfälle zu nutzen. Eine solche Herausforderung ist z. B. die Versorgung eines 14-jährigen Jungens mit einer frontalen Enzephalozele (Abb. 2).
Bei früheren Versuchen, den Patienten mit einem Helm zu versorgen, traten Probleme mit dem Gewicht des Helms und der exakten Anpassung an die Form und das Volumen der Enzephalozele auf. Es darf also durch den Helm keinerlei Druck auf die Enzephalozele entstehen. Allerdings sollte auch nicht zu viel Freiraum vorhanden sein, da sonst der Helm verrutschen und wiederum Druck verursachen kann.
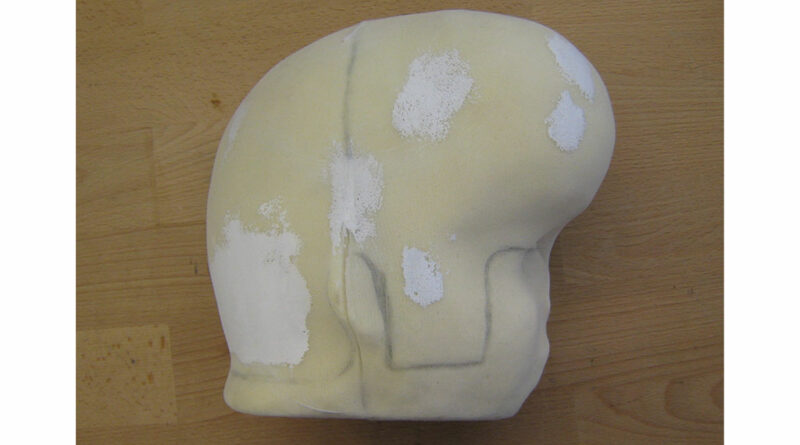
Aufgrund der Druckempfindlichkeit wurde auf einen Gipsabdruck verzichtet und stattdessen der Kopf gescannt. Die Experten erstellten auf der Grundlage der erhobenen Daten im ersten Schritt ein CNC-Modell (Abb. 3) und im zweiten Schritt einen Interimshelm aus thermoplastischem Material (Abb. 4). Dieser Interimshelm wurde einen Monat ausgiebig getestet.
Auf diese Weise konnte das Team exakt das Volumen und die definitive Form erfassen und festlegen. Nach dieser Form wurde ein Helm in Pre-Preg Technik gebaut (Abb. 5). Er besteht aus zwei- und dreilagigem Carbonfasercomposit sowie einer dorsalen Verschlusslasche aus Dacronfasern. Als „Kosmetik“ wurde dann auf dem Helm, mittels Klettband, eine Base-Cap befestigt (Abb. 6).
Schlussfolgerung
Die entwickelte Indikationsliste verringert die Menge der Hilfsmittelversorgungen auf ein sinnvolles Maß und wird auch von den meisten Kostenträgern akzeptiert.
Der Beginn der Behandlung ist so gewählt, dass andere Berufsgruppen wie Osteopathen und Physiotherapeuten Zeit genug haben für ihre Behandlungen, er ist aber noch früh genug, sodass noch eine starke Wachstumsdynamik für eine gute Korrektur vorhanden ist. Es fehlen Langzeitdaten von Kindern mit lagebedingten Schädeldeformitäten mit und ohne Helmversorgung. Nicht selten sind lagebedingte Schädeldeformitäten eine erste klinische Manifestation übergeordneter meist neuropädiatrischer Krankheitsbilder. Zudem ist nicht jede auffällige Kopfform lagebedingt.
Nach Meinung des Autors sollten diese speziellen Sprechstunden einem neuropädiatrisch/orthopädietechnisch interdisziplinären Ansatz folgen. Es ist noch häufig zu sehen, dass das breite Feld der lagebedingten Kopfdeformitäten nicht interdisziplinär, sondern nur aus einem fachlichen Blickwinkel betrachtet wird. Eine interdisziplinäre Zusammenarbeit zwischen Orthopädie-Techniker und Neuropädiater erweitert diesen Blickwinkel enorm.
Der Autor:
Alf Reuter, Geschäftsführer
OTZ Lichtenau Orthopädietechnisches
Zentrum GmbH
Am Mühlenberg 12
37235 Hessisch Lichtenau
areuter@otz-lichtenau.de
Begutachteter Beitrag/Reviewed paper
Reuter A. Versorgung von Schädeldeformitäten mit Helmorthesen. Orthopädie Technik, 2013; 64 (8): 20–23
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026