Einleitung
Durch die fortschreitende Alterung der geburtenstarken Jahrgänge und die allgemein steigende Lebenserwartung der Menschen wächst der Anteil der älteren Menschen in Deutschland überproportional, was im Resultat zu großen gesellschaftlichen Veränderungen führt. Der Bedarf an medizinischer und pflegerischer Versorgung im Alter wird mit entsprechenden sozioökonomischen Anforderungen an die Gesellschaft weiter zunehmen. Die Konsequenz ist eine zukünftig weiter steigende Relevanz der Ermittlung des Individualbedarfs an Pflege und medizinischer Versorgung, um mit klugen Entscheidungen die Selbsthilfefähigkeit, Mobilität, soziale Partizipation und Lebensqualität der älteren Menschen bei sachgerechtem Ressourceneinsatz zu sichern. Altersassoziierte Erkrankungen wie z. B. die Osteoporose mit dem hiermit verknüpften Frakturrisiko werden an Bedeutung noch gewinnen.
Die Folgen eines Sturzes für den geriatrischen Patienten
Hadji et al. 1 konnten auf der Basis einer epidemiologischen Untersuchung zur Osteoporose von 2006 bis 2009 zeigen, dass in Deutschland 6,3 Mio. Menschen mit Osteoporose leben, 885.000 Osteoporose-Patienten jährlich neu diagnostiziert werden und mehr als die Hälfte der Betroffenen innerhalb von 4 Jahren mindestens eine durch Osteoporose bedingte Fraktur erleidet (auch sturzbedingt). Stürze stellen damit ein bedeutendes Gesundheitsproblem in einer alternden Gesellschaft dar und belasten das Gesundheitssystem stark, z. B. durch stationäre Krankenhausaufenthalte. Der Bericht der WHO zur Sturzprävention im Alter nennt einige alarmierende Fakten im Zusammenhang mit Stürzen 2:
- 28 bis 35 % der Menschen über 65 Jahren stürzen jedes Jahr (steigende Quote mit zunehmendem Alter);
- Stürze sind der Grund für 10 bis 15 % aller Notaufnahmebesuche;
- Stürze sind der Grund für über 50 % der verletzungsbedingten Krankenhausaufenthalte bei Menschen mit einem Alter über 65 Jahren;
- ein durch einen Sturz verursachter Krankenhausaufenthalt dauertlän ger als bei anderen Verletzungen;
- 40 % aller verletzungsbedingten Todesursachen sind auf Stürze zurückzuführen.
Die Risiken von Stürzen sind somit in Bezug auf eine alternde Bevölkerung ein Thema mit einem bedeutenden Stellenwert. Studien für das Jahr 1994 legten bereits hohe ökonomische Folgen von bis zu 7.399 US-Dollar pro verletzter Person nahe, und Projektionen lassen auf eine Steigerung der Kosten bis zum Jahr 2020 um weitere 60 % schließen 3. Schnelle Hilfe kann im Fall eines Sturzes eine entscheidende Rolle spielen.
Stand der Technik
Es ist somit nicht verwunderlich, dass die Erkennung von Stürzen ein Gebiet intensiver Forschung ist. Derzeit basieren die wesentlichen Forschungsrichtungen auf Kontextwahrnehmung (z. B. über Kameras 4) oder Inertialsensoren 567. Dabei spielen neuerdings Smartphone-Applikationen (sogenannte Apps), die die Inertialsensoren der Geräte nutzen, eine zunehmende Rolle 89. Die technischen Herausforderungen an eine derartige Plattform zur Erkennung von Stürzen sind neben dem Algorithmus zur Auswertung der Sensordaten ihre Energieeffizienz, eine Funkschnittstelle und eine Ein- bzw. Anbindung an ein Fernalarmsystem 1011.
In den intelligenten Wohnumgebungen der Zukunft, den sogenannten Smart Homes, spielt die Integration der genannten Systeme eine signifikante Rolle 12. Ein Trend geht hierbei in Richtung leichtgewichtiger Lösungen, da diese im Kontext einer einfachen Installation deutliche Vorteile bieten 13.
Projektziele
Das Projekt „Smart Fall“ verfolgte und erreichte als Ziele die Entwicklung eines prototypischen Systems zur Sturzerkennung 14 und einer Methode zur automatischen Auswertung von Bewegungsdaten zur Erkennung menschlicher Aktivitäten 15. Das System weist dabei ein sogenanntes Wearable zur Bewegungsauswertung und eine Smart-Home-Schnittstelle auf, wobei beide Systemkomponenten über ein Funkprotokoll miteinander kommunizieren. Bei einem Wearable handelt es sich um einen kleinen Mikrocomputer, der häufig mit Sensoren bzw. Aktoren ausgestattet ist („Eingebettetes System“). Weiteres Projektziel war eine Evaluierung von Algorithmen zur Sturz- und Aktivitätenerkennung hinsichtlich Trefferquote und Genauigkeit.
Im Rahmen des Projekts wurde somit ein prototypisches System zur Erkennung von Stürzen eines Menschen in einer Smart-Home-Umgebung entwickelt. Bei der Entwicklung des Systems waren einige wichtige Anforderungen zu berücksichtigen, um eine hohe Akzeptanz bei den Anwendern zu gewährleisten: Bezahlbarkeit, Bedienungsfreundlichkeit (z. B. Unaufdringlichkeit), Alltagstauglichkeit (z. B. Energieeffizienz, Konnektivität) und Vertraulichkeit.
Ein Schwerpunkt war die Entwicklung einer kostengünstigen und bedienungsfreundlichen Lösung. Insbesondere für eine mögliche Markteinführung des beschriebenen Systems eignet sich eine aus Anwendersicht (also aus Sicht der sturzgefährdeten Personen) günstige und einfach zu bedienende Lösung besser als eine hochspezialisierte technische Umsetzung; entsprechende Wege findet man derzeit auch bei Smart-Home-Umsetzungen. Um das Vorhaben durchzuführen, wurde daher primär auf die Verwendung preisgünstiger Elektronikkomponenten und die Entwicklung einer Software gesetzt. Weiterhin muss das System, insbesondere das Wearable, unaufdringlich sein, d. h., das Tragen des Wearables darf sich nur minimal auf den Nutzer auswirken.
Um Alltagstauglichkeit zu erzielen, ist eine hohe Verfügbarkeit notwendig. Insbesondere das Wearable muss daher sehr energiesparsam arbeiten, um Ausfallzeiten wegen leerer Energiespeicher oder aufgrund von Ladezyklen bzw. eines Batteriewechsels zu minimieren. Zudem ist sicherzustellen, dass durchgehend eine stabile und sichere Funkverbindung zwischen Wearable und Smart Home besteht. Weiterhin ist natürlich Robustheit gegen Stöße zu gewährleisten.
Systeme mit Monitoring- und Assistenzfunktionen befinden sich generell im Konfliktfeld „Privatsphäre und Sicherheit“. Ein fortwährendes Monitoring wird von Person zu Person individuell verschieden wahrgenommen: Die eine Person nimmt es positiv auf, da hierdurch ein Gefühl der Sicherheit erzeugt wird, dass bei einem Sturz schnell Hilfe gerufen wird. Eine andere Person reagiert negativ darauf, da sie sich dadurch dauerhaft überwacht fühlt. Diesem psychologischen Faktor muss technisch durch Schutz der Vertraulichkeit Rechnung getragen werden.
Entwickelter Prototyp im Projekt „Smart Fall“
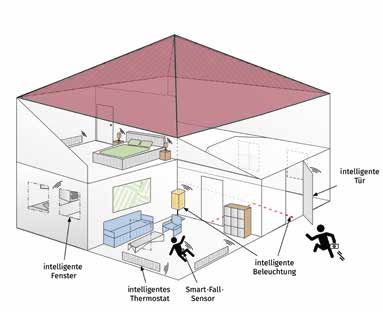
Das Wearable wird am Gürtel des Benutzers befestigt, während die Smart-Home-Komponente ein kleines eingebettetes System ist, das an die Gebäudeautomation gekoppelt ist (Abb. 1). Neben der Erkennung von Stürzen ist auch die Detektion von Aktivitäten des täglichen Lebens (ATL), z. B. Ruhen und Schlafen oder Bewegung, relevant, da hierdurch die Sensitivität des Systems gegenüber Stürzen mittels einer geeigneten Vorfilterung der Aktivitäten verbessert werden kann. Um die Umgebung adäquat einzubinden, müssen diese Daten an die Smart-Home-Komponente übermittelt werden. Diese Kommunikation wird per Funk (genauer: „Bluetooth Low Energy“) realisiert, wobei ein Fokus auf der energieeffizienten Übertragung liegt. Zur Erkennung menschlicher Aktivitäten werden die Beschleunigungsdaten des am Gürtel befestigten Wearables herangezogen.
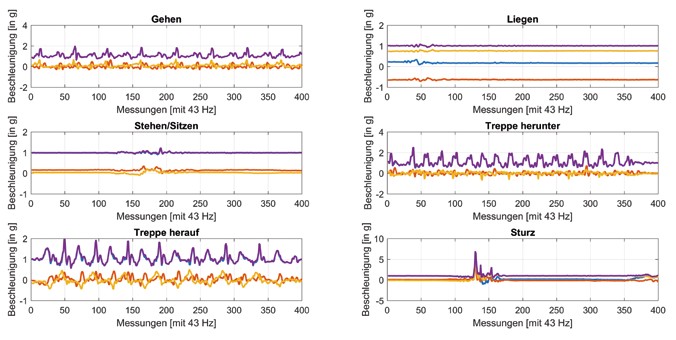
Abbildung 2 zeigt exemplarisch Beschleunigungsdaten für die verschiedenen Aktivitäten. Jedes einzelne Diagramm visualisiert die Beschleunigung entlang der drei Achsen im Raum (x = blau, y = rot, z = gelb) sowie die kombinierte Beschleunigung entlang aller Achsen (violett). Es wird deutlich, dass es sowohl statische (Liegen, Stehen/Sitzen) als auch dynamische (Gehen, Treppe herauf/herunter) Aktivitäten gibt. Ein besonderer Fall ist dabei die Sturz-Aktivität, die sich aus mehreren verschiedenen Phasen zusammensetzt. Der erste Indikator für einen Sturz ist der (freie) Fall, sodass sich die Beschleunigung einem Wert von 0 g annähert. Dem Fall folgt ein starker Aufprall auf dem Boden, der sich durch eine kombinierte Beschleunigung von oftmals mehr als 5 g kenntlich macht. Danach schwankt die Beschleunigung für einen kurzen Zeitraum, bevor sich eine stabile Phase einstellt. Diese ist dadurch charakterisiert, dass die Lage des Sensors, die sich aus den dreiachsigen Beschleunigungswerten errechnen lässt, horizontal ist – die Person also liegt.
Um diese verschiedenen Aktivitäten automatisch zu unterscheiden, werden die Beschleunigungsdaten mittels Methoden des maschinellen Lernens analysiert. Ein besonderer Fokus dieses Projektvorhabens liegt auf der Portierung der Algorithmen des maschinellen Lernens auf das Wearable. Solche Algorithmen zeichnen sich oftmals durch eine hohe Komplexität aus und benötigen für ihre Anwendung eine große Rechenleistung. Das Wearable steht aufgrund seiner Ausstattung, beispielsweise des kleinen Rechenprozessors und der damit verbundenen Anforderungen an einen geringen Energiebedarf, im klaren Gegensatz zur Komplexität einiger Algorithmen. Daher wurden verschiedene Algorithmen und Merkmale zur Beschreibung der unterschiedlichen Aktivitäten evaluiert und anschließend lokal auf dem Wearable implementiert. Dieses Vorgehen hat den Vorteil, dass keine Daten zur Auswertung an einen anderen Computer bzw. in die „Cloud“ übermittelt werden müssen, was den Aspekt der Privatsphäre und Vertraulichkeit der Daten unterstützt sowie den Energieverbrauch des Systems aufgrund der nicht benötigten permanenten Verbindung minimiert.
Aufgaben der Smart-Home-Komponente sind der Empfang von Mitteilungen des Wearables und die Anbindung und Nutzung von Funktionen der intelligenten Umgebung. Diese Funktionen sind beispielsweise die Bestimmung der Position des Wearables und damit einer gegebenenfalls gestürzten Person im Gebäude 16 sowie die Filterung von Aktivitäten und die Anwendung von Regeln bei einer empfangenen Mitteilung. Dadurch wird in erster Linie eine schnelle Hilfe bei einem Sturz erreicht, indem eine Person zur Rettung gerufen und mittels des Gebäudes zum Sturz geleitet werden kann. Die Smart-Home-Komponente regelt zudem die Kommunikation mit einer möglichen Gebäudeautomation, um gegebenenfalls Fenster zu öffnen, Lichter zu aktivieren bzw. zu deaktivieren oder Thermostate zu regeln. Abbildung 3 stellt das Szenario schematisch dar. Somit gehen die Möglichkeiten des Systems über die zu erzielende schnelle Hilfe (Sicherheit) hinaus, indem auch Einfluss auf das Wohlfühlen der Personen und deren Komfort erfolgen kann. Als zukünftige Erweiterungsmöglichkeiten sind eine weitergehende Automatisierung des Gebäudes sowie eine zusätzliche Unterstützung durch Serviceroboter denkbar.
Auswertung
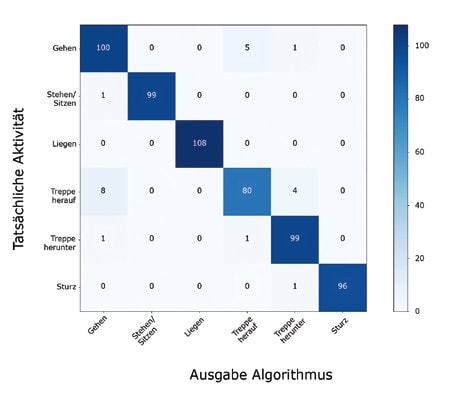
Bisher wurde die Sturz- und Aktivitätenerkennung zum einen mittels Kreuzvalidierung und zum anderen in einem 5‑minütigen Live-Test mit einer Person evaluiert. Die 10-fache Kreuzvalidierung basiert auf einem selbst aufgenommenen Trainingsdatensatz, der aus etwa 600 Trainingsbeispielen und deren dazugehörigen Aktivitäten besteht. Der Datensatz ist ausbalanciert, sodass jede der sechs verschiedenen Aktivitäten gleichermaßen im Datensatz vertreten ist. Die Ergebnisse der Kreuzvalidierung sind in Abbildung 4 als Konfusionsmatrix dargestellt. Hierbei gibt jede Zeile die tatsächliche Aktivität und jede Spalte die vom Algorithmus erkannte Aktivität an. Die Zellen auf der Hauptdiagonalen stellen somit die Übereinstimmung zwischen tatsächlicher und erkannter Aktivität dar und weisen im Idealfall einen hohen Wert auf. Im konkreten Fall des Sturzes wird von 97 Stürzen nur ein Sturz nicht erkannt und fälschlicherweise als „Treppe herunter“ klassifiziert. Dies entspricht einer Trefferquote von 99,0 %. Zudem werden andere Aktivitäten nicht fälschlicherweise als Sturz klassifiziert, was einer Genauigkeit von 100 % gleichkommt. Insgesamt besitzt der Algorithmus eine Trefferquote und Genauigkeit von 96,4 %.
Der zuvor per Kreuzvalidierung ausgewertete Algorithmus wurde zusätzlich in einem 5‑minütigen Live-Test mit einer gesunden Person evaluiert. Die Person wurde angewiesen, möglichst natürlich die verschiedenen Aktivitäten in einem Zeitraum von 5 Minuten auszuführen, wobei ein Sturz nur bestmöglich simuliert werden kann. Während der Ausführung der Aktivitäten trug die Person das entwickelte Wearable am Gürtel an der Hüfte und zeichnete die ausgegebenen Aktivitäten des Algorithmus auf. Diese wurden im Anschluss mit den tatsächlichen Aktivitäten verglichen.
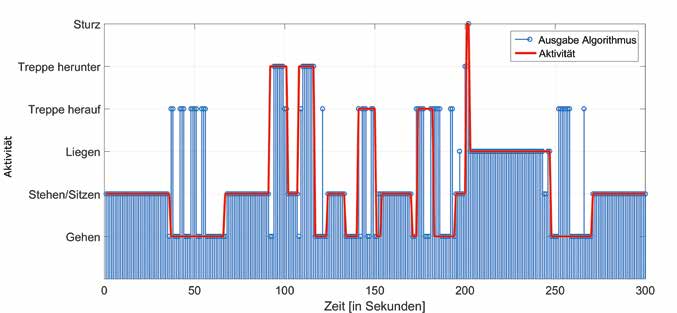
Die Ergebnisse sind in Abbildung 5 grafisch dargestellt. Die rote Linie gibt die tatsächlichen Aktivitäten in Abhängigkeit vom zeitlichen Verlauf an, während die blauen Stiele die vom Algorithmus ausgegebenen Aktivitäten angeben. Wenn die Endpunkte der blauen Stiele und die rote Linie übereinliegen, wurde die Aktivität richtig erkannt. Dies erfolgte in 83,3 % der Fälle. Die Aktivitäten „Sturz“, „Treppe herunter“, „Liegen“ und „Stehen/Sitzen“ werden zuverlässig erkannt. Kleinere Probleme gibt es bei der Unterscheidung der Aktivitäten „Treppe herauf“ und „Gehen“, da sich diese stark ähneln, was auch in Abbildung 2 zu erkennen ist. Ein Optimierungsansatz besteht in der zusätzlichen Einbeziehung weiterer Sensorik, um beispielsweise den Höhenunterschied beim Treppensteigen zu erfassen.
Ausblick
Das in diesem Projekt entwickelte System zur Erkennung von Stürzen und Aktivitäten zeigt bereits die diversen Möglichkeiten im nichtklinischen Alltagseinsatz auf. Darüber hinaus ist auch ein Einsatz im klinischen Umfeld, beispielsweise zur Mobilitätskompetenzanalyse geriatrischer Patienten, denkbar. Derzeitige Diagnoseverfahren sind häufig qualitativer Natur und somit sehr aufwendig. Im Rahmen der Initiative der Deutschen Gesellschaft für Innere Medizin (DGIM) „Klug entscheiden“ wurden auch die Deutsche Gesellschaft für Geriatrie (DGG) und die Deutsche Gesellschaft für Gerontologie und Geriatrie (DGGG) gebeten, gemeinsam fünf Empfehlungen für die Über- und Unterversorgung in Deutschland zu benennen. Bei vier der fünf Positiv-Empfehlungen steht auch das Sturzrisiko direkt oder indirekt im Fokus 17:
- Entscheidungen über diagnostische und therapeutische Maßnahmen im höheren Lebensalter sollen an ein Funktionsassessment und nicht an das kalendarische Alter gekoppelt werden.
- Stürze und Sturzrisiko im höheren Lebensalter sollen diagnostisch und interventionell Beachtung
finden. - Mangelernährung bei geriatrischen Patienten soll diagnostisch und interventionell Beachtung finden.
- Osteoporose als Erkrankung des höheren Lebensalters sollte diagnostiziert und behandelt werden.
Positiv-Empfehlung 1 findet über die Erhebung von Funktionsassessments eine breite Berücksichtigung sowohl in der Erfassung der Mobilität als auch des Sturzrisikos beim älteren Menschen. Das Gehvermögen bzw. die Gehgeschwindigkeit älterer Menschen weist auf den Grad der (Im-)Mobilität hin und stellt zudem einen Indikator dar, wie hoch die Sturzgefahr und das Risiko einer frakturbedingten Pflegebedürftigkeit sind 18. So führen auch Studenski et al. 19 aus, dass eine Ganggeschwindigkeit von 0,8 m/s im Alter von 75 Jahren mit einer mittleren Lebenserwartung korreliert, während eine Ganggeschwindigkeit von 1,0 m/s und mehr als Zeichen einer überdurchschnittlichen Lebenserwartung angesehen werden kann. In einer zweiten Arbeit berichtet die gleiche Arbeitsgruppe, dass der oft eingesetzte Timed-up-and-go-Test (TUG) – Assessment für Sturz und Sturzrisiko – im Vergleich zur frei gewählten Ganggeschwindigkeit als Assessment hinsichtlich der Vorhersagekraft für Stürze, allgemeine Gesundheit oder Abnahme der ATL-Fähigkeiten gleichwertig war 20. Eine Weiterentwicklung des vorgestellten Wearables für die Durchführung solcher Assessments ist geplant.
Hinsichtlich Positiv-Empfehlung 2 der geriatrischen Fachgesellschaften in Deutschland wird der Einsatz von Wearables zukünftig nicht nur die Minimierung von Sturzrisiken, sondern auch die Früherkennung von Stürzen bei alleinlebenden Menschen bewirken.
Positiv-Empfehlung 3 nimmt Bezug auf das erhöhte Risiko der Mangelernährung im Alter mit daraus resultierender Sarkopenie und Frailty, woraus häufig Stürze resultieren. Die Mobilität der Älteren wird zudem bei Abnahme der Kognition eingeschränkt. So zeigen kognitiv eingeschränkte Personen eine niedrigere frei gewählte Ganggeschwindigkeit im Vergleich zu kognitiv Gesunden 21. Mit der zukünftigen Verwendung von Wearables bei sturzgefährdeten geriatrischen Patienten könnte zudem erkannt werden, inwieweit die Tageszeit, die Umgebung und auch die Alltagssituation zusätzlich Risiken für ein Sturzereignis darstellen, woraus sich vielfältige Präventionsmaßnahmen für den Patienten ableiten ließen.
Positiv-Empfehlung 4 weist auf die Wichtigkeit der Erfassung und sachgerechten Behandlung der Osteoporose-Krankheit hin. Technische Lösungen wie die kontinuierliche Überwachung von Sturzrisiko und Stürzen bei betroffenen Patienten könnten zukünftig die Prognose bei Osteoporose deutlich verbessern.
Für die Autoren:
Prof. Dr. Dr.-Ing. Matthias König
Embedded Software Engineering
Fachhochschule Bielefeld,
Campus Minden
Artilleriestraße 9
32427 Minden
matthias.koenig@fh-bielefeld.de
Begutachteter Beitrag/reviewed paper
König M, Lakomek H‑J, Pörtner A, Sprute D. „Smart Fall“: Entwicklung eines Systems zur Sturz- und Aktivitätenerkennung im Smart Home. Orthopädie Technik, 2017; 68 (9): 30–35
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Hadji P, Klein S, Gothe H, Häussler B, Kless T, Schmidt T, Steinle T, Verheyen F, Linder R. The Epidemiology of osteoporosis – Bone Evaluation Study (BEST). Dtsch Ärztebl Int, 2013; 110 (4): 52–57
- World Health Organization. WHO Global Report on Falls Prevention in Older Age. Geneva: World Health Organization, 2007
- Lord SR, Sherrington C, Meny HB. Falls in older people. Risk Factors and Strategies for Prevention. Cambridge: Cambridge University Press, 2001
- Zhang Z, Conly C, Athitsos V. A survey on vision-based fall detection.Proceedings of the 8th ACM International Conference on Pervasive Technologies Related to Assistive Environments, Corfu (July 1–3, 2015). New York: ACM, 2015: 46: 1–46:7. http://vlm1.uta.edu/~athitsos/publications/zhang_petra2015.pdf (Zugriff am 25.07.2017)
- Howcroft J, Kofman J, Lemaire ED. Review of fall risk assessment in geriatric populations using inertial sensors. Journal of NeuroEngineering and Rehabilitation, 2013; 10 (1): 91
- Igual R, Medrano C, Plaza I. Challenges, issues and trends in fall detection systems. BioMedical Engineering Online, 2013; 12: 66. https://biomedical-engineering-online.biomedcentral.com/articles/10.1186/1475–925X-12–66 (Zugriff am 25.07.2017)
- Mubashir M, Shao L, Seed L. A survey on fall detection: Principles and approaches. Neurocomputing, 2013; 100: 144–152
- Lord SR, Sherrington C, Meny HB. Falls in older people. Risk Factors and Strategies for Prevention. Cambridge: Cambridge University Press, 2001
- Igual R, Medrano C, Plaza I. Challenges, issues and trends in fall detection systems. BioMedical Engineering Online, 2013; 12: 66. https://biomedical-engineering-online.biomedcentral.com/articles/10.1186/1475–925X-12–66 (Zugriff am 25.07.2017)
- Benocci M, Tacconi C, Farella E, Benini L, Chiari L, Vanzago L. Accelerometerbased fall detection using opti[mized ZigBee data streaming,. Microelectronics Journal, 2010; 41 (11): 703–710
- Waluyo AB, Yeo W‑S, Pek I, Yong Y, Chen X . MobiSense: mobile body sensor network for ambulatory monitoring. ACM Transactions on Embedded Computing Systems, 2010; 10 (1)
- Bang S, Kim M, Song S, Park S‑J. Toward real time detection of the basic living activity in home using a wearable sensor and smart home sensors.30th Annual International Conference of the IEEE Engineering in Medicine and Biology Society, 2008: 5200–5203
- Cook D, Crandall A, Thomas BL, Krishnan NC. CASAS: A smart home in a box. Computer, 2013; 46 (7): 62–69
- Sprute D, Pörtner A, Weinitschke A, König M. Smart Fall: Accelerometer-based fall detection in a smart home environment. International Conference on Smart Homes and Health Telematics (ICOST), 2015: 194–205
- Sprute D, König M. On-chip activity recognition in a smart home. 12th International Conference on Intelligent Environments (IE), 2016: 95–102
- Pörtner A, Sprute D, Weinitschke A, König M. Integration of a fall detection system into the intelligent building. In: Cunningham D, Hofstedt P, Meer K, Schmitt I (Hrsg.). Informatik 2015. 45. Jahrestagung der Gesellschaft für Informatik. Bonn: Gesellschaft für Informatik, 2015: 191–202. http://subs.emis.de/LNI/ Proceedings/Proceedings246/191.pdf (Zugriff am 25.07.2015)
- Gogol M. Klug entscheiden: …. in der Geriatrie. Dtsch Ärztebl, 2016; 113 (40): A‑1756–A‑1760. https://www.aerzteblatt.de/pdf.asp?id=182789 (Zugriff am 25.07.2017)
- Drebenstedt C, Kaiser HJ, Sieber C. Immobilität im Alter: Fahreignung, Gang und Stürze. Dtsch Med Wochenschr, 2011; 136 (40): 2002–2004
- Studenski S, Perera S, Kushang P. Gait speed and survival in older adults. JAMA, 2011; 305 (1): 50–58
- Viccaro LJ, Perera S, Studenski S. Is timed up and go better than gait speed in predicting health, function, and falls in older adults? J Am Geriatr Soc, 2011; 59 (5): 887–892
- Theill N, Martin M, Schumacher V, Bridenbaugh SA, Kressig RW. Simultaneously measuring gait and cognitive performance in cognitively healthy and cognitively impaired older adults: the Basel motor-cognition dual-task paradigm. J Am Geriatr Soc, 2011; 59 (6): 1012–1018