Einleitung
Patienten mit chronischen Wunden stellen für die verschiedenen medizinischen Fachdisziplinen zunehmend eine enorme Herausforderung dar. In Deutschland wird die Prävalenz chronischer Wunden aktuell mit etwa 1,1 % angegeben 1. Angesichts der zu er wartenden steigenden Lebenserwartung der Bevölkerung und der Zunahme chronischer Wunden im höheren Lebensalter kann davon ausgegangen werden, dass die Zahl der Betroffenen in den kommenden Jahren weiter zu nehmen wird.
Wunden werden als chronisch bezeichnet, wenn sie nach acht Wochen nicht abgeheilt sind 2. Chronische Wunden können sich an jeder Stelle des Körpers manifestieren. Die in Europa am häufigsten vorkommenden Formen chronischer Wunden manifestieren sich als Ulcus cruris, diabetisches Fußulcus oder Dekubitus. Insbesondere die Ursachen für ein chronisches Ulcus cruris können sehr vielfältig sein (Tab. 1) 3. Auch wenn bei ca. 80 % der Patienten eine chronische venöse Insuffizienz (CVI) und/oder eine periphere arerielle Verschlusskrankheit (pAVK) zugrunde liegen 4, existieren viele weitere Krankheitsbilder, die ein chronisches Ulcus cruris verursachen können und einer spezifischen Therapie bedürfen. Der erste Schritt in den sehr komplexen Abläufen der Behandlung von Patienten mit chronischem Ulcus cruris sollte immer die diagnostische Abklärung der potenziell relevanten Ursachen sein. Die neu etablierte sogenannte ABCDE-Regel kann dabei helfen, das Konzept einer individuell angepassten Diagnostik von Patienten mit chronischen Wunden zu strukturieren (Tab. 2) 5.
Die Grundlage der erfolgreichen Therapie der Patienten mit chronischem Ulcus cruris besteht somit in einer kausal ansetzenden Behandlung der zugrundeliegenden pathophysiologisch relevanten Erkrankungen. Begleitend kann eine moderne feuchte Wundtherapie die Wundheilung unterstützen 6. Bei allen Patienten mit Ödemen sollte zudem eine Kompressionstherapie durchgeführt werden. Dazu sind zunächst die relevanten Kontraindikationen abzuklären.
Kontraindikationen der Kompressionstherapie
Vor Beginn einer Kompressionstherapie sind immer die Kontraindikationen auszuschließen 7. Die wichtigste klinische Bedeutung kommt hierbei dem Ausschluss der fortgeschrittenen pAVK („kritische Ischämie“) zu. Bei einer kritischen Ischämie kommt es bei den Betroffenen zu einem Ruheschmerz; der Knöchelarteriendruck liegt unter 50 mmHg bzw. der Zehenarteriendruck unter 30 mmHg. Die kritische Ischämie stellt eine absolute Kontraindikation für die Kompressionstherapie dar. Neben dem Tasten der Fußpulse und der Bestimmung der absoluten Arteriendruckwerte sollte auch immer der Knöchel-Arm-Druck-Index (KADI) bestimmt werden (Tab. 3) 89. Bei Patienten mit moderat ausgeprägter pAVK kann meist eine Kompressionstherapie bis zu einem Ruhedruck von 40 mmHg durchgeführt werden 10. Weitere absolute Kontraindikationen der Kompressionstherapie sind septische Phlebitis, Phlegmasia coerulea dolens und dekompensierte Herzinsuffizienz. Relative Kontraindikationen bestehen bei Patienten mit fortgeschrittener Neuropathie, beispielsweise durch Diabetes mellitus, da Druck- und Schnür furchen nicht bemerkt werden und sich in der Folge Gewebsschädigungen entwickeln können. Weitere relative Kontraindikationen sind Materialunverträglichkeiten bzw. ‑allergien 1112.
Materialien für die Kompressionstherapie
Die Anforderungen an Systeme für die Kompressionstherapie von Patienten mit Ulcus cruris lauten, dass diese nicht verrutschen, keine Schmerzen bereiten und den für die Therapie notwendigen Druck über die Behandlungszeit aufrechterhalten sollen. Heute stehen für die Kompressionsversorgung von Patienten mit Ulcus cruris verschiedene Materialien und Behandlungssysteme zur Verfügung. Am weitesten verbreitet sind in Deutschland sicher Verbände mit Kurzzugbinden. Allerdings entspricht dies nicht dem aktuellen Stand der Wissenschaft, da sich diese Verbände den Mehrkomponentensystemen und Ulcus-Kompressionsstrümpfen als unterlegen erwiesen haben 1314. Verbände mit Kurzzugbandagen erzeugen bei korrekter Anlage einen hohen Arbeitsdruck und einen niedrigen Ruhedruck. Zur Entfaltung einer effektiven Kompression sollte der Patient mobil sein und sich bewegen. Die für diese Verbände notwendigen Anlagetechniken sind technisch anspruchsvoll und fehleranfällig. In der Praxis wird zudem die notwendige Unterpolsterung oft nicht durchgeführt 1516.
Als „Mehrkomponentensysteme“ werden vorgefertigte Sets bezeichnet, die aus zwei bis vier verschiedenen Typen von Binden bestehen. Dabei werden oft Kurz- und Langzugbinden, kohäsive Materialien und Polsterbinden kombiniert eingesetzt. Bei korrekter Anlage soll meist ein Ruhedruck von etwa 40 mmHg erzielt werden 17. Von mehreren Herstellern gibt es zudem sogenannte Lite-Systeme, bei denen Druckwerte um 20 mmHg angestrebt werden. Für diese Systeme gibt es Kurzbeschreibungen der Hersteller, sodass die Anlage auch ohne spezielle Vorkenntnisse relativ unproblematisch erfolgen kann.
Adaptive Kompressionsbandagen bestehen beispielsweise aus einem Unterziehstrumpf, der als Hautschutz dient, einer mit Klettbändern versehenen Bandage sowie ggf. einer zusätzlichen Kompressionssocke. Das An- und Ablegen kann ebenso wie die Nachjustierung des Drucks über die Klettverschlüsse oft durch den Patienten selbst erfolgen. Dadurch kann bei entsprechend beweglichen Patienten ein Selbstmanagement mit individueller Regulation der Kompressionstherapie erreicht werden 18. Anhand von Markierungen lassen sich Druckwerte zwischen 20 und 50 mmHg gezielt einstellen.
Bei Ulcus-Strumpfsystemen wird zu nächst ein Unterziehstrumpf mit geringem Anpressdruck angelegt, der den Wundverband fixiert und bei vielen Systemen gleichzeitig als Anziehhilfe dient. Darüber wird dann der eigentliche Kompressionsstrumpf angezogen 19. Viele Patienten und/oder Angehörige sind nach einer kurzen Schulung in der Lage, diese Systeme selber an- und auszuziehen. Wichtig ist es, darauf zu achten, dass Ulcus-Strumpf systeme erst nach erfolgreicher Entstauung angemessen werden 20.
Medizinische Kompressionsstrümpfe (MKS) sollen bei Patienten mit CVI die Entstehung eines Ulcus cruris verhindern 2122. Nach Abheilung eines Ulcus cruris sind sie der wichtigste Baustein der Rezidivprophylaxe 23. MKS werden in verschiedenen Kompressionsklassen (KKL), Herstellungstechniken, Farben, Mustern und Materialstärken als konfektioniertes Fertigprodukt hergestellt oder nach Maß gefertigt (Tab. 4). Bei den meisten Patienten mit Ulcus cruris reicht die Versorgung mit rundgestrickten Strümpfen in Knielänge aus. Bei ungewöhnlichen Beinumfängen und/ oder begleitenden Lymphödemen können auch flachgestrickte Strümpfe individuell hergestellt werden. Für das An- und Ausziehen von MKS sowie zur Schonung des Materials sind Anund Ausziehhilfen stets zu empfehlen 2425.
Kompressionstherapie bei Ulcus cruris
Die Kompressionstherapie ist eine essenzielle Säule der erfolgreichen Behandlung von Patienten mit Ödemen der unteren Extremitäten – das gilt im Besonderen für Patienten mit Ulcus cruris (Tab. 5) 26. Besonders gute wissenschaftlich belegte Daten für die Effektivität der Kompressionstherapie gibt es für Patienten mit CVI 27. Dabei geht es um die Therapie ebenso wie um die Sekundär- und Tertiärprävention 28. Eine Quintessenz der aktuellen wissenschaftlichen Evidenz für die Kompressionstherapie der Patienten mit Ulcus cruris venosum lautet, dass jede korrekt durchgeführte Kompressionstherapie besser ist als keine Kompressionstherapie 29. Entscheidend für den Behandlungserfolg ist somit weniger die Kompressionsklasse als vielmehr die Adhärenz der Patienten. Unter „Adhärenz“ versteht man, dass der Patient auf der Basis seines eigenen Krankheitsverständnisses die gemeinsam mit dem Therapeuten beschlossene Therapie in seinen Lebensalltag integriert. Der Patient soll also aktiv in die Entscheidungsfindung eingebunden werden. Dazu muss – je nach den Vorkenntnissen des Patienten – eine individuelle Edukation erfolgen. Davon abzugrenzen ist die „Compliance“. Dieser Begriff umfasst das nicht hinterfragte Befolgen der Anweisungen des Therapeuten durch den Patienten. Unabhängig davon, ob der Patient die Sinnhaftigkeit der Anweisung des Arztes verstanden hat, beschreibt die Compliance deren möglichst vollständige und korrekte Umsetzung 30.
Es ist somit für den Therapieerfolg zentral wichtig, dass Patienten die ihnen verordnete Kompressionstherapie korrekt und konsequent durchführen. Dazu ist ein Grundverständnis für das Therapieregime ebenso wie für die Verwendung geeigneter Materialien, die sich an den individuellen Bedürfnissen und Fähigkeiten der Patienten orientieren, wichtig.
Versorgungsrealität in Deutschland
Trotz der guten wissenschaftlichen Datenlage und der Empfehlungen in Leitlinien ist die Versorgungsrealität der Kompressionstherapie in Deutschland erschreckend. So zeigte der Heil- und Hilfsmittelreport 2014 der Barmer GEK, dass lediglich 16 % der Versicherten mit einem neu aufgetretenen Ulcus cruris venosum während der floriden Ulcusphase eine Verordnung von Kompressionstherapie erhalten hatten 31. Auch nach Abheilung der Wunden stieg die Rate lediglich auf 24 % an.
In einer weiteren aktuellen Studie wurden die Verordnungen von 531 Patienten mit CVI, die bei Phlebologen in Behandlung waren, über einen Zeitraum von 18 Monaten analysiert 32. Die Patienten erhielten in dieser Zeit durchschnittlich vier Rezepte für einen MKS. Bei 98 Prozent der ausgestellten Rezepte wurde ein MKS der KKL II verordnet. Individuelle Faktoren wie beispielsweise die CEAP-Kategorie oder der Body-Mass-Index (BMI) wurden hierbei meist nicht berücksichtigt. Zudem fand auch nur eine wenig differenzierte Verordnung verschiedener Strumpfmaterialien statt: So erhielten 74 % der Patienten ein dünnes, transparentes Material. Kräftigere Gestricke der MKS wurden entwickelt, um bei größeren Beinumfängen durch mehr Gewebestabilität eine gleichmäßigere Druckverteilung zu gewährleisten. Sie beugen dem Verrutschen vor und reduzieren das Auftreten lokaler Schnürungen. In dieser Studie waren alle verordnenden Ärzte „Experten“. Es scheint somit, dass aktuell in Deutschland, wenn überhaupt, eine wenig differenzierte Einheitsversorgung mit MKS bei Patienten mit CVI erfolgt.
Patientengerechte Versorgung
Gerade ältere Menschen kommen oft mit MKS höherer KKL nicht zurecht und tragen diese daher nicht regelmäßig 33. Es ist somit bei diesen und anderen Patienten zu überlegen, ob eine Versorgung mit einer KKL II oder III, die unter phlebologischen Gesichtspunkten indiziert wäre, tatsächlich rezeptiert werden sollte 34. Eine Meta-Analyse wissenschaftlicher Studien, in denen Patienten mit CVI in den CEAP-Stadien C1 bis C3 erfasst wurden, kommt zu dem Ergebnis, dass auch MKS der KKL I eine gute und meist ausreichende Wirksamkeit haben, die sich durch Erhöhung des Kompressionsdrucks nicht weiter steigern lässt 35. Auch bei lediglich im Tagesverlauf auftretenden geringen bis mäßigen Knöchelödemen, beispielsweise bei Menschen mit stehenden Berufen, werden in einem aktuellen Konsens MKS der KKL I empfohlen 36.
Ein weiterer bislang noch wenig berücksichtigter Aspekt ist die Art der Strickung. Rundgestrickte, nahtlose MKS unterliegen gewissen Grenzen bei der Formgebung. Eine Anpassung an die Beinform erfolgt durch Änderung der Maschengröße, also eine feste oder lockere Strickung. Da im Flachstrickverfahren Maschen individuell aufoder abgenommen werden können, ist dabei eine Anpassung an außergewöhnliche Beinumfänge möglich: Der Strumpf wird an einem Stück gestrickt und am Ende zusammengenäht, sodass eine Naht entsteht. Ein schmales Bein mit wenig Ödemneigung kann mit einem dünneren Gestrick versorgt werden; ein kräftiges Bein mit größeren Umfängen benötigt ein kräftigeres Gestrick 37.
Um die Adhärenz der Patienten zu fördern, ist es wichtig, aus dem großen Angebot unterschiedlicher Kompressionsmaterialien die Variante auszuwählen, mit der der Patient gut zurechtkommt und die gleichzeitig die medizinischen Anforderungen erfüllt.
„Verordnungslogik“
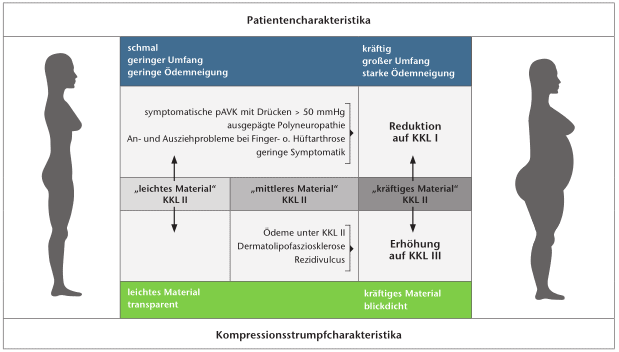
Aktuell wurde in einem Expertenkonsens die sogenannte Verordnungslogik für die Kompressionstherapie der Patienten mit CVI mit MKS neu entwickelt (Abb. 1) 38. Darin werden auf der Basis des Verordnungsverhaltens von Ärzten weitere individuelle Faktoren der Patienten berücksichtigt. Es wird dabei davon ausgegangen, dass wie bisher bei den meisten Patienten primär ein MKS der Kompressionsklasse II rezeptiert werden kann. Nun gilt es aber noch zu klären, ob bei dem jeweiligen Patienten vielleicht doch Komorbiditäten oder Kofaktoren zu berücksichtigen sind, die zu einer Veränderung der KKL führen sollten. So kann es in Absprache mit dem Patienten sinnvoll sein, die KKL zu erhöhen oder zu vermindern. Im Anschluss ist die Art des Gestricks, orientiert an der Anatomie der Beine, zu klären: Ein schmales Bein mit wenig Ödem neigung kann mit einem dünneren Gestrick versorgt werden; ein kräftiges Bein mit größeren Umfängen ist besser mit einem kräftigeren Gestrick zu versorgen. In Analogie zu dieser Verordnungslogik für MKS können auch andere Kompressionsmaterialien bei Patienten mit Ulcus cruris ausgewählt werden. Für Patienten, bei denen beispielsweise reduzierte Druckwerte um 20 mmHg zu verwenden sind, können „Lite“-Varianten der Mehrkomponentensysteme oder adaptive Kompressionsbandagen eingesetzt werden 39.
Fazit
Der Erfolg einer Kompressionsbehandlung kann sich nur dann einstellen, wenn die Kompressionstherapie auch regelmäßig getragen wird. Dazu ist es wichtig, dass die Patienten die Sinnhaftigkeit der Maßnahmen verstehen und dass ihre individuellen Bedürfnisse und Fähigkeiten bei der Auswahl der geeigneten Systeme und Materialien berücksichtigt werden. Zur Umsetzung dieser Konzepte stehen für Patienten mit Ulcus cruris heute verschiedene Therapiesysteme und ‑materialien sowie Hilfsmittel zur Verfügung. Somit kann die eingangs gestellte Frage, ob eine patientengerechte Kompressionstherapie für Betroffene mit Ulcus cruris möglich und sinnvoll ist, eindeutig mit Ja beantwortet werden.
Für die Autoren:
Prof. Dr. med. Joachim Dissemond
Universitätsklinikum Essen
Klinik und Poliklinik für Dermatologie,
Venerologie und Allergologie
Hufelandstraße 55
45122 Essen
joachim.dissemond@uk-essen.de
Begutachteter Beitrag/reviewed paper
Dissemond J, Protz K, Stücker M, Kröger K. Patientengerechte Kompressionstherapie für Patienten mit Ulcus cruris – ist das möglich und sinnvoll? Orthopädie Technik. 2017; 68 (12): 52–58
| Gefäßerkrankungen | z. B. Venen, Arterien, Lymphgefäße |
|---|---|
| Hautkrankheiten | z. B. Pyoderma gangraenosum, Necrobiosis lipoidica, Livedovakulopathie |
| exogene Faktoren | z. B. Hitze, Kälte, Trauma |
| Infektionen | z. B. Erysipel, Mykobakteriose, Sporotrichiose |
| neuropathische Erkrankungen | z. B. Alkohol, Spina bifida, Medikamente |
| Neoplasien | z. B. Melanom, Basalzellkarzinom, Platten epithelkarzinom |
| metabolische Faktoren | z. B. Diabetes mellitus, Kalziphylaxie, Adipositas |
| Medikamente | z. B. Methotrexat, Heparin, Hydroxyurea |
| hämatologische Faktoren | z. B. Sichelzellanämie, Dysproteinämie, Faktor-V-Mutation |
| genetische Faktoren | z. B. Klinefelter-Syndrom, TAP-1-Mutation, Wyburn-Mason-Syndrom |
| A – Anamnese | B – Bakterien | C – Klinische Untersuchung | D – Durchblutung | E – Extras |
|---|---|---|---|---|
| Patienten werden sowohl zur aktuellen Wunde als auch zu Wunden in der Vergangenheit sowie zu Kofaktoren und Komorbiditäten befragt. | Bakterien sind selten die alleinige Ursache für chronische Wunden. Die Diagnostik ist aber zur Abklärung multiresistenter Erreger (MRE) wichtig. | Bei der klinischen Unnersuchung sind neben der Manifestation der Wunden auch Wundrand und ‑umgebung zu beachten. | Sowohl das venöse als auch das arterielle Gefäßsystem sollten für die Abklärung der Durchblutung untersucht werden. | Weiterführende Diagnostikverfahren sollten zielgerichtet eingesetzt werden. Die größte klinische Bedeutung haben Biopsien. |
| KADI | Interpretation | praktische Konsequenz |
|---|---|---|
| 0,9–1,3 | Normalbefund | Kompression meist möglich |
| 0,5–0,9 | v. a. pAVK | Kompression meist möglich |
| 0,5 | v. a. kritische Ischämie | Kompression nicht möglich |
| > 1,3 | v. a. Mönckeberg-Mediasklerose | Kompression meist möglich |
| KKL I | KKL II | KKL III | KKL IV |
|---|---|---|---|
| 18–21 mmHg | 23–31 mmHg | 36–46 mmHg | > 49 mmHg |
| Kompressionsmaterialien | Indikation Entstauung | Indikation Erhaltung | Selbstanlage |
|---|---|---|---|
| Verbände mit Kurzzugbinden | (ja) | nein | nein |
| Mehrkomponentensysteme | ja | nein | nein |
| adaptive Kompressionsbandagen | ja | ja | ja |
| Ulcus-Strumpfsysteme | nein | ja | ja |
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Heyer K, Herberger K, Protz K, Glaeske G, Augustin M. Epidemiology of chronic wounds in Germany: Analysis of statutory health insurance data. Wound Repair Regen, 2016; 24 (2): 434–442
- Dissemond J, Bültemann A, Gerber V et al. Definitionen für die Wundbehandlung. Hautarzt, 2016; 67 (3): 265–256
- Dissemond J, Körber A, Jansen T, Grabbe S. Ulcus cruris: Aktuelle Aspekte der Diagnostik. Dtsch Med Wochenschr, 2005; 130:1263–1266
- Körber A, Klode J, Al-Benna S, et al. Etiology of chronic leg ulcers in 31,619 patients in Germany analyzed by an expert survey. J Dtsch Dermatol Ges, 2011; 9: 116–121
- Dissemond J. ABCDE-Regel der Diagnostik chronischer Wunden. J Dtsch Dermatol Ges, 2017; 15: 732– 734
- Dissemond J, Augustin M, Eming SA, et al. Modern wound care – practical aspects of non-interventional topical treatment of patients with chronic wounds. J Dtsch Dermatol Ges, 2014; 12: 541–554
- Rabe E, Partsch H, Hafner J, et al. Indications formedical compression stockings in venous and lymphatic disorders: An evidence-based consensus statement.Phlebology, 2017. doi: 10.1177/0268355516689631[ahead of print]
- Dissemond J, Assenheimer B, Bültemann A, et al. Compression therapy in patients with venous leg ulcers. J Dtsch Dermatol Ges, 2016; 14: 1072–1087
- Andriessen A, Apelqvist J, Mosti G, et al. Compressin on therapy for venous leg ulcers: risk factors for adverse events and complications, contraindications – a review of present guidelines. J Eur Acad Dermatol Venereol, 2017; 31 (9): 1562–1568
- Mosti G, Labichella ML, Partsch H. Compression therapy in mixed ulcers increases venous output and arterial perfusion. J Vasc Surg, 2012; 55: 122–128
- Dissemond J, Assenheimer B, Bültemann A, et al. Compression therapy in patients with venous leg ulcers. J Dtsch Dermatol Ges, 2016; 14: 1072–1087
- Andriessen A, Apelqvist J, Mosti G, et al. Compressin on therapy for venous leg ulcers: risk factors for adverse events and complications, contraindications – a review of present guidelines. J Eur Acad Dermatol Venereol, 2017; 31 (9): 1562–1568
- Dissemond J, Protz K, Reich-Schupke S, Stücker M, Kröger K. Kompressionstherapie bei Ulcus cruris. Hautarzt, 2016; 67: 311–325
- O’Meara S, Cullum N, Nelson EA, Dumville JC. Compression for venous leg ulcers. Cochrane Database Syst Rev, 2012; 11: CD000265
- Protz K, Heyer K, Dissemond J et al. Kompressionstherapie – Versorgungspraxis: Informationsstand von Patienten mit Ulcus cruris venosum. J Dtsch Dermatol Ges, 2016; 14: 1273–1283
- Heyer K, Protz K, Augustin M. Compression therapy – cross-sectional observational survey about knowledge and practical treatment of specialised and non-specialised nurses and therapists. Int Wound J, 2017. doi: 10.1111/iwj.12773 [ahead of print]
- Partsch H. Compression for the management of venous leg ulcers: which material do we have? Phlebology, 2014; 29 (Suppl. 1): 140–145
- Damstra RJ, Partsch H. Prospective, randomized controlled trial comparing the effectiveness of adjustable compression Velcro wraps versus inelastic multicomponent compression bandages in the initial treatment of leg lymphedema. J Vasc Surg Ven Lym Dis, 2013; 1: 13–19
- Dissemond J, Reich-Schupke S, Kröger K. Neues aus der Kompressionstherapie. Orthopädie Technik, 2017; 68 (6): 26–30
- Dissemond J, Eder S, Läuchli S et al. Kompressionstherapie in der Phase der Entstauung. Med Klin Intensivmed Notfmed, 2017. doi: 10.1007/s00063-016‑0254‑9 [im Druck]
- Rabe E, Partsch H, Hafner J, et al. Indications formedical compression stockings in venous and lymphatic disorders: An evidence-based consensus statement.Phlebology, 2017. doi: 10.1177/0268355516689631[ahead of print]
- Heyer K, Protz K, Glaeske G, Augustin M. Epidemiology and use of compression treatment in venous leg ulcers: nationwide claims data analysis in Germany. Int Wound J, 2017; 14: 338–343
- Nelson EA, Bell-Syer SE. Compression for preventing recurrence of venous ulcers. Cochrane Database Syst Rev, 2014; 9: CD002303
- Sippel K, Seifert B, Hafner J. Donning devices (foot slips and frames) enable elderly people with severe chronic venous insufficiency to put on compression stockings. Eur J Vasc Endovasc Surg, 2015; 49: 221–229
- Weller CD, Buchbinder R, Johnston RV. Interventions for helping people adhere to compression treatments for venous leg ulceration. Cochrane Database Syst Rev, 2013; 9: CD008378
- Dissemond J, Assenheimer B, Bültemann A, et al. Compression therapy in patients with venous leg ulcers. J Dtsch Dermatol Ges, 2016; 14: 1072–1087
- O’Meara S, Cullum N, Nelson EA, Dumville JC. Compression for venous leg ulcers. Cochrane Database Syst Rev, 2012; 11: CD000265
- Nelson EA, Bell-Syer SE. Compression for preventing recurrence of venous ulcers. Cochrane Database Syst Rev, 2014; 9: CD002303
- Dissemond J, Eder S, Läuchli S et al. Kompressionstherapie in der Phase der Entstauung. Med Klin Intensivmed Notfmed, 2017. doi: 10.1007/s00063-016‑0254‑9 [im Druck]
- Rompoti N, Klode J, Dissemond J. Ulcus cruris durch Kompressionsstrümpfe als Resultat guter Compliance aber schlechter Adhärenz. J Dtsch Dermatol Ges, 2016; 14: 946–947
- Sauer K, Rothgang H, Schulze J, Glaeske G. B ARMER GEK Heil- und Hilfsmittelreport 2014. Auswertungsergebnisse der BARMER GEK Heil- und Hilfsmitteldaten aus den Jahren 2012 bis 2013. Siegburg: Asgard Verlagsservice, 2014. https://www.barmer.de/blob/36198/362c244cd158f4878856dd69592d7675/data/pdf-heil-und-hilfsmittelreport-2014.pdf (Zugriff am 07.11.2017)
- Schwahn-Schreiber C, Marshall M, Murena-Schmidt R, Doppel W, Hahn S. Versorgungsrealität mit medizinischen Kompressionsstrümpfen im ambulanten Bereich. Phlebologie, 2016; 45: 207–214
- Reich-Schupke S, Murmann F, Altmeyer P, Stücker M. Compression therapy in elderly and overweight patients. Vasa, 2012; 41: 125–131
- Partsch H, Clark M, Mosti G, et al. Classification of compression bandages: practical aspects. Dermatol Surg, 2008; 34: 600–609
- Amsler F, Blättler W. Compression therapy for occupational leg symptoms and chronic venous disorders – a meta-analysis of randomized controlled trials. Eur J Vasc Endovasc Surg, 2008; 35: 366–372
- Rabe E, Partsch H, Hafner J, et al. Indications formedical compression stockings in venous and lymphatic disorders: An evidence-based consensus statement.Phlebology, 2017. doi: 10.1177/0268355516689631[ahead of print]
- Kröger K, Grosskopf V, Hug J et al. Verordnungslogik von medizinischen Kompressionstrümpfen bei Patienten mit chronisch venöser Insuffizienz. Vasomed, 2017; 29: 199–201
- Kröger K, Grosskopf V, Hug J et al. Verordnungslogik von medizinischen Kompressionstrümpfen bei Patienten mit chronisch venöser Insuffizienz. Vasomed, 2017; 29: 199–201
- Dissemond J, Protz K, Reich-Schupke S, Stücker M, Kröger K. Kompressionstherapie bei Ulcus cruris. Hautarzt, 2016; 67: 311–325