Einleitung und Problemstellung
Probleme mit der Passform im proximalen Bereich des Unterschenkelschaftes treten häufig bei Kniebeugungen auf. Bereits der durchschnittlich aktive Prothesenträger nutzt im Alltag einen großen Bereich der möglichen Knieflexion aus. So findet z. B. beim normalen Sitzen schon eine Kniebeugung von weit über 90 Grad statt. Dies sollte auch möglich sein und der Bewegungsumfang nicht durch den Schaft limitiert werden. Dennoch klagen Prothesenträger, die lange sitzen, oft über eine Druckproblematik im Bereich der Kniekehle und häufig über einen zu hohen Druck im Bereich der Femurkondylen. Viele Prothesenträger sitzen mit ausgestrecktem Bein, um dem Druck auszuweichen. Dies ist jedoch nicht immer möglich, weil der Platz – etwa in engen Sitzreihen – dazu fehlt. Außerdem ist es nicht gewünscht, denn es sieht unnatürlich aus, wenn der Prothesenträger eine „Schonhaltung“ einnehmen muss.
Zudem wird das kosmetische Erscheinungsbild einer Prothesenversorgung oft bemängelt, wenn sich bei einer Kniebeugung durch Verdrängung des Prothesenschaftes nach anterior im frontalen Schaftbereich ein Hohlraum bildet. Die durch die Hose zu erkennenden Schaftränder fallen so noch stärker auf.
Der gleiche Effekt wirkt sich ebenfalls bei einer Linerversorgung in Verbindung mit einer Kniekappe negativ aus. Hier ist es problematisch, wenn Hohlräume im System auftreten, die den Aufbau eines Vakuums erschweren. Außerdem ergibt sich durch den erhöhten Ausstoß der Luft aus Schaft und Ventil eine stärkere Geräuschentwicklung. Besonders häufig tritt ein erhöhter Verschleiß der Kniekappe auf, wenn sich diese an den abstehenden Schafträndern aufreibt.
Ursache der Probleme
Das Kniegelenk ist ein Roll-Gleit-Gelenk. So vollzieht es von der Extensions- in die Flexionsstellung neben einer Roll- auch eine Gleitbewegung des Femurs auf dem Tibiaplateau. Die Gleitbewegung nimmt dabei mit steigender Beugung zu 1. Die komplexen Bewegungen ergeben eine Verschiebung der knöchernen Strukturen und der Weichteile. Daraus resultiert neben einer Änderung der äußeren Gestalt des Kniegelenkes auch ein sich ständig wechselnder Kniegelenksdrehpunkt. Die verschiedenen Momentandrehpunkte können auf einer Polkurve dargestellt werden 2. Sie sind in der Unterschenkelprothetik von Bedeutung, wenn eine Versorgung mit einer Oberschenkelhülse durchgeführt wird, da hier die Gelenkschienen passend zum Kompromissdrehpunkt positioniert werden müssen. Der eigentliche Unterschenkelschaft muss das Kniegelenk nicht zwangsläufig umgreifen, da die Haftung der Prothese durch die Oberschenkelhülse erzielt wird.
Die sich ändernde Form des Kniegelenkes soll in diesem Artikel behandelt werden, da sie oftmals die Ursache für die oben genannten Probleme ist. Verzichtet der Orthopädie-Techniker auf eine Oberschenkelhülse und führt den Unterschenkelschaft kurz aus, muss der distale Femurbereich formschlüssig in die Prothese integriert werden und zwar nicht höher als suprakondylär der Femurkondylen.
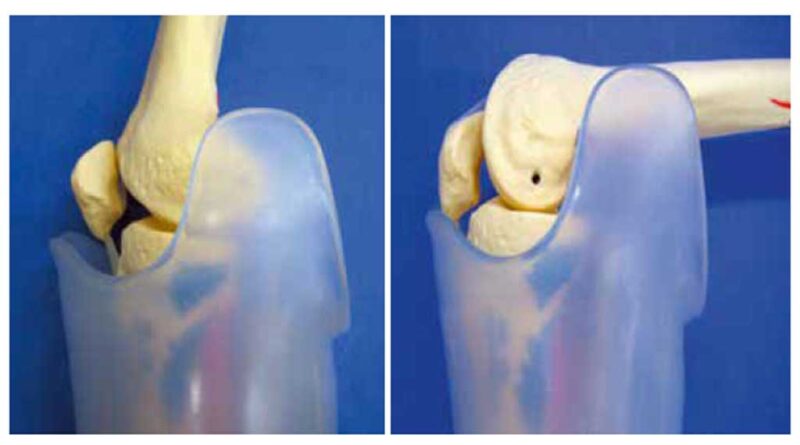
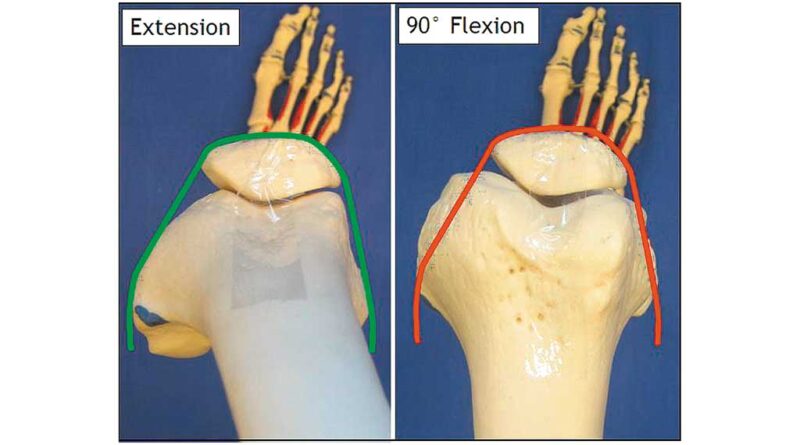
Dies ist genau der Punkt, der die Probleme verursacht. In der Horizontalebene betrachtet, stellen sich die knöchernen Strukturen des Kniegelenkes in Extensionsstellung eher V‑förmig dar (Abb. 1). In 90 Grad-Flexionsstellung wird dagegen der frontale Bereich breiter, weil der dorsale Anteil der Femurkondylen nach anterior rollt. Die rote Markierung stellt die Form des Kniegelenkes in Extensionsstellung dar. Vergleicht man die beiden Abbildungen, wird eine Inkongruenz sichtbar. Es entsteht anterior, medial und lateral eine Druckproblematik, wobei es hier verstärkt am medialen Teil des Femurkondylus zu erhöhtem Druck kommt.
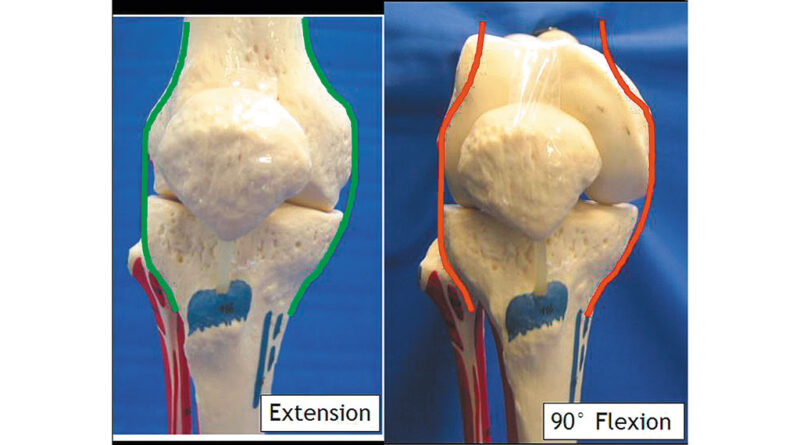
Die Ansicht in der Frontalebene zeigt, dass auch hier im Vergleich eine Inkongruenz entsteht (Abb. 2). In 90 Grad-Knieflexionsstellung sind es die vorderen Bereiche der Femurkondylen, die nach proximal über die rote Markierung überstehen und dann ebenfalls im medialen Bereich verstärkt belastet werden.
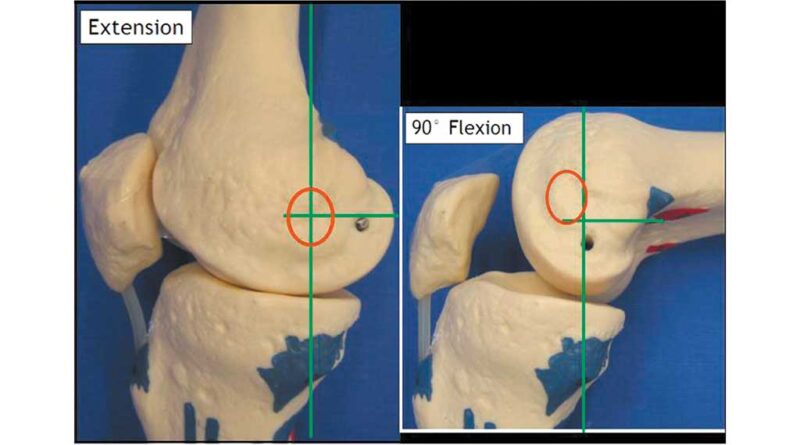
Die Roll-Gleitbewegung des Kniegelenkes muss aber auch in der Sagittalebene betrachtet werden. In Abbildung 3 markiert der Rote Kreis die breiteste Stelle der Femurkondylen. Diese verschiebt sich bei Flexion nach anterior proximal, obwohl der Femur durch die Rollbewegung auf dem Tibiaplateau stark nach dorsal wandert.
Bisher wurden nur die knöchernen Strukturen betrachtet, dabei spielen die Weichteilstrukturen bei der Formänderung selbstverständlich auch eine Rolle. Die Praxiserfahrung zeigt, dass die oben beschriebenen, typischen Druckbereiche meist nur wenig durch Weichteile gedeckt sind. Dies ist je nach Stumpfsituation unterschiedlich, dennoch werden die Weichteile unter Belastung von diesen Druckbereichen verdrängt.
Lösungsmöglichkeiten
Um die Entstehung von Bereichen mit zu hoher Druckbelastung bei Knieflexion zu verhindern, gibt es verschiedene Lösungsansätze. Bereits bei der Maß-Abformtechnik ist es möglich, darauf einzugehen.
Der Orthopädie-Techniker kann die Abformtechnik in einer Kompromissstellung des Kniegelenkes vornehmen. Hier wird das Gelenk meist in einer Kniebeugung von 30 – 40 Grad abgebildet. So wird die breitere Form des Kniegelenkes zum Teil erfasst. Allerdings ist es hierbei nur schwer möglich, den vollen Unterschied zwischen Extensions- und Flexionsstellung zu erfassen.
Eine andere Variante ist es, die Abformtechnik in mehrere Phasen zu unterteilen 3 4, sodass auch der Bereich des Stumpfes unterhalb des Kniegelenkspaltes in Extension abgebildet wird. Die breitere Form des Kniegelenkes wird bei einer 90 Grad- Kniebeugung in einer nächsten Phase abgeformt.
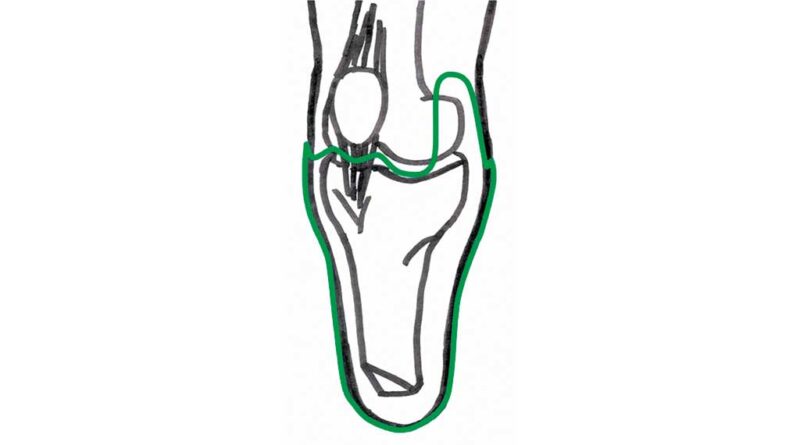
Zudem kann der Prothesenschaft so gestaltet werden, dass die Femurkondylen den Raum bekommen, den sie bei der Knieflexion brauchen. Dazu wird der Prothesenschaft im anterioren Bereich geöffnet. Es entfallen damit die Bereiche, die in Extensionsstellung anterior schmal zulaufen. Wichtig ist es, nur so viel Schaft wegzulassen, wie gerade nötig ist. Ein allzu großzügiges Kürzen der vorderen Schaftränder wirkt sich oft negativ aus. Abbildung 4 zeigt einen möglichen Verlauf des modifizierten Schaftrandzuschnittes. Folgende Punkte sollten bei der Schaftgestaltung unbedingt berücksichtigt werden:
- Die Patella bleibt frei, der Schaft darf hier keinen Druck ausüben.
- Der tiefste Punkt des Schaftrandes ist ca. ein cm tiefer als das Kniespaltniveau.
- In der Regel bleiben die seitlichen Kondylenanlagen zur Hälfte der A‑P-Richtung erhalten, um noch eine gewisse M‑L-Stabilität in Extensionsstellung zu erreichen 5.
- Besonders wichtig ist die penible Anpassung der Schaftränder. Dadurch, dass die Femurkondylen an den seitlichen Kondylenanlagen vorbeigleiten, kommt es u. a. dort zu Kantendruck, wenn der Schaftrand nicht sauber angepasst wurde.
Insgesamt muss dieser modifizierte Schaftrand an die individuelle Form und Bewegung des Kniegelenkes angepasst werden (Abb. 5 u. 6). Daher ergibt sich bei der Versorgung auch oft ein unterschiedlicher Randverlauf des Schaftes im frontalen Bereich.
Einsatzbereiche des modifizierten Schaftes
Klare Indikationen für einen solchen Schaftrandzuschnitt sind:
- Versorgung von Langstümpfen.Durch die gute Stabilität der Stümpfe im Schaft kann auf den anterioren Schaftbereich verzichtet werden.
- Prothesenträger, die sehr bewegungsintensiven Tätigkeiten mit einem hohen Flexionsgrad nachgehen wie bei Sportprothesen zum Radfahren.
- Prothesenträger, die z. B. beruflich viel sitzen.
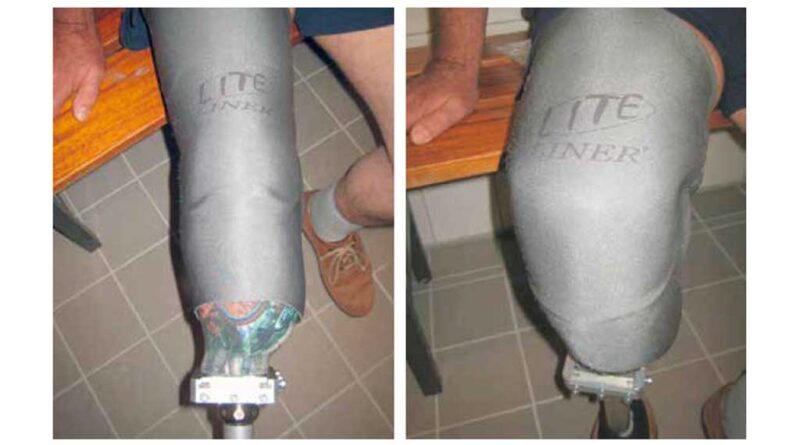
- Linerversorgung mit Vakuumschaft und Kniekappe (Abb. 7 u. 8). Der Verschleiß der Kniekappe kann reduziert und der Aufbau des Vakuums verbessert werden.
Aus diesen Punkten lassen sich ebenfalls Kontraindikationen ableiten:
- Knieinstabilitäten stellen eine absolute Kontraindikation dar. Liegen diese vor, ist eine Versorgung mit einer Kurzprothese ohnehin fragwürdig.
- Kurzstümpfe. Der Schaft verliert an wichtiger Stabilität 6.
- Patienten schildern ein Unsicherheitsgefühl, da sie weniger propriozeptives Feedback bei Knieextension bekommen.
Fazit
Bei der Versorgung eines Prothesenträgers gilt es, den Schaft individuell anzupassen. Bereits die Zustandserhebung vor der Maßabformtechnik muss Erkenntnisse liefern, ob es notwendig bzw. überhaupt möglich ist, den Schaftrand so stark zu reduzieren. Es gilt immer im Einzelfall zu entscheiden, ob der modifizierte Schaftrandzuschnitt gewählt wird. Wenn dieser Schaftrandzuschnitt indiziert ist und der Schaft fachmännisch angepasst wird, kann er eine Möglichkeit darstellen, die genannten Probleme zu lösen. Er stellt einen weiteren Problemlösungsansatz in der Werkzeugkiste des Orthopädie-Technikers dar.
Der Autor:
Jan Becker
Orthopädie-Techniker-Meister (CPO‑G)
Fachlehrer für Transtibiale Prothetik
Bundesfachschule
für Orthopädie-Technik
Schliepstraße 6–8
44135 Dortmund
J.Becker@ot-bufa.de
Begutachteter Beitrag/Reviewed paper
Becker J. Modernes Schaftdesign in der Unterschenkelprothetik. Orthopädie Technik, 2013; 64 (5): 16–19
Sämtliche Abbildungen entstammen dem Bufa-Archiv.
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Müller W. Das Knie, Form, Funktion und ligamentäre Wiederherstellungschirurgie, Berlin, Heidelberg, New York, Springer-Verlag, 1982
- Nietert M. Untersuchung zur Kinematik des menschlichen Kniegelenkes im Hinblick auf ihre Approximation in der Prothetik, Berlin,Dissertation, 1975
- Becker J. Skript Prothetische Versorgung nach transtibialer Amputation, Dortmund, Bundesfachschule für Orthopädietechnik, 2012
- Merbold D. Unterschenkelgipstechnik:Der Transtibial Socket nachMerbold (TTSM), Orthopädie Technik2011; 62 (10): 728–732
- Söderberg B. A new trim line concept for transtibial amputation prosthetic sockets, Prosthetics and Orthotics International, Technical note 2002; 26: 159–162
- Söderberg B. A new trim line concept for transtibial amputation prosthetic sockets, Prosthetics and Orthotics International, Technical note 2002; 26: 159–162