1 Kinder-Reha Schweiz, Universitäts-Kinderspital Zürich, Affoltern am Albis, Schweiz
2 Forschungszentrum für das Kind, Universitäts-Kinderspital Zürich, Universität Zürich, Zürich
3 Rehabilitation Engineering Laboratory, ETH Zürich, Schweiz
* geteilte Letzt-Autorenschaft
Einführung
Kinder klettern auf Bäume, spielen an Konsolen, helfen Papa beim Kochen oder machen Hausaufgaben. Unabhängig davon, welchen Teil des Alltags von Kindern und Jugendlichen wir auch betrachten, der Erfolg fast aller Aktivitäten des täglichen Lebens (Activities of daily living = ADLs) hängt von einer guten Hand- und Armfunktion ab. Eine Beeinträchtigung der Hand- und Armmotorik aufgrund einer neurologischen Schädigung schränkt daher die Selbstständigkeit bei verschiedenen ADLs ein.
Die häufigste Ursache für körperliche Behinderungen bei Kindern in Europa und den USA ist die Cerebralparese (CP), die bei 200 bis 300 von 100.000 lebend geborenen Kindern auftritt1. Die CP ist eine neurologische Entwicklungsstörung, die durch prä‑, peri- oder neonatale Läsionen und Anomalien im Gehirn verursacht wird. Bei fast 50 % der Kinder mit CP ist die Handfunktion beeinträchtigt2. Andere häufige Gründe für neurologische Störungen, die die Handfunktion bei Kindern beeinträchtigen können, sind mittlere und schwere Schädel-Hirn-Traumata (SHT) mit einer jährlichen Rate von 74 Krankenhauseinweisungen pro 100.000 Kinder unter 20 Jahren3 und Schlaganfälle im Kindesalter, von denen 2,3 bis 13 Fälle pro 100.000 Kinder unter 18 Jahren auftreten4.
Die Symptome einer Schädigung der oberen Motoneurons, welche durch die CP, SHT oder einen Schlaganfall verursacht wurden, äußern sich typischerweise in Muskelschwäche, langsamen und unkoordinierten Bewegungen, reduzierter Selektivität, Spastizität und verminderter taktiler Sensibilität (siehe z. B. Eliasson und Gordon5. Diese Funktionsbeeinträchtigungen schränken häufig die ADLs ein. So haben Kinder und Jugendliche mit solchen Läsionen oft Schwierigkeiten, eine Flasche zu öffnen oder zu verschließen oder zwei Legosteine zusammenzusetzen. Bei Kindern, die früh in ihrer Entwicklung betroffen sind, können solche Beeinträchtigungen nicht nur die Selbstständigkeit, sondern auch die sensomotorische, kognitive und soziale Entwicklung beeinflussen. So konnte in einer Kohorte von Kindern mit neonatalen arteriellen ischämischen Schlaganfällen gezeigt werden, dass möglicherweise die manuelle Geschicklichkeit und nicht unbedingt die CP per se mit der kognitiven Entwicklung korreliert6. In einer weiteren Korrelationsstudie konnte gezeigt werden, dass feinmotorische und nicht grobmotorische Fähigkeiten, Verbesserungen der kognitiven und sozialen Fähigkeiten von Vorschulkindern mit Entwicklungsstörungen vorhersagen können7. Eine frühzeitige Therapie der beeinträchtigten Hand könnte also weitreichende Folgen für die Entwicklung eines Kindes haben.
Rehabilitation der beeinträchtigten Handmotorik
Bei Kindern und Jugendlichen mit einer angeborenen Hirnschädigung ist in der Regel die weniger betroffene Hand die dominante Hand. Bei einer erworbenen Hirnschädigung hängt dies von der betroffenen Seite ab. So kann z. B. bei einer Rechtshänderin nach einer linksseitigen Hirnschädigung die Feinmotorik eingeschränkt sein, so dass sie fortan ihre linke Hand mehr benötigt und diese zur dominanten Hand wird. Mit der dominanten Hand werden feinmotorisch anspruchsvollere Aufgaben ausgeführt, z. B. eine Schere geführt oder ein Stift gehalten. Die nicht dominante Hand hilft oder assistiert dabei. Sie hält das Papier beim Schneiden oder Malen oder die Flasche beim Öffnen. Therapeut:innen nennen diese Hand deshalb auch Hilfs- oder Assistenzhand. Die therapeutischen Ziele für die dominante Hand und die Assistenzhand sind daher in der Regel sehr unterschiedlich.
In der pädiatrischen Neurorehabilitation haben sich verschiedene Therapieansätze zur Verbesserung der Funktionalität der betroffenen Hand etabliert. So wurde in einem großen systematischen Review die Evidenz für die Constraint Induced Movement Therapie (CIMT) für das unilaterale Handtraining als auch das intensive bimanuelle Training im Kindesalter als gegeben eingestuft8.
Zusätzlich zu den konventionellen Therapien wurde in den letzten zwei Jahrzehnten eine Vielzahl von Rehabilitationstechnologien für die oberen Extremitäten entwickelt9. Die Rehabilitations-Therapie-Technologien zielen darauf ab, die Funktionen der Patient:innen zu verbessern, also die Funktionsfähigkeit der Hände und Arme wiederherzustellen oder neu zu erlernen. Sie alle eint der Ansatz, dass sich die Patient:innen ihre restaurativen Fähigkeiten, also die Plastizität des Gehirns, zu Nutze machen. Unterstützt wird dies meist durch einen spielerischen Ansatz mittels Exergames10, die auf einen Bildschirm übertragen und durch Technologie gesteuert werden, um die Motivation der Patient:innen zu steigern, möglichst viele Bewegungswiederholungen zu leisten oder mehr Kraft einzusetzen.
Es gibt jedoch noch eine andere Klasse von Rehabilitationstechnologien, die so genannten assistiven Technologien. Diese Technologien werden bei Patient:innen eingesetzt, bei denen keine funktionellen Verbesserungen mehr erzielt werden können. Sie sollen im Alltag eingesetzt werden, um funktionelle Defizite zu kompensieren und ADLs zu ermöglichen, d. h. die Unabhängigkeit zu erhöhen. Assistive Technologien können auch für Kinder mit angeborenen oder erworbenen Hirnschädigungen relevant sein. So konnte eine Studie zeigen, dass die bimanuellen Fähigkeiten bei Kindern mit unilateraler CP in jungen Jahren zunehmen und dann bis ins Jugendalter stabil bleiben11.
Entwicklung eines pädiatrischen Handexoskeletts
Zum Zeitpunkt des Projektbeginns im Jahr 2018 gab es bereits einige technische Entwicklungen zur Unterstützung der beeinträchtigten Hand von Erwachsenen12 13 14 15. Allerdings hatten sich nur wenige Forschungsgruppen auf die spezifischen Bedürfnisse von Kindern konzentriert. Nach unserem damaligen Kenntnisstand waren das pädiatrische Daumenexoskelett16, das eine aktive Unterstützung des Daumens ermöglicht, und das pädiatrische Fingerexoskelett17, welches alle Finger außer dem Daumen in Flexion und Extension unterstützt, die bis dahin einzigen Handexoskelette für Kinder. Die vielfältigen Greifmöglichkeiten der Hand zur Bewältigung funktioneller Aufgaben erfordern jedoch die Einbeziehung des Daumens und der Langfinger18. Ein Exoskelett zur Unterstützung der Handfunktionen sollte daher alle Finger einbeziehen, da sowohl der Daumen als auch die Langfinger an den wichtigen Greifformen (z. B. Kraftgriff, Präzisionsgriff, Schlüsselgriff) beteiligt sind19.
In einer Zusammenarbeit zwischen der Kinder-Reha Schweiz und der Eidgenössischen Technischen Hochschule in Zürich (ETH Zürich) haben wir uns zum Ziel gesetzt, ein vollständig tragbares Handexoskelett zur Unterstützung des Greifens von Alltagsgegenständen zu entwickeln. Dieses Pediatric hand EXOskeleton (PEXO) sollte sowohl als Rehabilitations-Therapie-Gerät eingesetzt werden können und ein Training mit Alltagsgegenständen ermöglichen als auch als assistive Technologie im Alltag von jungen Patient:innen dienen, die die Grenzen der funktionellen Verbesserung erreicht haben.
In enger Kollaboration zwischen Ergotherapeut:innen und Ingenieur:innen wurden verschiedene therapeutische und technische Anforderungen an ein kinderfreundliches und an die Handgröße adaptierbares Handexoskelett formuliert. Zunächst wollten wir die Handmodule für Kinder ab 6 Jahren entwickeln. Das Handmodul für Erwachsene sollte von Jugendlichen im Alter von 13 bis 18 Jahren verwendet werden. Darüber hinaus sollten sowohl „softe“ Kriterien wie Benutzerfreundlichkeit, ergonomisches Design und intuitive Bedienung als auch Designkriterien wie bevorzugte Funktionen (Faust‑, Präzisions- und Schlüsselgriff), Bewegungsumfang und Kinematik, welche die Griffe ermöglichen sollten, maximale Schließkraft (Fingerspitzenkraft von bis zu 5 N zum Heben einer 500 ml Flasche), Dauer der Schließbewegung (1 s) und Gewicht (damit es leicht und vollständig tragbar ist) eingehalten werden. Außerdem sollte es für eine Therapiedauer von einer Stunde ununterbrochen einsetzbar sein.
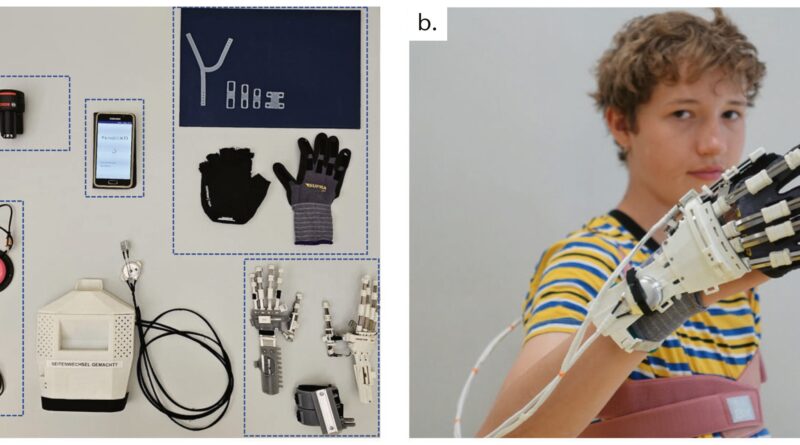
In einem ersten Schritt wurde das schon bestehende, für Erwachsene mit einer neurologischen Diagnose entwickelte RELab tenoexo20 für Kinder angepasst21. Das grundlegende Funktionsprinzip des Geräts konnte dabei beibehalten bleiben. PEXO besteht aus einem Handmodul, das an der Hand befestigt wird, und einem Rucksack, der die Elektronik, die Motoren und die Batterie enthält (Abb. 1a). Wir haben Prototypen in 3 verschiedenen Größen für die linke und rechte Hand entwickelt, die die Handgrößen von Kindern im Alter von 6 Jahren, 7 bis 8 Jahren und 9 bis 12 Jahren auf der Grundlage anthropometrischer Daten abdecken (Abb. 1a u. b). Das Handmodul wiegt je nach Größe zwischen 84 g und 148 g, der Rucksack 492 g. Rucksack und Handmodul sind über ein Kabelübertragungssystem miteinander verbunden.
Das Handmodul PEXO umfasst den Unterarm, das Handgelenk und den Mittelhandknochen und wirkt als passive Orthese, indem es die Position des Handgelenks in 25° Extension fixiert. Das Handmodul besteht aus einem Blattfedermechanismus, der die Flexion und Extension aller Finger aktiv unterstützt22. Ein aktiv gleitendes Federblatt ist auf einem festen Federblatt montiert. Wird die aktiv gleitende Feder mit einem Aktuator bewegt, ändert sich die relative Länge der Federn, was zu einer Biegebewegung führt. Mit starren Elementen, die die beiden Federn verbinden, kann die Biegung in 3 Segmenten entlang der Federn lokalisiert werden, was zu der endgültigen Bewegung führt und die Beugung/Streckung eines Fingers nachahmt. Um mit diesem Mechanismus eine gewünschte Fingerspitzenkraft zu erzeugen, steigt das erforderliche Drehmoment in den Gelenken mit der Fingerlänge (längerer Hebelarm). Ein höheres Drehmoment kann erreicht werden, indem die Anzahl der aktiv gleitenden Federn erhöht wird. Allerdings steigt mit zunehmender Anzahl der aktiv gleitenden Federn auch der Kraftaufwand zur Erreichung der Fingerbeugung. Dies führt zu einem Zielkonflikt zwischen hoher Fingerspitzenkraft und geringer Eingangskraft, der sich mit der Fingerlänge ändert. Um diesen Kompromiss zu optimieren, haben wir verschiedene Designs für unterschiedliche Fingerlängen empirisch getestet und ein Design mit einer einzelnen aktiv gleitenden Feder für die kurzen Finger der Kinderversion und ein Design mit 2 aktiv gleitenden Federn für die längeren Finger des PEXO für Jugendliche ausgewählt.
PEXO wird über zwei Kabelübertragungssysteme (remote actuation systems, RAS) angetrieben, die eine lineare Bewegung erzeugen. Ein RAS ist mit dem Unterarmteil des PEXO verbunden und bewegt die Finger (Zeige‑, Mittel‑, Ring- und kleiner Finger) gemeinsam. Das Daumenmodul, das am metakarpalen Teil des Handexoskeletts befestigt ist, wird vom zweiten RAS betätigt. Der Benutzer zieht einen Handschuh oder Fingerlinge mit Klettverschlüssen an, um die Finger zu fixieren, bevor er die proximalen Teile der Handorthese durch Anziehen der Riemen fest fixiert. Die Öffnungs- und Schließbewegung wird manuell über eine Drucktaste ausgelöst.
Erste klinische Machbarkeitsstudie
In einem nächsten Schritt untersuchten wir die Eignung, Durchführbarkeit und Akzeptanz dieser neuen Technologie23. Die Teilnehmenden hatten verschiedene Diagnosen (einschließlich CP, SHT und Schlaganfall). Das mediane Alter betrug 11,4 Jahre (IQR 9,4–16,1 Jahre). Alle Größen von PEXO wurde in der Studie verwendet. Obwohl 11 Teilnehmende eingeschlossen wurden, konnten wir nur die Daten von 9 Patient:innen auswerten, da bei 2 Teilnehmenden die Messungen wegen technischer Probleme abgebrochen werden mussten.
Um die Eignung von PEXO zu untersuchen, wurden Kinder mit Beeinträchtigungen der oberen Extremitäten identifiziert, bei denen die Anwendung des PEXO-Systems die unilaterale Handkapazität und insbesondere die bimanuellen Performanz verbessern könnte. Während die Kapazität mit Hilfe von standardisierten Tests in einer standardisierten Testumgebung untersucht wird, untersucht die Performanz-Testung, was die Teilnehmenden in einer nicht-standardisierten Testumgebung von sich aus leisten.
Für diese Untersuchung haben wir den Teilnehmenden umfassend charakterisiert. Bevor wir die unilaterale Kapazität und bimanuelle Performanz untersuchten, konnten sich die Kinder spielerisch an das PEXO gewöhnen. Wir verwendeten das Smart Pegboard (Neofect, München). Dieses Pegboard ist mit einer elektronischen Lochplatte ausgestattet, die Lichtsignale zeigt (Abb. 2a). Die Patient:innen werden angewiesen, so schnell wie möglich Stifte in die aufleuchtenden Löcher stecken. In unserer Studie verwendeten wir 4 cm lange Stifte mit einem 1 cm breiten Knopf an der Spitze, damit die Teilnehmenden den Präzisions- oder Schlüsselgriff verwenden konnten.
Die unilaterale Handkapazität untersuchten wir mit dem Box-und-Block-Test (BBT), der die unilaterale grobmotorische Geschicklichkeit quantifiziert. Die Teilnehmenden werden gebeten, innerhalb von 60 s so viele Würfel wie möglich von einer Seite einer Kiste auf die andere zu legen (Abb. 2b).
Zur Messung der bimanuellen Performanz verwendeten wir den Assisting Hand Assessment (AHA) 24. Der Test besteht aus einem Spiel mit verschiedenen Gegenständen, die dazu anregen, beide Hände einzusetzen. Zum Beispiel eine Flasche zu öffnen oder zu schließen (Abb. 2c u. d). Dabei wird beurteilt, ob und wie die Kinder und Jugendlichen ihre Assistenzhand einsetzen und wie effektiv sie dies tun.
BBT und AHA wurden zweimal durchgeführt, einmal mit und einmal ohne PEXO. Eine individuelle Verbesserung der Testergebnisse mit PEXO im Vergleich zu jenen ohne PEXO wurde als potenzielle Eignung für den Einsatz von PEXO interpretiert.
Die Ergebnisse des BBT zeigten statistisch keinen Unterschied mit versus ohne PEXO. In der individuellen Beobachtung der Ausführung jedoch zeigte sich, dass Teilnehmende, die ohne PEXO keine oder nur wenige Würfel innerhalb von 60 s transportieren konnten, sich verbesserten. Teilnehmende mit besseren Ergebnissen wurden jedoch langsamer. Zum Beispiel braucht es Zeit, um das Öffnen und Schließen auszulösen und die Finger zu beugen (was nicht so schnell wie möglich geschehen soll). Auch die AHA-Ergebnisse zeigten diese Tendenz, wobei wir hier auf Gruppenebene eine signifikante Zunahme der AHA-Score von 55 (Median) auf 68 feststellen konnten. Tatsächlich korrelierte der AHA-Score ohne PEXO (d. h. normale bimanuelle Performanz) stark negativ mit der Veränderung des AHA-Scores, wenn PEXO eingesetzt wurde (ρ = −0,94). Verschiedene andere Merkmale wie die Kraft der Fingerextensoren, die Selektivität der mehr betroffenen Seite und die MACS korrelierten ebenfalls stark mit der Veränderung des AHA-Scores.
Bei der Untersuchung der Praktikabilität wurde getestet, wie selbstständig die Patienten das PEXO-System anlegen konnten und wie viel Zeit sie dafür benötigten. Ebenso verfolgten wir das Ziel, technische Herausforderungen während der Trainingseinheiten zu identifizieren und Probleme zu rapportieren, um das Design des PEXO-Systems weiter zu verbessern und etwaige Sicherheitsrisiken zu identifizieren.
Es zeigte sich, dass kein Kind in der Lage war, alle Komponenten des PEXO (Handmodul und Rucksack) selbstständig anzulegen. Einigen Kindern gelang es jedoch, das Handmodul selbstständig anzulegen. Hierbei war zu beobachten, dass vor allem die motorisch stärker beeinträchtigten Kinder große Schwierigkeiten hatten, den Handschuh für das Handmodul anzuziehen.
Neben den Problemen beim selbstständigen Anziehen protokollierten wir alle technischen Fehler. Insgesamt traten in der Studie 21 Fehler auf, 2 davon waren kritisch, d. h. die Aufgabe konnte aufgrund der technischen Komplikationen nicht beendet werden. Diese Ergebnisse machen deutlich, dass die Robustheit des Systems weiter verbessert werden kann.
Abschließend wurde die Akzeptanz der PEXO-Prototypen evaluiert. Dazu wurden die Teilnehmenden sowie die betreuenden Therapeuten ausführlich zu den Vor- und Nachteilen des PEXO-Systems befragt. Die Fragen wurden von 1 (überhaupt nicht) bis 5 (sehr) bewertet. Die Akzeptanz variierte stark zwischen den Teilnehmenden. Hohe Medianwerte wurden bei den Fragen „Ich fand das Training mit PEXO interessant“ (5/5), „Ich würde gerne weiter mit PEXO trainieren“ (4,5/5) und „Ich fand PEXO bequem“ (4/5) erreicht. Trotz der hohen Bewertung des Tragekomforts gaben viele Teilnehmende an, dass das Tragen des Handschuhs zu schwitzenden Händen führt und dass das Handmodul an manchen Stellen zu stark drückt. Niedrigere Werte erhielten wir bei den Fragen „Die Aufgaben waren mit PEXO einfacher auszuführen“ (1/5) und „PEXO gibt mir mehr Kontrolle über meine Handaktivitäten“ (2/5). Interessanterweise waren Personen, die mit PEXO signifikant höhere AHA-Werte erreichten als ohne PEXO, auch deutlich zufriedener mit der Technologie. Es bestand also ein starker Zusammenhang zwischen dem subjektiven Eindruck der Teilnehmenden und der objektiven Verbesserung der bimanuellen Fähigkeiten durch das Tragen der Technologie.
Auch die Meinung des Therapeuten, ob das Kind mit dem PEXO ein zielgerichtetes Training durchführen konnte, korrelierte stark mit der Verbesserung der AHA durch den Einsatz des PEXO. Bei den offenen Fragen antwortete der Therapeut außerdem, dass PEXO für einige Kinder besser einstellbar sei, wenn das Handgelenk des PEXO flexibel sei. Bei Kindern mit Handgelenks- und Fingerkontrakturen erleichtere ein flexibles Handgelenk das Anlegen des PEXO.
Weiterentwicklung, Individualisierung und erste Überprüfung im Alltag
Aus den Ergebnissen dieser Studie wurden Empfehlungen abgeleitet, die den effektiven Einsatz von PEXO und pädiatrischen Handexoskeletten im Allgemeinen in der klinischen Praxis und als Hilfsmittel im Alltag verbessern sollten. Einige dieser Vorschläge wurden bereits in einer neu adaptieren Version von PEXO umgesetzt. Im Vergleich zur ersten Version (Abb. 3a) wurde z. B. ein flexibles und in Stufen verstellbares Handgelenkmodul entwickelt (Abb. 3b) 25. Dies sollte sowohl das Anziehen des Handmoduls vereinfachen als auch das Greifen bei eingeschränkter Beugemuskulatur der Hand verbessern. Des Weiteren wurde nach Lösungen als Alternative des der Steuerung des PEXO dienenden Druckknopfs gesucht, um die weniger betroffene Hand für bimanuelle Aufgaben nutzen zu können, ohne gleichzeitig einen Taster drücken zu müssen26. Die aktuelle Version verfügt deshalb über eine freihändige Sprachsteuerung, die auf Schlüsselworterkennung basiert. Bemerkenswert war, dass verschiedene Spracherkennungsprogramme Schwierigkeiten hatten, die Kinderstimme richtig zu interpretieren. Außerdem wurden einige Hardwarekomponenten ausgetauscht, um die Lebensdauer zu erhöhen und das PEXO damit weniger fehleranfällig zu machen. Zeitgleich wurde eine App entwickelt, über die das Kind alle wichtigen Einstellungen vornehmen und den Ladezustand des Akkus ablesen kann.
Anschließend untersuchten wir in einer ersten Fallstudie die Anwendung von PEXO in der Alltagssituation zu Hause27. Die Probandin war ein 13-jähriges Mädchen. Im Alter von 1,5 Jahren erlitt sie ein schweres SHT, das zu einer linksseitigen Hemiparese führte. Sie hat eine komplette Lähmung der Finger und des Handgelenks (Muskelkraft 0/5) und eine moderate Spastik der Finger und des Handgelenks (modifizierte Ashworth-Skala von 2).
Das Mädchen und ihre Mutter nahmen an einer Anpassungs- und Schulungsphase teil. Die Anpassungsphase beinhaltete mehrere Sitzungen, um kontinuierlich Feedback, Erkenntnisse und Inputs zu sammeln, so dass das PEXO schrittweise an das Mädchen angepasst werden konnte. Neben der Anpassung der Hand- und Fingergröße wurden verschiedene Möglichkeiten zur Befestigung des Handmoduls ausprobiert. Die Farbe des Exoskeletts konnte vom Mädchen ausgewählt werden. Unsere Erfahrung und die Literatur zeigen übereinstimmend, dass die Akzeptanz und Compliance bei Kindern und Jugendlichen durch solche Anpassungen signifikant gesteigert werden können28.
Mit der Probandin und ihrer Mutter wurden 3 Alltagsaktivitäten definiert, bei denen die Probandin voraussichtlich vom PEXO profitieren wird: Essen mit Gabel und Messer zerteilen, aus einer Tasse trinken und Spaghetti mit einem Löffel rollen und essen. Anschließend wurde das PEXO für 2 Wochen mit nach Hause gegeben.
Die Probandin benutze PEXO während der 2 Wochen an 3 Tagen für insgesamt 76 min. Dabei wurden 77 Greifbewegungen ausgeführt. Die Eltern berichteten, dass das PEXO während des Abendessens für die 3 Aktivitäten benutzt wurde sowie für zusätzliche Aktivitäten, wie z. B. das Greifen verschiedener Flaschentypen zum Öffnen oder das Halten von Brot zum Schneiden und Essen. Die Eltern stellten auch fest, dass das Anlegen und Einstellen des PEXO ohne Anleitung eines Therapeuten zu Hause möglich war und normalerweise 3 bis 7 Minuten dauerte. Es wurden keine unerwünschten Ereignisse, sicherheitsrelevanten Probleme oder Druckstellen gemeldet. Das Studienteam musste nicht eingreifen. Allerdings riss am letzten Tag der Heimanwendung ein Übertragungskabel des Antriebsmoduls, so dass das PEXO nicht weiterverwendet werden konnte.
Status quo und Ausblick
Die aktuelle Version des PEXO ermöglicht eine verbesserte Assistenzfunktion bei Kindern und Jugendlichen mit minimaler Handfunktion und nicht zu starker Spastik. Das System ist leicht und mobil und wird von den Kindern und Jugendlichen, die einen Funktionsgewinn erfahren, sehr gut angenommen.
Momentan untersuchen wir, ob Kinder und Jugendliche, die die Version mit starrem Handgelenk nicht tragen konnten, das Handexoskelett mit nun flexiblem Handgelenk tragen können und wie sich das flexible Handgelenk im Vergleich zum starren Handgelenk auf bi- und unimanuelle Aktivitäten auswirkt. Außerdem testen wir, ob Kinder und Jugendliche uni- und bimanuelle Aufgaben mit der Sprachsteuerung besser ausführen können als mit dem Druckknopf.
Wir sehen für die nahe Zukunft 2 Bereiche, in denen weitere Entwicklungen erforderlich sind. Erstens muss, wie bei den meisten existierenden Exoskeletten, die Robustheit des PEXO noch deutlich verbessert werden. Bei zahlreichen Messungen traten wiederholt technische Probleme auf, die wiederum zu Motivations- und Compliance-Verlusten auf Seiten der Kinder führten. Insbesondere im pädiatrischen Bereich wird ein robustes System benötigt, um die Anwendbarkeit beurteilen zu können. Zweitens scheint die Auswahl der Kinder, welche von einem Handexoskelett profitieren können, begrenzt zu sein, wenn keine zusätzliche proximale Unterstützung gegeben werden kann (z. B. um den Arm gegen die Schwerkraft für Greif- und Reichbewegungen anzuheben). Eine modulare Erweiterung zur proximalen physischen Unterstützung könnte die Zielgruppe vergrößern.
Unsere Arbeit zeigt, dass es anspruchsvoll ist, Handexoskelette an die Voraussetzungen von Kindern anzupassen. Dies spiegelt sich auch in der bisher limitierten Auswahl an entsprechend verfügbaren Exoskeletten und Publikationen zu pädiatrischen Exoskeletten wider29. Die Entwicklung des PEXO hat hier sicherlich eine wichtige Erfahrungsgrundlage geschaffen.
Danksagung
Ein großes Dankeschön an Tobias Bützer, Gaizka Goikoetxea Sotelo und Roger Gassert für ihre Unterstützung. Wir danken auch den Kindern und ihren Eltern für ihre Teilnahme an den Projekten. Schließlich danken wir der J&K Wonderland Stiftung, der ETH Zürich Foundation und der Spendenstiftung Bank Vontobel für ihre finanzielle Unterstützung.
Für die Autoren:
Hubertus van Hedel, PhD, PT
Prof. Neurorehabilitation
Kinder-Reha Schweiz, Universitäts-
Kinderspital Zürich, Universität Zürich
Mühlebergstrasse 104
8910 Affoltern am Albis, Schweiz
hubertus.vanhedel@kispi.uzh.ch
Begutachteter Beitrag/reviewed paper
Lieber J et al. Entwicklung und erste Untersuchungen zur Anwendbarkeit eines tragbaren Handexoskeletts für Kinder und Jugendliche. Orthopädie Technik, 2024; 75 (2): 34–40
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Konservative Versorgung einer adulten Skoliose mit einem modularen Bausatz – ein Versorgungsbeispiel — 6. März 2026
- Maenner M et al. Prevalence of cerebral palsy and intellectual disability among children identified in two U.S. National Surveys, 2011–2013. Annals of Epidemiology, 2016; 26 (3): 222–226
- van Eck M et al. Manual ability and its relationship with daily activities in adolescents with cerebral palsy. Journal of Rehabilitation Medicine, 2010; 42 (5): 493–498
- Thurman DJ. The Epidemiology of Traumatic Brain Injury in Children and Youths: A Review of Research Since 1990. Journal of Child Neurology, 2016; 31 (1): 20–27
- Tsze DS, Valente JH. Pediatric stroke: a review. Emergency Medicine International, 2011; 2011: 734506
- Eliasson AC, Gordon AM. Impaired force coordination during object release in children with hemiplegic cerebral palsy. Developmental Medicine and Child Neurology, 2000; 42 (4): 228–234
- Thebault G et al. Manual dexterity, but not cerebral palsy, predicts cognitive functioning after neonatal stroke. Developmental Medicine and Child Neurology, 2018; 60 (10): 1045–1051
- Kim H, Carlson AG, Curby TW, Winsler A. Relations among motor, social, and cognitive skills in pre-kindergarten children with developmental disabilities. Research in Developmental Disabilities, 2016; 53–54: 43–60
- Novak I et al. State of the Evidence Traffic Lights 2019: Systematic Review of Interventions for Preventing and Treating Children with Cerebral Palsy. Current Neurology and Neuroscience Reports, 2020; 20 (2): 3
- van Hedel HJA, Schuler TA, Lieber J. Clinical Application of Rehabilitation Therapy Technologies to Children with CNS Damage. In: Reinkensmeyer DJ, Marchal-Crespo L, Dietz V (Hrsg.). Neurorehabilitation Technology. Cham: Springer 2022: 289–318
- van Hedel HJA, Lieber J, Ricklin S, Meyer-Heim A. Die praktische Anwendung von Exergames und virtueller Realität in der pädiatrischen Rehabilitation. neuroreha, 2017; 9 (1): 35–40
- Nordstrand L, Eliasson AC, Holmefur M. Longitudinal development of hand function in children with unilateral spastic cerebral palsy aged 18 months to 12 years. Developmental Medicine and Child Neurology, 2016; 58 (10): 1042–1048
- Ates S, Haarman CJW, Stienen AHA. SCRIPT passive orthosis: design of interactive hand and wrist exoskeleton for rehabilitation at home after stroke. Autonomous Robots, 2017; 41 (3): 711–723
- Borboni A, Mor M, Faglia R. Gloreha-Hand Robotic Rehabilitation: Design, Mechanical Model, and Experiments. Journal of Dynamic Systems Measurement and Control-Transactions of the Asme, 2016; 138 (11): 111003
- Bos RA et al. A structured overview of trends and technologies used in dynamic hand orthoses. Journal of Neuroengineering and Rehabilitation, 2016; 13 (1): 62
- Butzer T, Lambercy O, Arata J, Gassert R. Fully Wearable Actuated Soft Exoskeleton for Grasping Assistance in Everyday Activities. Soft Robot, 2021; 8 (2): 128–143
- Aubin PM et al. A Pediatric Robotic Thumb Exoskeleton for at-Home Rehabilitation The Isolated Orthosis for Thumb Actuation (IOTA). 2013 Ieee 13th International Conference on Rehabilitation Robotics (ICORR). Seattle, 2013: 1–6
- Bianchi M et al. Kinematics-Based Strategy for the Design of a Pediatric Hand Exoskeleton Prototype. In: Carbone G, Gasparetto A (Hrsg.). Advances in Italian Mechanism Science. IFToMM ITALY 2018. Mechanisms and Machine Science 68. Cham: Springer, 2019
- Iberall T. Human prehension and dexterous robot hands. International Journal of Robotics Research, 1997; 16 (3): 285–299
- Feix T et al. The GRASP Taxonomy of Human Grasp Types. Ieee Transactions on Human-Machine Systems, 2016; 46 (1): 66–77
- Butzer T, Lambercy O, Arata J, Gassert R. Fully Wearable Actuated Soft Exoskeleton for Grasping Assistance in Everyday Activities. Soft Robot, 2021; 8 (2): 128–143
- Butzer T et al. PEXO – A Pediatric Whole Hand Exoskeleton for Grasping Assistance in Task-Oriented Training. International Conference on Rehabilitation Robotics (ICORR). Toronto, 2019: 108–114
- Arata J et al. A new hand exoskeleton device for rehabilitation using a three-layered sliding spring mechanism. Ieee International Conference on Robotics and Automation (Icra). Karlsruhe, 2013: 3902–3907
- Lieber J et al. Clinical utility of a pediatric hand exoskeleton: identifying users, practicability, and acceptance, and recommendations for design improvement. Journal of NeuroEngineering and Rehabilitation, 2022; 19 (1): 17
- Holmefur MM, Krumlinde-Sundholm L. Psychometric properties of a revised version of the Assisting Hand Assessment (Kids-AHA 5.0). Developmental Medicine and Child Neurology, 2016; 58 (6): 618–624
- Dittli J et al. Design of a compliant, stabilizing wrist mechanism for a pediatric hand exoskeleton. International Conference on Rehabilitation Robotics (ICORR). Niederlande, 2022: 1–6
- Gantenbein J et al. Intention Detection Strategies for Robotic Upper-Limb Orthoses: A Scoping Review Considering Usability, Daily Life Application, and User Evaluation. Frontiers in Neurorobotics, 2022; 16: 815693
- Dittli J et al. A Tailorable Robotic Hand Orthosis to Support Children with Neurological Hand Impairments: a Case Study in a Child’s Home. International Conference on Rehabilitation Robotics (ICORR). Singapur, 2023
- Law D et al. Scoliosis brace design: influence of visual aesthetics on user acceptance and compliance. Ergonomics, 2017; 60 (6): 876–886
- Hays E et al. A Review of Rehabilitative and Assistive Technologies for Upper-Body Exoskeletal Devices. Actuators, 2023; 12 (14): 178