Historie
Es gibt zahlreiche Ideen und Versorgungskonzepte zu transfemoralen Schaftformen. Doch nur einige wenige dieser Schafttechniken haben sich für eine sinnvolle Rehabilitation als dauerhaft geeignet erwiesen. Drei Gründe sind hier maßgeblich: Es ist schwierig, die einzelnen Techniken bzw. Systeme zu reproduzieren, man muss viele Testschäfte anfertigen und der Schaft bzw. der Schaftrandverlauf verursacht Einschränkungen der Hüftbeweglichkeit des Patienten.
Vor allem in den 80er und 90er Jahren gab es eine hohe Anzahl verschiedener Entwicklungen. Als Wegbereiter sind hier Namen wie Sabolich, Long, Gluth, Hoyt, Staats und Ortiz zu nennen.
Der Durchbruch für eine Schaftform mit integriertem, umgriffenem Sitzbein in Europa war der CAT-CAM-Schaft. Die Vorteile und Nachteile werden als bekannt vorausgesetzt und sollen an dieser Stelle nicht weiter erörtert werden.
Im Jahr 2004 revolutionierte Marlo Ortiz die bis dahin bekannten Techniken durch seine M.A.S.-Schaftform. Dieser Schaft basiert auf neuen Prinzipien und Gedankenansätzen und setzte sich in der Folge durch. Allerdings stellt diese Methode hohe Anforderungen an die Erfahrung und das Geschick des Orthopädie-Technikers. Die Bundesfachschule für Orthopädie-Technik hat sich dieser Thematik ebenfalls angenommen und lehrt in diesem Zusammenhang in Seminaren und Meisterlehrgängen eine modifizierte Form des M.A.S.-Schaftes.
Die im Folgenden beschriebene TFSM-Schafttechnik nutzt bekanntes Wissen aus existierenden Entwicklungen, soll aber gleichzeitig ebenso Blickwinkel eröffnen, die sonst weniger stark im Fokus stehen.
Der Gipsabdruck
Der Gipsabdruck ist nach wie vor die Basis für eine erfolgreiche Versorgung und wird hier unter Verwendung eines Silikonliners beschrieben und dokumentiert. Die Nutzung eines Silikonliners ist allerdings keine grundlegende Voraussetzung zur Umsetzung der TFSM-Technik.
Das primäre Ziel des Gipsabdruckes ist es, alle zur Verfügung stehenden anatomischen Merkmale im Negativ zu reproduzieren. Die sich darstellenden Maße werden nur zur Kontrolle genutzt. Dennoch kann die Vielzahl der Verhältnismäßigkeiten in der Anatomie des menschlichen Körpers bei der späteren Modellierung nützlich sein.
Gipsabdruck-Technik
Der entsprechend ausgewählte Silikonliner wird in der Länge bestimmt, zugeschnitten und am Stumpf mit Folie isoliert.
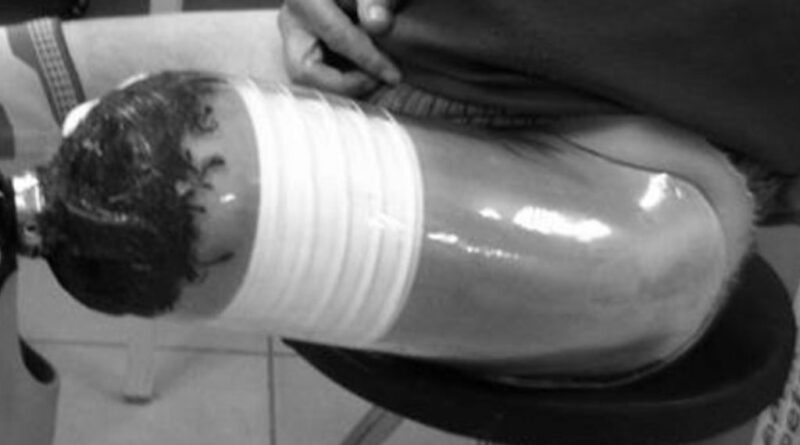
Im Bereich des Perineums ist zu beachten, dass keine Überspannung auftritt, die es dem Techniker beim Gipsen unnötig erschwert, die knöchernen Anteile des Beckens entsprechend zu ertasten. Nun wird ein teilelastisches Bandagengummi an Stumpf und Becken fixiert (Abb. 1). Dieses dient dazu, die Schafteintrittsebene im Umfang bereits zu definieren und die knöchernen Areale (Unterkante des Ramus; oberes Ende des Trochanter major) leichter ertasten zu können. Sind die verschiedenen Lagen Gips im Becken positioniert, ist der Abgriff des Ramus bzw. des Tubers nicht immer einfach. Der Gurt erleichtert gerade Technikern mit weniger Erfahrung hier die Arbeit.
Stellung der Hände beim Gipsen
Die vordere Hand sollte in der Intrinsic-Plus-Stellung positioniert sein. Diese Handstellung verwendet der Erfinder der TSFM-Schafttechnik, Daniel Merbold, bereits bei seinem Abdruck für den Unterschenkel (TTSM). Die Finger drücken als Pelotte flach im Verlauf des Ramuswinkels auf die Adduktoren, direkt unterhalb des Tuber os ischii. In der Beugefalte der Fingergrundgelenke findet die Adduktorensehne Freiraum und der Handballen dient als vordere Anlage (Abb. 2). Es ist sehr wichtig, dass hier kein übermäßiger Druck ausgeübt wird, um die Funktion der Gefäße nicht zu beeinflussen und die Adduktorensehne nicht zu verdrängen. Der Daumen wird senkrecht nach oben gehalten, um den inneren Bereich der vorderen Schaftwand nicht zu verformen. Die hintere Hand umgreift mit dem Zeige- und Mittelfinger den Ramus vollflächig.
Im Unterschied zum M.A.S.-Schaft wird der Ramus bis zum Kreuzungspunkt umgriffen (ca. 6 cm Anlagefläche). Der Daumen untergreift, wenn es der Umfang zulässt, die quere Gesäßfalte und drückt dabei auf den M. glutaeus maximus. Wenn die Hände so fixiert sind, muss der Anwender bis zum endgültigen Aushärten der Gipsbinden den Stumpf mit maximal möglicher Kraft adduzieren. Sofern die Adduktoren vorhanden und funktionell sind, sollte dieses jedem Patienten möglich sein. Der Amputierte muss das Becken stabilisieren und darf im Hüftgelenk keine größere Flexion als notwendig ausüben. Der Orthopädie-Techniker darf seine am Becken positionierten Hände bis zum endgültigen Aushärten nicht lösen. Die Pelotte auf den Adduktoren kann mit den zwei weiteren Fingern der hinteren Hand unterstützt werden. Somit verstärkt sich die muskuläre Vorspannung im Gipsabdruck nachhaltig.
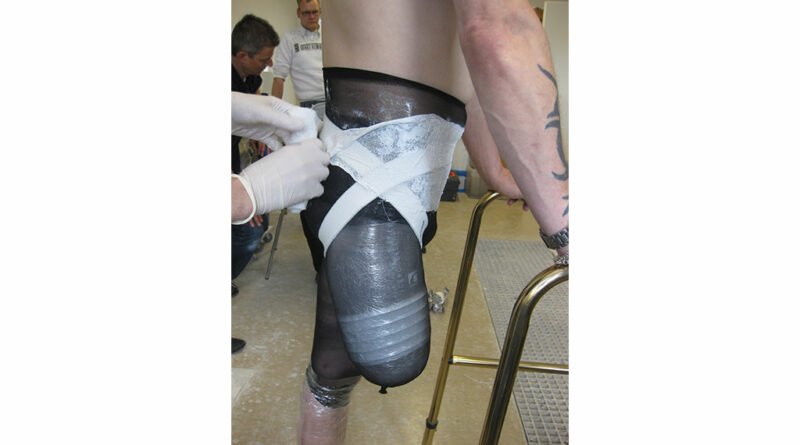
Das definitive Negativ sollte folgende Merkmale aufweisen (Abb. 3):
- vollflächige Ramusanlage,
- Pelotte unterhalb des Ramus im gleichen Winkel,
- Freiraum für die Adduktorensehne,
- vordere flache Anlage (in der Regel 40 bis 50 °zur LOP),
- Freiraum für den M. rectus femoris,
- Markierung der SIAS,
- laterale, proximale Anlagefläche oberhalb des Trochanter major.
Die Modelltechnik
Das Gipsmodell wird vor dem Ausgießen zugeschnitten, der Schaftrandverlauf und die Line of Progression (LOP) werden festgelegt. Maßgeblich für die Ausrichtung ist der Ramuswinkel. Er wird nach der Messung als gegeben vorausgesetzt und im gesamten Prozess der Fertigung nicht geändert.
Das Gipsmodell wird in einer strukturierten Vorgehensweise modelliert. Hervorzuheben ist, dass die vorhandene Form nicht mehr verändert wird. Nur der Schaftrandverlauf wird final modelliert. Die einzige Reduktion des Volumens findet dorsal statt. Der vordere Schaftrand verläuft auf Höhe der ischialen Ebene, der hintere unterhalb der Gesäßfalte. Der anteriore, laterale Rand verläuft 1 cm lateral der SIAS, der dorso-laterale Rand wird bestimmt durch die Pelotte auf den M. glutaeus maximus. Die vordere und die hintere Kante sind dabei aber immer im Verlauf und parallel zur LOP. Dies gilt auch für den medialen Schaftrand (Perineumbereich).
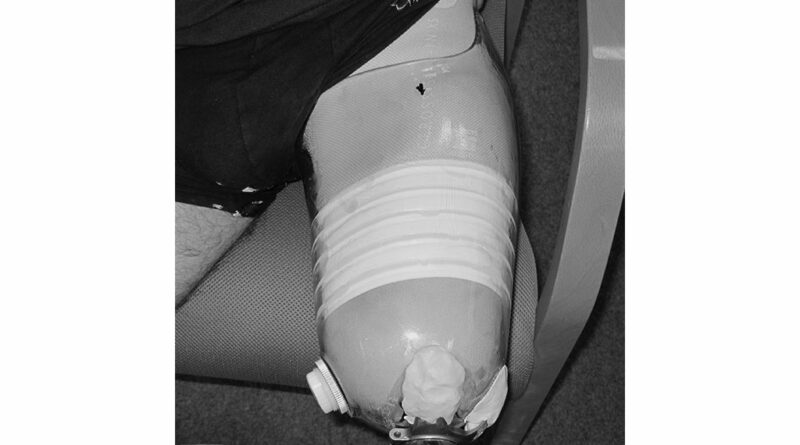
In aller Regel muss die Pelotte auf den Adduktoren verstärkt werden, da die Fingerkraft während des Gipsvorgangs nicht ausreichend ist bzw. nachlässt. Hier hat sich eine Reduktion von 6 bis 12 mm bewährt – in vorgegebener Form und Größe. Die Variation der Tiefe ist abhängig von der Kraft des Technikers beim Gipsen und der des Patienten. Bei der Bestimmung des Ilio-Femoralwinkels (25 bei Männern oder 28 bei Frauen) lehnt sich der Erfinder an die durch Marlo Ortiz vorgegebenen Verhältnismäßigkeiten an. Ist der vordere und hintere Verlauf der lateralen Schaftwand korrekt definiert, ergibt sich bei entsprechendem Ilio-Femoralwinkel eine Distanz von 2 cm bei Männern und 2,5 cm bei Frauen zwischen maximaler Wölbung der lateralen Schaftwand und gedachter Linie zwischen Schaftrand anterior/posterior (Abb. 4). Die knöcherne Umgreifung des Ramus ist mit hoher Sensibilität zu betrachten und zu modellieren. Der Winkel darf zu keiner Zeit verändert werden. Die Anlage von 6 cm wird auf 5 cm von vorn gekürzt und hat eine Höhe von 2 cm (kräftige Muskulatur) bis 2,5 cm (schwache Muskulatur).
Versorgungsbeispiel 1 – Erstversorgung mit dem TFSM
Die Anwenderin ist 18 Jahre alt, weiblich und nach einem Verkehrsunfall im September 2012 TF-amputiert. Schon die Interimsversorgung wurde nach der TFSM-Schaftphilosophie gefertigt. Da die Anwenderin durch nachhaltig komplizierte Frakturen an der oberen linken Extremität in den Bewegungen ebenso stark eingeschränkt ist, wurde ein Einzugsystem verwendet (Abb. 5 u. 6).
Die Anprobe des Schaftes ist unter Berücksichtigung der systematischen Vorgehensweise der TFSM-Philosophie einfach umzusetzen. Das Ziel, der Patientin das Anlegen der Prothese mit dem Einzugssystem selbstständig zu gewähren, ist problemlos gelungen. Mit dem TFSM-Schaft ist es ihr jetzt möglich, auf dem Hometrainer Rad zu fahren.
Gerade während der Interimsphase ist es wichtig, dass die Amputierten therapeutisch begleitet werden. Aus diesem Grund sind regelmäßige Schulungen für Physiotherapeuten u. a. zum Thema Schafttechnik wichtig. Nur die interdisziplinäre Zusammenarbeit der an der Rehabilitation beteiligten Berufsgruppen kann den Erfolg der Prothesenversorgung sicherstellen.
Versorgungsbeispiel 2 – Folgeversorgung mit dem TFSM
Der nachfolgende Anwender ist durch ein Trauma TF-amputiert worden. Nach der Interimsversorgung mit einem querovalen Schaftsystem wurde bei seiner Definitivversorgung der TFSM-Schaft eingesetzt. Der Patient hat einen muskulösen Stumpf mit einer sehr guten abzugreifenden Ramusanlage. Schon bei der Gipsmaßnahme konnte er deutlich die Form der Umgreifung spüren und dem Techniker ein wertvolles Feedback geben. Der durch das Bandagengummi gekennzeichnete Kreuzungspunkt oberhalb des Trochanters ist auch im späteren Gipsmodell sehr gut reproduziert. Bei diesem Anwender wurde ein Seal-in-Liner eingesetzt.
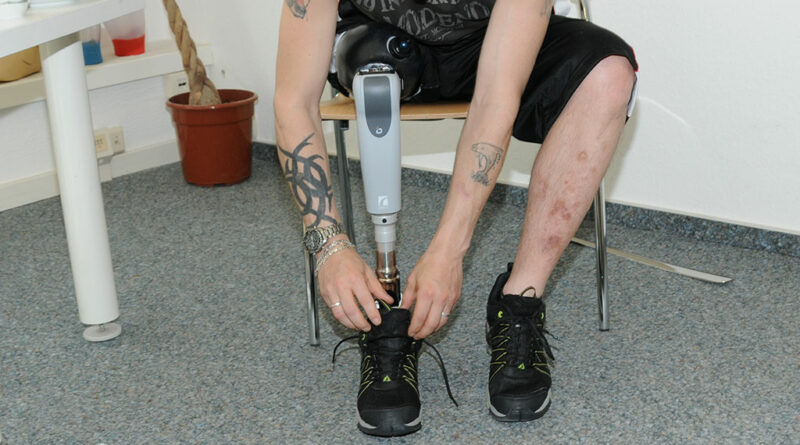
Schon die erste Anprobe gestaltete sich unkompliziert. Der Anwender zog sich mit einer Anziehtüte in den Schaft ein und konnte auf diese Weise ebenso sämtliche Weichteile platzieren. Sein Wunsch nach maximaler Bewegungsfreiheit konnte positiv umgesetzt werden. Gerade beim Schuhebinden und beim Sitzen sollte der Schaft im Randbereich nicht zu spüren sein (Abb. 7). Die Ansteuerung der Prothese und ihre Positionierung sind deutlich verbessert im Vergleich zum vorherigen Schaftsystem.
Fazit
Die wesentlichen Vorteile des neuen Schaftsystems liegen in der strukturierten Abfolge der Arbeitsschritte vom Gipsabdruck bis hin zum Testschaft.
Der Gipsabdruck kann allein durchgeführt werden und der gipsende Techniker muss nicht zwangsläufig der modellierende Techniker sein.
In der Regel ist bereits mit dem ersten Testschaft ein sehr gutes Ergebnis zu erzielen (Abb. 8 bis 10). Es ist sehr ungewöhnlich, die Reduktion des Volumens ausschließlich auf den dorsalen Bereich des Oberschenkels zu reduzieren, aber es bringt wesentliche Vorteile.
Die Anwender äußerten, einen sehr hohen Komfort beim Sitzen (Abb. 11 u. 12) und eine sehr gute Führung der Prothese in der Schwungphase zu beobachten.
Die vorgespannte Muskulatur (Adduktoren) und die bereits im Gipsabdruck vorhandene laterale Anlage helfen den Patienten, sich im Prothesenschaft zu stabilisieren (Abb. 13 u. 14). Dies führt zu einer kraftsparenden Standphase. Eine sichere und stabile Standphase bildet die Grundlage einer funktionellen Schwungphase. Die Lastübertragung ermöglicht dem Anwender, die axialen und horizontalen Kräfte in der Standphase adäquat einzuleiten.
In Bezug auf die starke muskuläre Verspannung und die Ramusumgreifung hat sich bei einigen Anwendern ein horizontal flexibles „Ohr“ bewährt.
Ein nachteilig zu erwähnendes Kriterium ist die recht kraftraubende Gipsmaßnahme, da während der Aushärtephase aktiv gegen die Muskulatur (Adduktoren) des Anwenders gearbeitet werden muss. Techniker mit geringer Arm- bzw. Fingerkraft sollten sich die Unterstützung durch einen Kollegen sichern, um gerade am Anfang optimale Ergebnisse beim Gipsabdruck zu erzielen.
Der Autor blickt auf eine mittlerweile zweijährige Erfahrung mit dem TFSM-Schaft zurück. Er versteht diese Technik als Erweiterung seiner Angebotspalette in der Versorgung transfemoral amputierter Menschen und sieht gute Chancen für eine weitere Verbreitung dieser Versorgungsform.
Der Autor:
Hans-Magnus Holzfuß
Gesundheitszentrum Greifswald GmbH
Fleischmannstraße 6
17489 Greifswald
h.holzfuss@gesundheitszentrumgreifswald.de
Begutachteter Beitrag/Reviewed paper
Holzfuß HM. Der TFSM-Schaft nach Merbold. Orthopädie Technik, 2013; 64 (9): 46–51
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026