Einleitung
Kinder und Jugendliche mit Tonusstörungen leiden häufig unter Gangstörungen, da oftmals die unteren Extremitäten betroffen sind. Dabei führen Tonuserhöhungen wie bei der Zerebralparese, aber auch Tonusminderungen wie bei der Spina bifida zur Einschränkung der Stabilität von Stand und Gang. Hinzu kommen Instabilitäten, Kontrakturen, Störungen der Tiefensensibilität sowie Deformierungen und Subluxationen von Gelenken des Fußes, des Knie- und des Hüftgelenkes 1 2. All diese Ursachen sind mit unterschiedlicher Gewichtung am Gesamtbild hinsichtlich der Einschränkungen bzw. der Gehbehinderung beteiligt. Zur Funktionsverbesserung können Orthesen durch eine Stabilisierung des Standes und des Gangbildes beitragen. Sie können Fehlstellungen korrigieren, Last übernehmen und den Aufwand zur Steuerung des oberen und unteren Sprunggelenkes sowie der Fußgelenke reduzieren. Dabei kommen häufig dynamische Orthesen oder Kombinationen aus starren fußkorrigierenden Orthesen mit dynamischem Sprunggelenk zum Einsatz.
Die weitaus häufigste Fehlstellung ist der Spitzfuß. Dieser führt unter anderem durch die Verringerung der Kontaktfläche zur Instabilität des Fußes (im Stand und Gang) der Betroffenen 3 4 5. Durch die Reduktion der Konzentration auf Sprunggelenke und Fuß kann ein stabileres Stehen und Gehen erreicht werden. Insbesondere bei Kindern mit grobmotorischen Fähigkeiten der Stufen GMFCS I bis IV kann mittels AFO („ankle-foot orthosis“, Sprunggelenk-Fuß-Orthese) durch die Stabilisierung des Fußes mit Beeinflussung der Efferenzen-Afferenzen-Fehlsteuerung ein besseres Gangbild erzielt oder Gehen überhaupt erst möglich gemacht werden 6 7 8 9 10 11 12 13 14 15 16 17 18. Durch die AFOs werden auch Wirkungen an Knie- und Hüftgelenken erzielt, also an nicht von der Orthese umschlossenen Gelenken 19 20 21 22.
Während früher hauptsächlich zwischen Lähmungs- und Entlastungsorthesen und als Sonderformen Längenausgleichs‑, Rotations- und Quengelorthesen mit überwiegend starren Grundelementen und statischen bzw. sperrbaren, passiv freien bzw. teildynamischen Gelenken unterschieden wurde, stehen heutzutage eher Funktionsorthesen im Vordergrund. Häufig werden dabei die klassischen Eigenschaften der Orthesen (Funktionsausgleich bzw. ‑verbesserung, Stabilisierung von Gelenken, Reduktion korrigierbarer Deformitäten) mit modernen Gelenken und Werkstoffen wesentlich erweitert. So können strukturelle Deformitäten gebettet, gefährdete Regionen geschützt, der Muskeltonus reguliert und z. B. postoperativ das OP-Ergebnis geschützt werden. Zusätzlich ist eine Prophylaxe drohender Deformitäten und evtl. eine Wachstumslenkung möglich 23 24 25 26 27 28 29 30 31 32 33 34 35 36 37.
Historie
Während Schienen-Schellen-Apparate über 100 Jahre lang mit und ohne Gelenke zur äußerlichen Stabilisierung von Instabilitäten der Knie- und Sprunggelenke eingesetzt wurden, dienten Innenschuhorthesen zur Korrektur von Fußdeformitäten. Mittels der kniegelenksübergreifenden Konstruktion waren auch große Kräfte übertragbar; bei abgerüsteten Apparaten, die nur den Fuß, das OSG und den Unterschenkel fassen, waren auch nur Teilkorrekturen möglich. So wurde beispielsweise bei einem isolierten Fallfuß (z. B. bei einer Fußheberparese) eine Fußheberorthese wie der sogenannte Heidelberger Winkel eingesetzt. Dessen Wirkung ist gegen eine übermäßige Plantarflexion des Fußes gerichtet; allerdings liegt der Drehpunkt nicht im Bereich des OSG, und es werden nicht 0° Dorsalextension erreicht, da eine leichte Plantarflexion verbleibt. Zudem wird mit der Reduktion des Stepperganges nur eine indirekte Wirkung auf Hüft- und Kniegelenk erzielt.
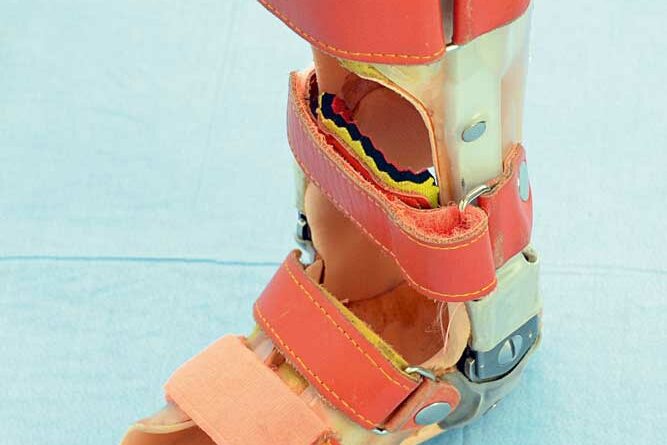
Bei der Behandlung der Auswirkungen der Poliomyelitis bzw. des Postpolio-Syndroms wurde der Hackenfuß mit Instabilität im Kniegelenk und Kauergang mit kniegelenksübergreifenden Oberschenkel-Fuß-Orthesen behandelt. Die Fußstellung wurde über die rückhebelnde Wirkung einer langsohligen steifen Fußorthese korrigiert, die starr mit den Unterschenkelschienen verbunden war 38 39. Die Kniestabilisierung erfolgte mit einem rückverlagertem Gelenk (Abb. 1a), welches in Richtung (Über-)Streckung des Kniegelenkes durch Verschiebung des Drehpunktes des Kniegelenkes nach hinten, also zur Verriegelung führte. In bestimmten Fällen wurden sogenannte Vorbringer, also eine Art Gummizügel, wie sie aus der Prothetik bekannt waren, zur Unterstützung der fehlenden Oberschenkelkraft angebracht, um trotzdem eine Kniestreckung zu erreichen. Diese Apparate konnten nur den Hackenfuß bei maximal 0° Dorsalextension (DE) fixieren und eine Kniestreckung passiv einstellen. Allerdings erkannte man, dass die rückhebelnde Wirkung der Hackenfußorthese von der Länge der Sohle, von der starren Kopplung an die Unterschenkelschalen und von der Steifheit des Materials abhing. Zusätzlich beeinflusste die Stärke der Sprunggelenksaufrichtung (Rücklage des Apparates) die Rückhebelung im Kniegelenk 40.
Im weiteren Verlauf entstand aus diesen Erkenntnissen bei den gelenktragenden Orthesen die sogenannte GRAFO („ground reaction ankle-foot orthosis“), eine im Drehpunkt des Oberen Sprunggelenkes (OSG) zentrierte gelenktragende unterschenkelhohe Orthese, die durch Rückhebelung der Sohle die Bodenreaktionskraft zur Kniestreckung nutzt. Dabei kann das Gelenk durch Abschleifen auf eine (stabile) Beweglichkeit des OSG beispielsweise auf DE/PF (PF = Plantarflexion) 10–0‑10, also 10° Vorlage und 10° Rücklage des Gelenkspieles der Orthese, eingestellt werden. Somit werden der vordere Gelenkanschlag und die Steifigkeit des Materials nicht nur zur Korrektur des Fußes, sondern auch zur Aufrichtung des Kniegelenks genutzt. Biomechanische Grundlage ist das „plantar flexion/ knee extension couple“ („PFKE couple“), das durch die Rücklage der Orthese den Fuß aus Sicht des OSG in einen (leichten) Spitzfuß führt und dadurch die Kniestreckung bewirkt 41 42 43 44 45 46. Funktionell-anatomisch spielt dabei der M. gastrocnemius als Kniestrecker im Gang durch Zurückziehen des Knies im Bereich des distalen Femurs eine entscheidende Rolle. Auch heute noch sind solche Gelenke im Einsatz 47 48 49.
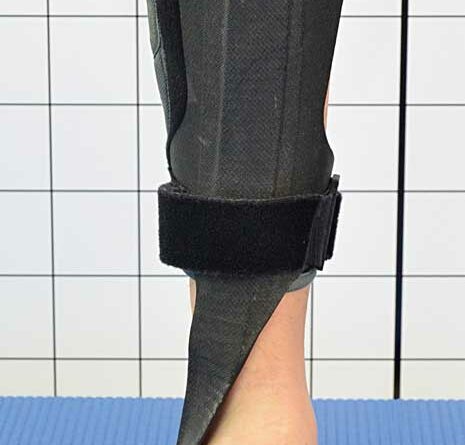
Im weiteren Verlauf wurden dynamische GRAFOs (Abb. 2a–c) entwickelt, also Orthesen, die neben dem Gelenkanschlag und einer (gewissen) Flexibilität des Materials mittels Federwirkung eine Bremsung des Bewegungsumfanges bewirkten. Die Federbremswirkung wurde vor dem Gelenkanschlag bei Plantarflexion und Dorsalextension wirksam, also bei Rück- und Vorlage der Orthese. Allerdings konnten optimal wirksame Orthesen erst mit dem Einsatz von Carbon als Grundmaterial und hocheffektiven Tellerfedern große Kräfte auf kleinem Raum übertragen. Dazu konnte eine optimale Einstellung von Gelenkwinkel und Bremswirkung erfolgen. Durch dieses Wechselspiel entsteht ein normalisiertes Gangbild (Abb. 3a u. b) 50 51. Bei den gelenkfreien Orthesen entstanden durch den Einsatz von Carbon und eine biomechanische Optimierung mit Längsachsenausrichtung des Stabilisierungspfeilers leichte Fußheberorthesen wie die „ToeOff-Orthese ©“ (Basko) (Abb. 4). Auch die Orthese „Carbonfeder Spring®“ (Gottinger) mit einem elastischen Carbonstab (Feder) ist bei geringem Gewicht unter anderem in der Lage, aufgenommenes Gewicht am Ende der Standphase („push-off“) als Kraft wieder abzugeben und damit ein flüssiges Gangbild zu unterstützen.
Bei den neueren Werkstoffen besitzt Polypropylen (PP) besondereEigenschaften: Es ist leicht, weist eine gute Reversibilität bei flexibler Grundstruktur auf und hat eine materialabhängige Rückstellkraft. Unter Nutzung dieser Eigenschaften des reversibel-flexiblen Polypropylens (PP) wurden leichte gelenkfreie Orthesen konstruiert, deren Drehpunkt durch eine Aussparung im Bereich des OSG genau im Gelenkbereich des Patienten liegt. Über die Dicke des Materials kann die Rigidität bzw. Flexibilität der Orthese angepasst und durch zusätzliches dorsales Auftragen von Material die Aufrichtung der Orthese beeinflusst werden 52 53.
Daneben entwickelten sich auch Orthesen mit Quengelgelenken. Diese bewirken aber aufgrund der Steifheit und der fehlenden Restbeweglichkeit nur eine eingeschränkte Verbesserung des Gangbildes bzw. erschweren diese sogar; allerdings sind sie in der Lage, durch große Kräfte auch schwere Deformitäten und Kontrakturen zu korrigieren. Eine Sonderform stellt die druckgasfederbetriebene redressierende gelenkige Orthese mit Carbon-Systempassteilen (Pohlig) dar, bei der eine dynamische Quengelung die Probleme statischer Orthesen überwindet. Diese Entwicklung setzt sich im Systemgelenk „C‑Brace©“ (Ottobock) für Orthesen fort. Allerdings nehmen neue Technologien deutlich an Fahrt auf: Mit Computersimulationsprogrammen und 3D-Drucksystemen sind individuell gefertigte, optimal passende und korrigierende, Stützung und Dynamik enthaltende, leichte und mit gutem Tragekomfort ausgestattete, kosmetisch ansprechende Orthesen schon heute möglich.
AFO-Orthesen-Typ „Shoehorn“
Nach einer Empfehlung von Sitte-Zöllner 54 erfolgt die Bezeichnung von AFOs („ankle-foot orthoses“) entsprechend der Lage der Trimmlinie (also der Vorderkante des Polypropylen-Materials, das die seitliche Führung darstellt) für das Obere Sprunggelenk von Shoehorn I bis III (Abb. 5a–c):
- Shoehorn-I-Orthesen stellen die steifste Form dar, deren Trimmlinie vor dem Drehpunkt des OSG liegt und damit die Sprunggelenksbeweglichkeit stark einschränkt. Eine Shoehorn-I-Orthese ist sehr rigide, kann große Bewegungs- und Korrekturkräfte aufnehmen und besitzt eine hohe Rückstellkraft. Dabei ist sie auch in der Lage, durch das innenliegende Fußprofil flexible Fußdeformitäten und eine Varus- oder Valgusverwringung auszugleichen.
- Bei Shoehorn-II-Orthesen wird durch die Modifikation eine mitintegrierte Einstellung von Steifheit/Flexibilität und Korrekturkraft eingestellt. Sie besitzt also ein mittleres Korrekturvermögen, eine mittlere Rückstellkraft und eine mittlere Sprunggelenksbeweglichkeit. Die Trimmlinie befindet sich dabei in Höhe des OSG.
- Bei Shoehorn-III-Orthesen liegt die Trimmlinie, also die Vorderkante des PP-Materials der Orthese, in Höhe des OSG, und zwar deutlich hinter dem Drehpunkt des OSG. Sie sind damit flexibel und können die Fußhebung dabei deutlich verbessern, besitzen aber nur eine geringe Rückstellkraft
AFOs wirken nicht nur auf die Hebung des Fußes wie klassische Fußheberorthesen, sondern in unterschiedlichem Maße zusätzlich auch auf die Kniestreckung. Diese Kraft zur Kniestreckung wird durch die Konstruktion (Trimmlinie, Bauhöhe) und die Materialeigenschaften (Materialdicke, Temperatur, Verstärkung) bestimmt. In Abbildung 6a–d wird exemplarisch die Fußhebekraft durch die gezogene Rücklage der Orthese und die Kraft zur Kniestreckung („plantar flexion/knee extension couple“) durch die gezogene Orthesenvorlage dargestellt. Bei Shoehorn-I-Orthesen wird durch die große Vorlagekraft eine wesentlich stärkere Kniestreckung erreicht als bei Shoehorn-II- oder ‑III-Orthesen 55 56 57; 58 59. Im Laufe der Jahre stellten sich gute Erfolge bei der Anwendung dieser speziellen AFOs ein. Die in den Versorgungen gewonnenen subjektiven Erfahrungen sollten allerdings objektiviert werden. Dazu wurde die vorliegende Untersuchung kreiert.
Studie
Für die Studie wurden die interdisziplinären Möglichkeiten der Klinik der Autoren genutzt. Die Zusammenarbeit der Kinderorthopädischen Sprechstunde mit dem hauseigenen angeschlossenen Sanitätshaus und anderen Sanitätshäusern der Umgebung sowie das Vorhandensein eines 3D-Vicon-Ganganalysesystems ermöglichte es den Autoren, Patienten, die stationär und ambulant behandelt wurden, interdisziplinär zu untersuchen und die Ergebnisse wissenschaftlich zu erfassen. Allerdings wurde bei der Datenerhebung eine Vielzahl zerebralparetischer Krankheitsbilder mit verschiedenen Schweregraden (GMFCS) und verschiedenen Orthesenversorgungen erfasst. Ein Teil der Ergebnisse wird im Folgenden vorgestellt.
Material und Methoden
In der prospektiven Studie am Deutschen Zentrum für Orthopädie der Waldkliniken Eisenberg wurden bei 22 Kindern (15 m, 7 w) mit Behinderung (z. B. Zerebralparese) Ganganalysen durchgeführt (z. T. wurde mehrfach gemessen), um Unterschiede im Gang mit und ohne Orthesen festzustellen. Dabei kamen meist AFO-Orthesen des Typs „Shoehorn“ und „Neuro Swing©“, aber auch andere Orthesen bei verschiedenen neurologischen Krankheitsbildern zum Einsatz. Insgesamt wurden die Kinder, bei denen über Jahre insgesamt 50 Versorgungen vorgenommen wurden, jeweils mit und ohne Orthesen untersucht. Zum Vergleich wurden die Gangdaten von 23 gesunden Kindern (11 m, 12 w) jeweils links und rechts (46 Messungen) ermittelt. Das Alter der Patienten lag bei durchschnittlich 11,1 (± 5,4) Jahren, das Alter der gesunden Kinder ebenfalls bei durchschnittlich 11,1 (± 3,1) Jahren.
Die Ganganalysen wurden mit dem 3D-Bewegungsanalysesystem „Vicon“ (Vicon, Oxford, GB) mit 10 Infrarotkameras (Bonita 10, Bildrate 200 Hz) und mit 3 Kraftmessplatten (1 × Kistler Instrumente AG, Winterthur, Schweiz; 2 × AMTI, Watertown, MA, USA mit jeweils 1000 Hz) durchgeführt. Für die Datenerfassung und Bearbeitung stand das Programm „Nexus V.2.1“ und für die Auswertung das Programm „Polygon V.4.1“ (Vicon, Oxford, GB) zur Verfügung.
Als Modell wurde das in „Nexus“ integrierte Plug-in-Gait-Modell (PIG) angewendet. Dazu wurden die Patienten an markanten Körperpunkten (u. a. Gelenkdrehpunkte, Becken) mit 17 lichtreflektierenden Markern versehen. Als Statistikprogramm fand „SPSS Statistics V.19“ (IBM, Armonk, NY, USA) Anwendung. Die Werte der ohne und mit Orthesen ermittelten Gangparameter wurden mittels Wilcoxon-Test (verbundene Stichproben) auf signifikante Unterschiede geprüft. Als Signifikanzniveau wurde p ≤ 0,05 gewählt.
Bei der instrumentellen Ganganalyse werden die Ortskoordinaten der Marker während des Gangs dreidimensional erfasst. Die Patienten bzw. Probanden müssen dazu mit selbstgewählter Gehgeschwindigkeit eine ca. 12 m lange Laufstrecke absolvieren, bei der sie mit einem Bein jeweils eine Kraftmessplatte vollständig treffen müssen. Sie müssen diese Strecke so oft absolvieren, bis mindestens 5 verwertbare Trials zur Verfügung stehen 60 61.
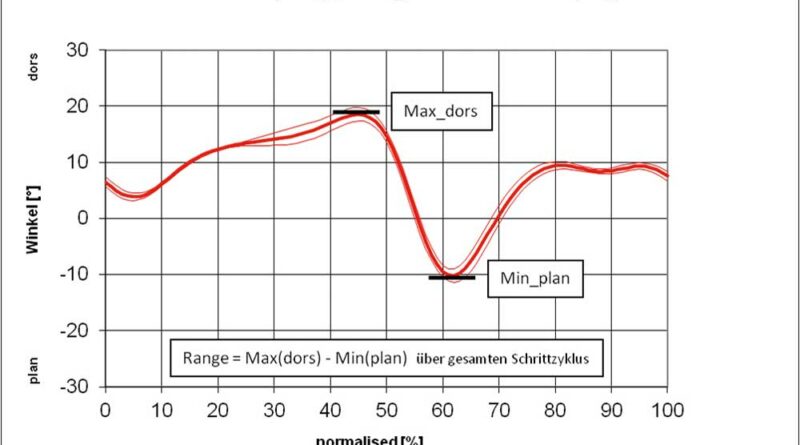
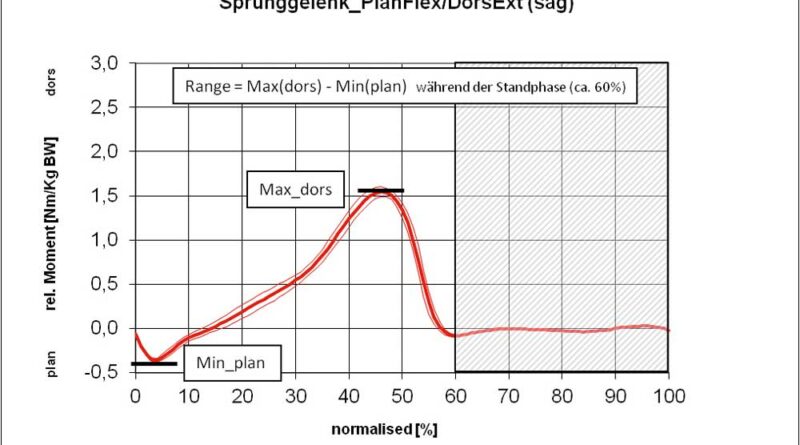
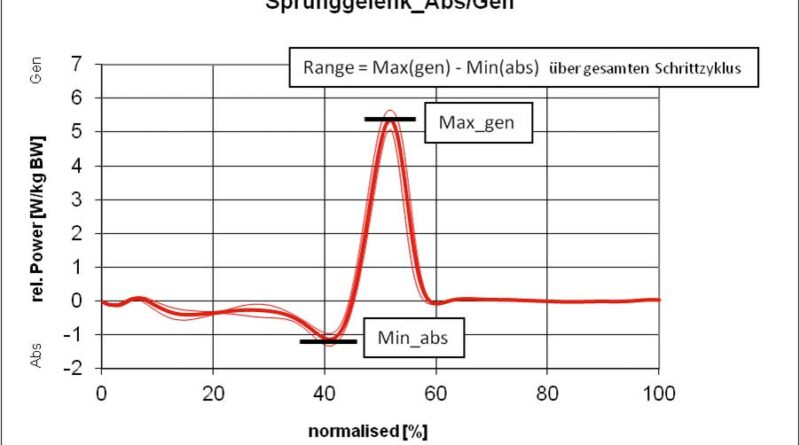
Mittels Ganganalyse wird sodann jeweils ein Doppelschritt analysiert (Phase zwischen zwei Fersenauftritten desselben Beines). Dieser Schrittzyklus teilt sich in die Standphase (Fersenauftritt eines Beines bis zur Zehenablösung) und die Schwungphase (Zehenablösung bis zum Fersenauftritt). Die Standphase umfasst dabei ca. 60 % des Gangzyklus. Um rechtes und linkes Bein unmittelbar vergleichen zu können, werden die Werte normiert, das heißt, die Werte für die Standphase beider Beine werden übereinandergelegt 62 63. Für die Zeit-Distanz-Parameter werden die einzelnen Mittelwerte für den erfassten Gangzyklus bestimmt; für die Winkel und Momente aus den zeitlichen Kurvenverläufen werden – je nach Relevanz – die Maximal- bzw. Minimalwerte zur Auswertung herangezogen. In den Abbildungen 7 bis 9 sind beispielhaft typische Kurvenverläufe für das OSG dargestellt 64 65 66 67 68 69 70.
„Plantar flexion/knee extension couple“
In der Anatomie wird gelehrt, dass der M gastrocnemius ein reiner Kniebeuger sei. Das trifft natürlich zu, wenn der Rumpf bzw. das Hüftgelenk als „feststehend“ oder „stabil“ betrachtet wird. Auch beim liegenden Patienten und in der Schwungphase des Gehens ist dies zutreffend. Aus der Ganganalyse geht aber hervor, dass sich bei einem feststehenden Fuß – also in der Standphase – die Muskelfunktionen umkehren. So bewirken der M. soleus und der M. gastrocnemius im Stand mit dem „stabilen“ bzw. „festgestellten“ Fuß bei Aktivierung eine Vergrößerung des Tibia-Fuß-Winkels – also eine Plantarflexion –, das heißt, die Fußspitze wird nach unten gedrückt. Beim „festgestellten“ Fuß erfolgt aber keine echte Plantarflexion der Fußspitze nach unten, sondern die Vergrößerung des Tibia-Fuß-Winkels führt zur Rückverlagerung der Tibia durch den M. soleus und des Tibia-Kniegelenk-Femur-Komplexes (also des Kniegelenkes) durch den M. gastrocnemius. Die Rückverlagerung der Tibia bzw. des Kniegelenkes führt zur Streckung des Kniegelenkes besonders bei aktivem ventralem Oberschenkelmuskel (M. rectus des M. quadrizeps – M.gastrocnemius- Muskelkette), sodass eine Kniestreckung erfolgt. Dieses Phänomen nennt man „plantar flexion/knee-extension couple“. Dies wird bei rückhebelnden Orthesen ausgenutzt, um beispielsweise die aus der Parese resultierende fehlende Kraft des Beines zu substituieren 71 72 73 74 75 76 77 78.
Ergebnisse
In der ganganalytischen Auswertung zeigen sich sowohl bei Anwendung der Unterschenkel-PP-Orthesen als auch bei anderen AFO-Orthesensystemen deutliche Auswirkungen auf Zeit-Distanz-Parameter (Kadenz, Schrittlänge und Standphasendauer) sowie auf spezielle Gangparameter wie Gelenkwinkel (Kinematik), Momente und Power (Kinetik). Es zeigt sich bei der Kadenz (Anzahl der Schritte pro Minute) eine Erhöhung bei leichter betroffenen Kindern bzw. bei Hemiparesen, während bei schwerer Betroffenen, die mit Orthesen mit stärkerer Korrektur ausgestattet sind, eher eine Abnahme der Geh- bzw. Schrittgeschwindigkeit stattfindet 79. Durch die Hebefunktion sowohl der Shoehorn- als auch der anderen AFO-Orthesen verlängert sich die Schrittlänge, und die Schrittlänge der gesunden Seite gleicht sich an, was besonders bei den Hemiparesen sichtbar wird. Auch bei der Unterstützungszeit kommt es bei leichteren Behinderungen eher zu einer Normalisierung mit Verkürzung derselben, bei schwerer Betroffenen dagegen – besonders durch die stark korrigierenden Orthesen – zu einer Verlängerung der Standphase. Auswirkungen der leichten PP-Schienen fanden sich nicht nur im Sprunggelenksbereich, sondern auch im Knie- und sogar im Hüftgelenk. Bezüglich der Kniestreckung kommt es in der Standphase durch die S3- und die „Neuro-Swing©“-Orthese zu einer Verbesserung dieser Funktion und in der Schwungphase zu einer stärkeren Kniebeugung, was zur Optimierung des Gangablaufes beiträgt (rote Kurve in Abb. 10c u. d). Dadurch vermindert sich der Steppergang des ohne Orthese plantarflektierten Fußes, und die Schrittlänge nimmt zu.
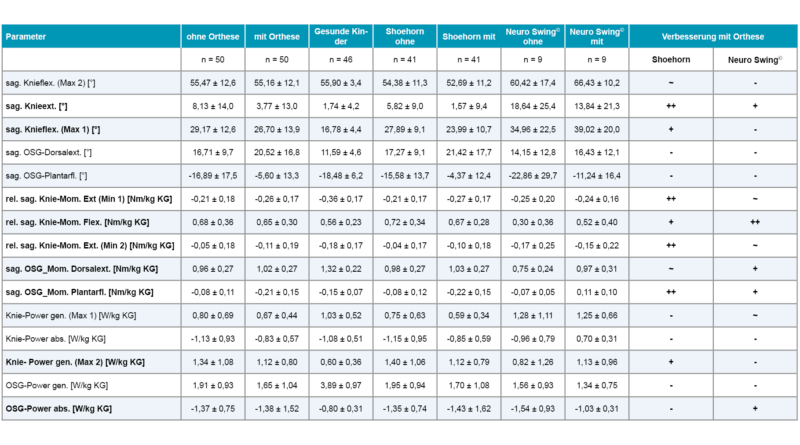
In Tabelle 1 sind die Werte der Gangparameter und die Wirkungsweise der Orthesen auf die Gangparameter dargestellt. In dieser Tabelle wird auf die Veränderungen der Funktion des Sprunggelenkes bzw. des Ganges durch die AFOs einzeln hingewiesen. Dabei wird sichtbar, dass nicht nur die AFO-PP-Orthesen, sondern auch andere Orthesen („Neuro Swing©“, „Toe off©“ etc.) bezüglich einzelner Parameter Gangveränderungen in Richtung des normalen Ganges bewirken.
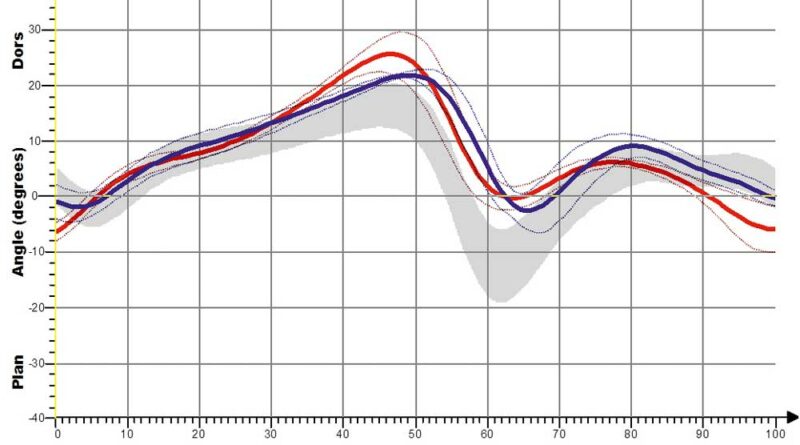
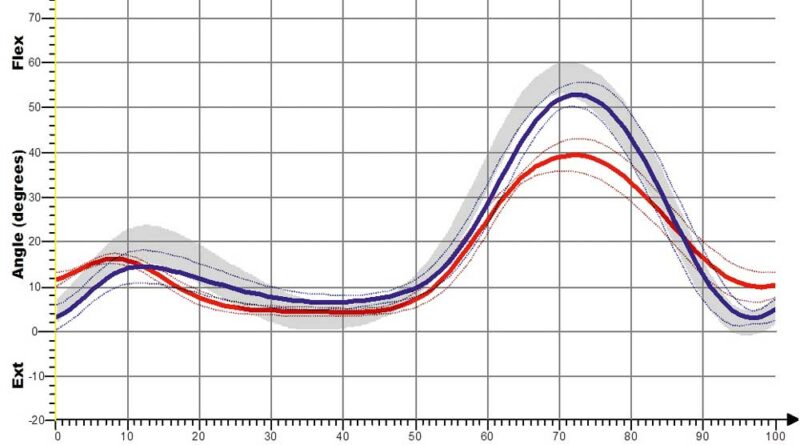
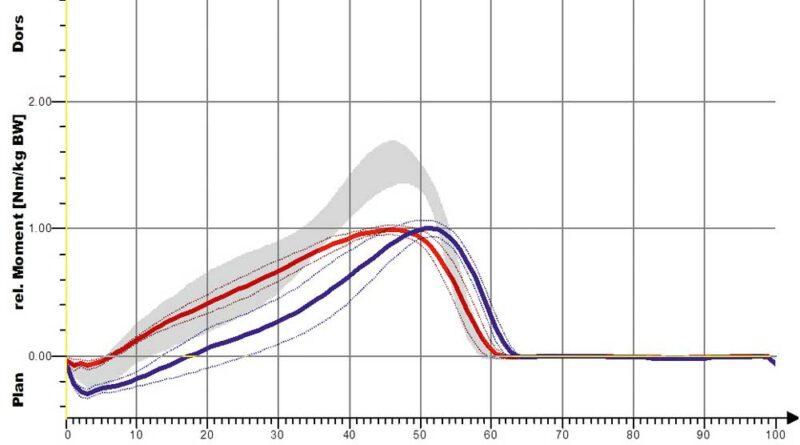
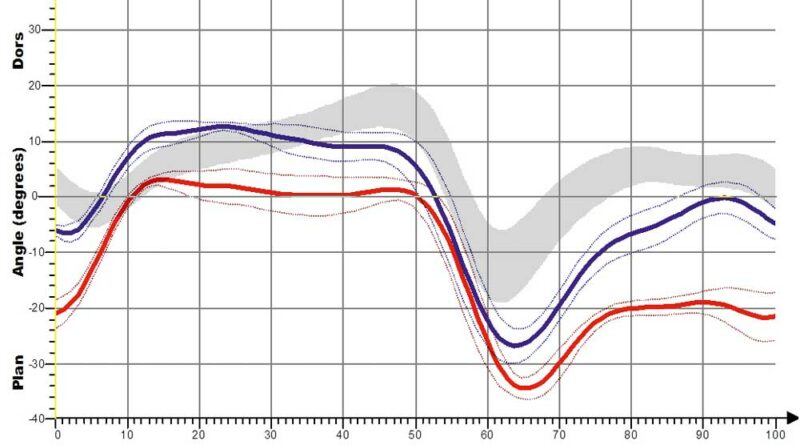
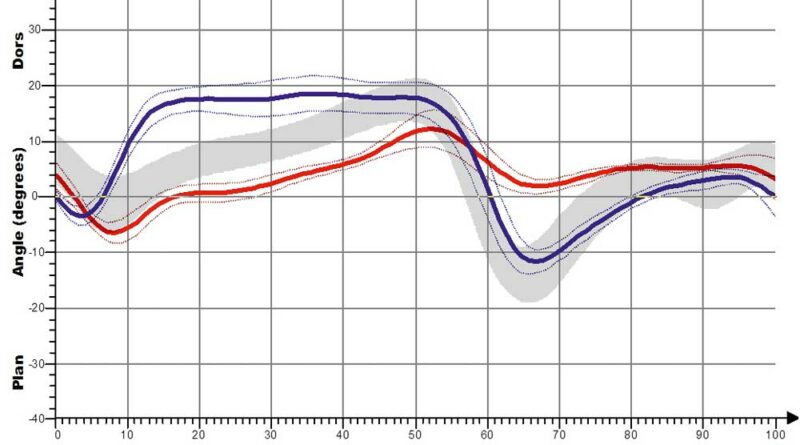
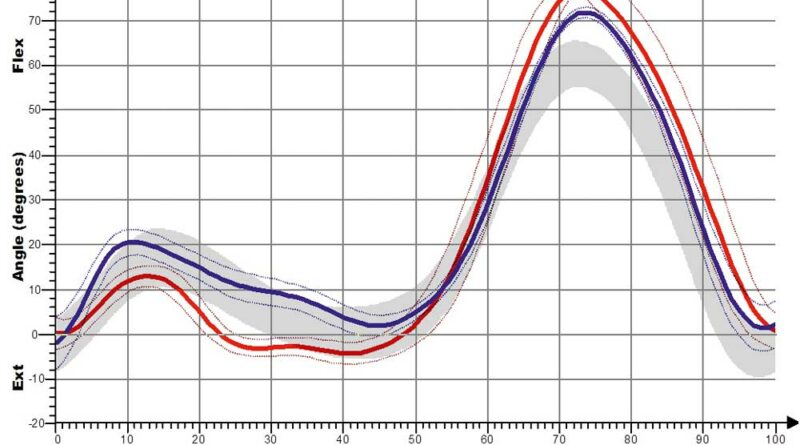
Für die Shoehorn-III-Orthese (S3) sind kinematische Kurvenverläufe für die sagittalen OSG- und Kniewinkel jeweils mit und ohne Orthese (Abb. 10a–d) dargestellt. So wird – sichtbar anhand der roten Linie – die Dorsalextension (also die Fußhebung am Ende der Standphase) erhöht, aber vor allem in der Schwungphase deutlich verbessert und schon zu Beginn der Schwungphase – also früher im Gangablauf – eingestellt (Fußhebefunktion der Orthese).
Bezüglich des Knies wird der Gangablauf mit Orthese optimiert, das heißt, durch die bessere Beugung in der Schwungphase erfolgt eine Normalisierung des Schrittes; es kommt also zu einer Annäherung an den Normalverlauf des Gehens (die graue Kurve entspricht der Normalpopulation).
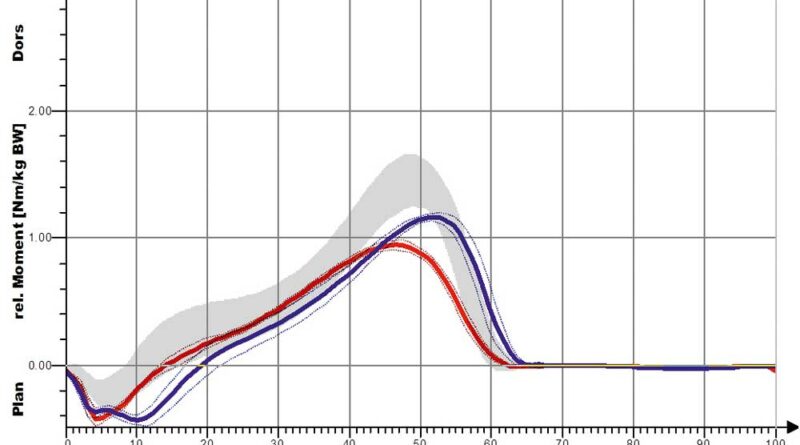
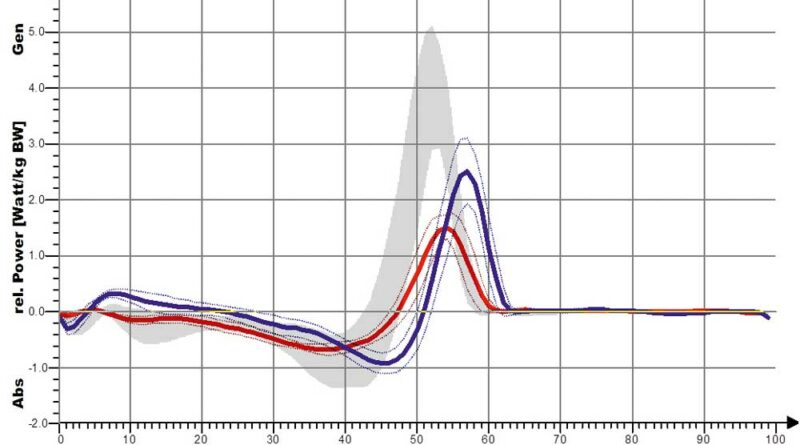
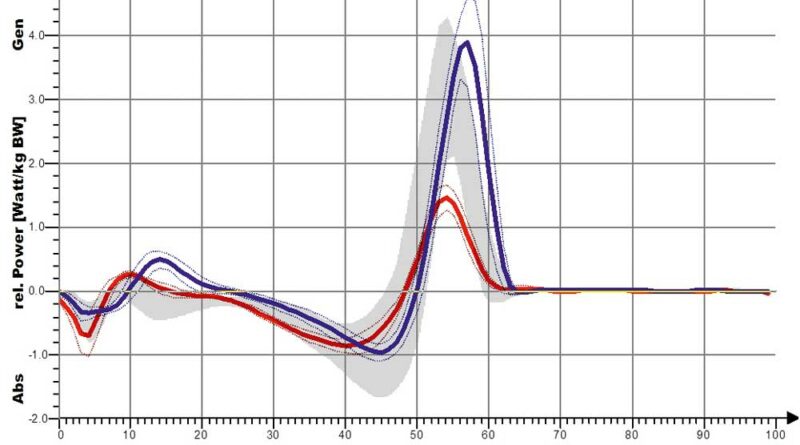
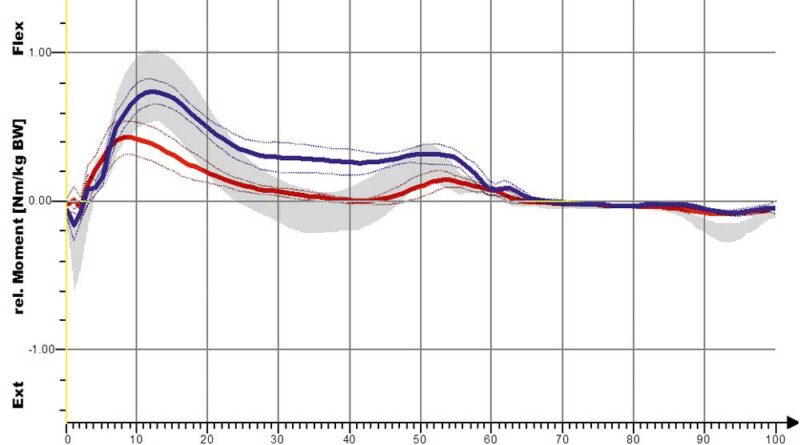
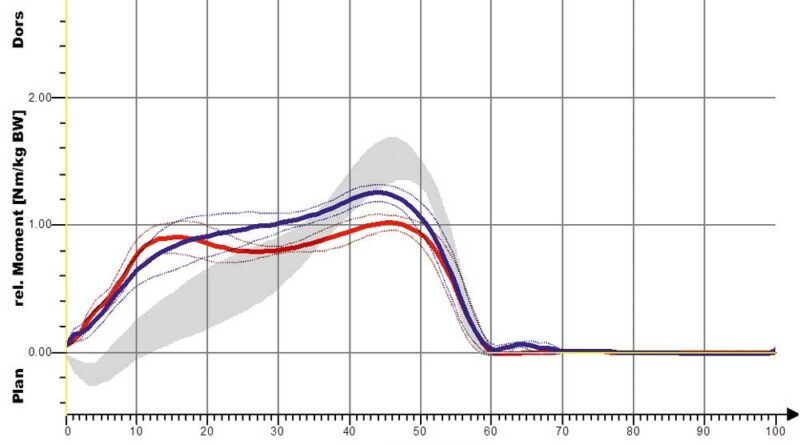
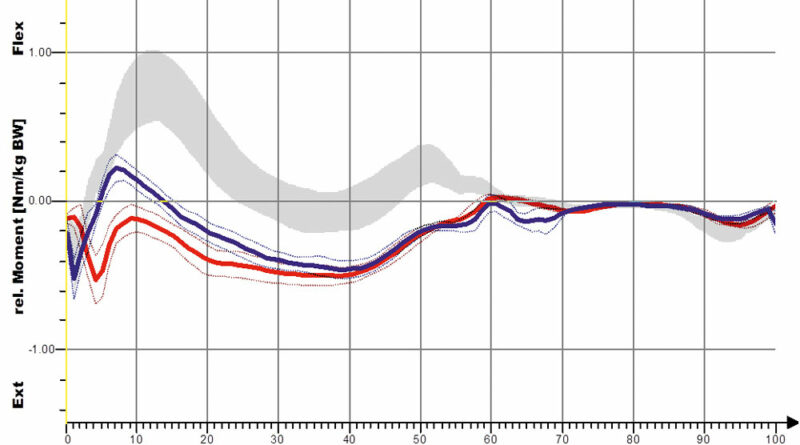
Eine stärkere Kniestreckung ist jedoch nicht anhand des Winkels der verminderten Kniebeugung, also der Änderung in Richtung der Kniestreckung, sondern nur anhand der Länge der Extensionsphase nachweisbar. So führt die S3-Orthese zwar nur zu einer leichten, aber deutlich verlängerten Kniestreckung. Dies ist bei den Shoehorn-I-Orthesen (S1) und bei den „Neuro-Swing©“-Orthesen stärker ausgeprägt. In Abbildung 11a–d sind zudem die Ergebnisse für die S3-Orthesen (Shoehorn-III-Orthesen) hinsichtlich der OSG-Momente und –Power dargestellt. Es zeigt sich eine Angleichung der Momente in Richtung der Normalkurve (grau hinterlegt); bezüglich der Power, die das Obere Sprunggelenk generiert, ist ein deutlicher Zuwachs mit Orthese (s. blaue Kurve) erkennbar.
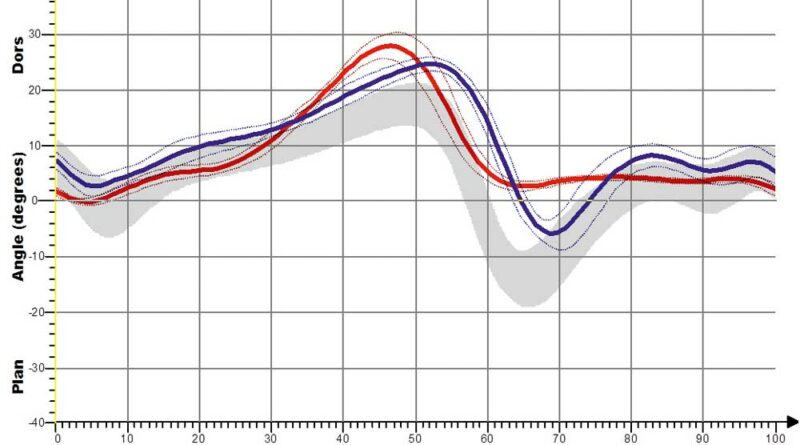
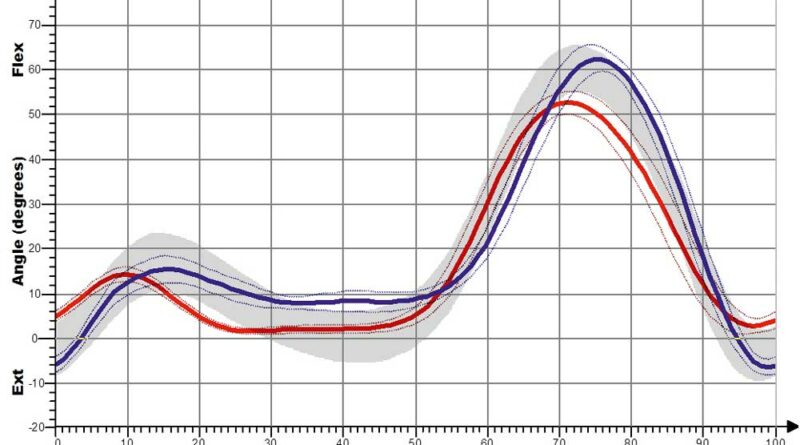
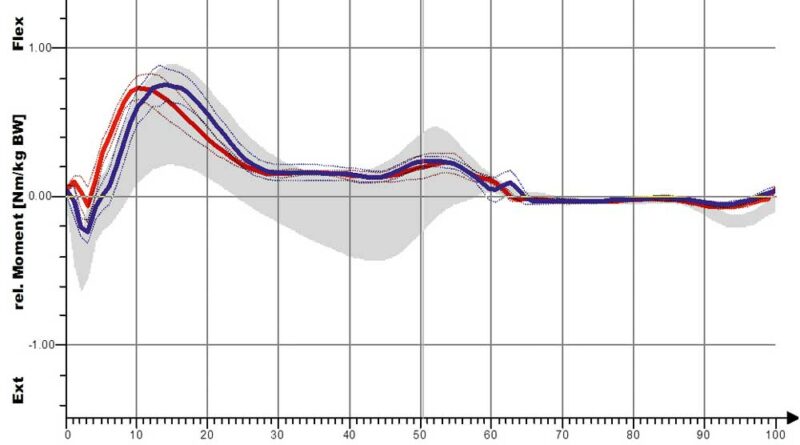
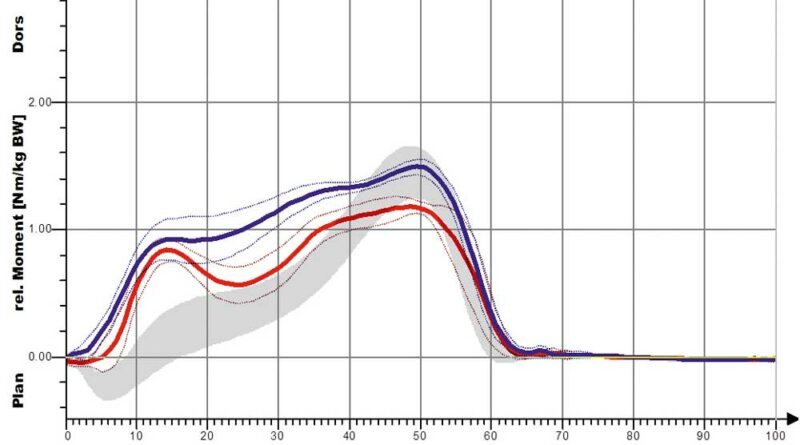
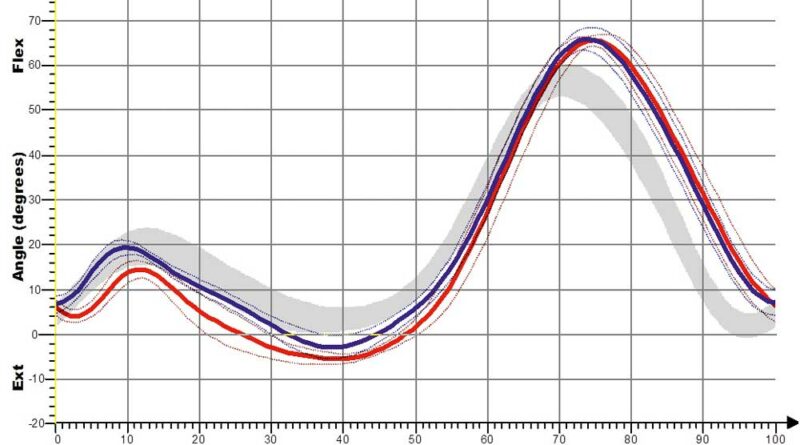
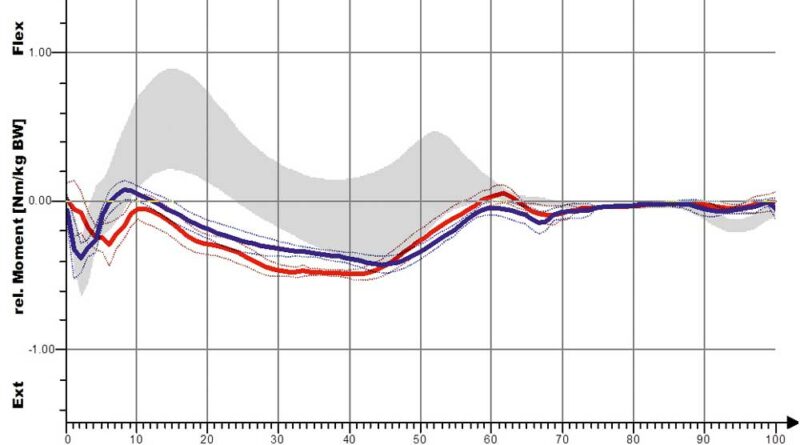
In den Abbildungen 12a und b sind die Kurvenverläufe der S3-Orthese für das Kniegelenk erfasst. Auch hier zeigt sich schon für die Shoehorn-III-Orthese eine Normalisierung in Richtung und Verlauf der grauen Referenzkurve. Demgegenüber sind in den Abbildungen 13a–d und 14a–d die Kurvenverläufe für die „Neuro-Swing©“-Orthese aufgezeigt, und zwar mit Normalisierung von DE (Dorsalextension) bzw. PF (Plantarflexion) im OSG besonders der betroffenen linken Seite (rot dargestellt), aber auch der (gesunden) nicht versorgten rechten Seite. Ebenso ist das Moment des OSG am Ende der Standphase deutlich optimiert, wenn auch nicht ganz ideal an den normalen Gang angepasst. In Abbildung 14 ist eine deutliche Verbesserung der Parameter „Kniewinkelverlauf“ und „Kniemomentverlauf“ bei Anwendung der „Neuro-Swing©“-Orthesen in Richtung der grauen Verläufe zu erkennen (Werte der gesunden Vergleichsgruppe). Weitere Wirkungen der Orthesen werden in Tabelle 1 für die verschiedenen Parameter zusammengefasst und qualitativ bewertet. Eine Anpassung der Kurven mit Annäherung an die grauen Verläufe (Werte der gesunden Vergleichsgruppe) deutet auf eine Normalisierung des Ganges hin. Folgendes zeigt sich:
- gute und sehr gute Werte hinsichtlich der Verbesserung der sagittalen Knieextension und des relativen sagittalen Knieextensionsmomentes,
- befriedigende Wirkungen hinsichtlich des sagittalen OSG-Momentes bezüglich der Dorsalextension, der sagittalen Knieflexion und der Knieleistung sowie –
- nicht messbare oder negative Werte für die übrigen gemessenen und ausgewerteten Parameter.
Dass sich die sagittale Knieextension verbessert hat, zeigt sich an der stärkeren Kniestreckung. Diese Veränderung ist hochsignifikant und ist in Abbildung 10 für die Shoehorn-III-Orthese und in Abbildung 14 für die „Neuro-Swing©“-Orthese beispielhaft dargestellt. Auch das relative sagittale Knieextensionsmoment – also das (Dreh-)Moment resultierend aus Kraft × Kraftarm – verbesserte sich in Richtung der Normalgruppe der S3-Orthesen und das relative sagittale Knieflexionsmoment bezüglich der „Neuro-Swing©“-Orthesen.
Diskussion
Die prinzipielle Funktion der untersuchten Orthesen („Shoehorn III“, „Neuro Swing©“, „Toe off©“) ist die Fußhebefunktion. Diese wird von allen Orthesen gut gemeistert. Je nach Bauart sind einzelne Parameter in der Funktionsanalyse offensichtlich oder ließen sich erst mit der Ganganalyse bewerten. So sind in den Abbildungen 10 und 14 die Auswirkungen auf das OSG für die S3-Orthese und die „Neuro-Swing©“-Orthese erfasst, die weitgehend mit den Erfahrungen der konservativen Orthopäden und der Orthopädietechniker sowie den Berichten und Untersuchungen der Literatur übereinstimmen.
Die ermittelten Auswirkungen der untersuchten Orthesen auf Kinetik und Kinematik von Knie- und Hüftgelenk – im Sinne einer besseren Beugung in der Schwungphase mit Orthese und einer Streckung in der Standphase – werden in der Literatur unterschiedlich bewertet. Dabei spielen folgende Aspekte eine Rolle:
- das Design der jeweiligen Studie,
- das verwendete Ganganalysesystem,
- die Art der untersuchten Orthese in Abhängigkeit vom Schweregrad der Betroffenheit der Patienten sowie
- die Erfahrung des Technikers beim Einstellen bzw. Herstellen der Orthese mit den verschiedenen Korrekturrichtungen.
Die Auswertung der Ergebnisse der hier vorgestellten Studie zeigt, dass die getesteten Orthesen bei ähnlichen Krankheitsbildern bzw. Funktionsstörungen der Patienten unterschiedliche Wirkungen bezüglich einzelner Ganganalyseparameter entfalten. Ebenso konnte ermittelt werden, dass bestimmte Ganganalyseparameter stark, andere paradox durch die Orthesen beeinflusst werden. In dieser Richtung sind die Angaben in der Literatur sehr uneinheitlich 80 81 82 83 84 85 86 87 88 89 90 91 92 93.
In dieser Untersuchung konnten die Autoren zwar einzelne ausgewählte Wirkungen von AFOs auf ganganalytische Parameter ermitteln. So ließen sich einzelne Parameter für alle untersuchten Orthesen gemeinsam interpretieren, z. B. die Hebefunktion im OSG und die Verlängerung des Schrittes durch die Optimierung der Schwungphase. Für andere Parameter wie Kniestreckung, Kniemoment, Hüftstreckung oder Anpassung der Rechts-Links-Parameter bei Hemiparesen verhielten sich die untersuchten Orthesen jedoch stark unterschiedlich. Eine abschließende Bewertung der Ergebnisse steht daher noch aus; sie sind erst nach Durchführung weiterer Studien interpretierbar.
Fazit
Die Studie ergab, dass trotz der objektiven wissenschaftlich-technischen Analyse die Probleme hinsichtlich der individuellen Herstellung, der computeranalytischen Vorhersage bzw. Simulation der Wirkung und der subjektiven Beurteilung der Unterstützung des Gehens ungelöst bleiben. Folgende Aspekte müssen weiter erforscht bzw. optimiert werden:
- Push-off,
- Nutzung der Bodenreaktionskraft,
- patientenabhängige Einstellungen der Parameter der Ganganalyse (Kontrakturen, Paresen, Nullpunkt etc.),
- patientenabhängige Einstellungen der Orthesenparameter, die in der Ganganalyse erfasst wurden,
- Materialeigenschaften und Gelenkkraft der Orthesen, die in den einzelnen Phasen des Schrittes wirksam sind, sowie
- Steuerung der Orthese bei verschiedenen Untergründen und Neigungswinkeln der Gangebene durch den Patienten. 94 95 96 97 98 99 100
Dazu sind speziell angelegte, möglichst multizentrische Studien erforderlich, um eine große Patientenanzahl verschiedener Diagnosen und Schweregrade sowie verschiedene Orthesen mit einem standardisierten Studiendesign zu untersuchen. Auf diese Weise lässt sich die jeweilige Wirkung der verschiedenen Orthesen auf einzelne Gangparameter besser verstehen. Die Ganganalyse selbst wird in Zukunft eine immer bedeutendere Rolle spielen – nicht nur zum besseren Verständnis des Bewegungsablaufes und der Analyse der Wirkung von Orthesen auf das Gangbild, sondern auch zur Einschätzung und Qualitätskontrolle der Funktion der Orthesen und der Modifikation einzelner Korrekturwirkungen auf Gelenkfunktion, Kraftsubstitution und Deformitäten.
Für die Autoren:
Dr. med. André Sachse
Facharzt für Orthopädie und Unfallchirurgie
Leiter des Departments für Kinderorthopädie
Deutsches Zentrum für Orthopädie
Waldkliniken Eisenberg GmbH
Klosterlausnitzer Straße 81
07607 Eisenberg
a.sachse@waldkliniken-eisenberg.de
Begutachteter Beitrag/reviewed paper
Sachse A, Layher F, Sander K. Der Einfluss modifizierter Ankle-Foot-Orthesen aus Polypropylen auf das Gangbild von Kindern und Jugendlichen mit Behinderung. Orthopädie Technik, 2020; 71 (11): 42–54
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Perry J, Burnfield JM. Gait Analysis. Normal and Pathological Function. 2nd ed. Thorofare, NJ: Slack, 2010
- Õunpuu S, Thomason P, Harvey A et al. Classification of Cerebral Palsy and Patterns of Gait Pathology. In: Gage JR et al. (eds). The Identification and Treatment of Gait Problems in Cerebral Palsy. 2nd ed. London: Mac Keith Press, 2009: 147–166
- Döderlein L. Infantile Zerebralparese. Diagnostik, konservative und operative Therapie. 2., vollst. überarb. u. akt. Aufl. Berlin, Heidelberg: Springer, 2015
- Bundesfachschule für Orthopädie-Technik e. V. Spezialkurs „Versorgung von ICP-Patienten mit Unterschenkelorthesen“. Dortmund: Bundesfachschule für Orthopädie-Technik e. V., 5.–7.9.2007 [unpubliziert]
- Hylton N. BUFA-Seminar „Grundlagen der Indikation, Krankengymnastik und Herstellung von dynamischen Fußorthesen nach Nancy Hylton“. Dortmund: Bundesfachschule für Orthopädie-Technik e. V., 20.5.1999 [unpubliziert]
- Õunpuu S, Thomason P, Harvey A et al. Classification of Cerebral Palsy and Patterns of Gait Pathology. In: Gage JR et al. (eds). The Identification and Treatment of Gait Problems in Cerebral Palsy. 2nd ed. London: Mac Keith Press, 2009: 147–166
- Rodda J, Graham HK. Classification of gait pattern in spastic hemiplegia and spastic diplegia: a basis for a management algorithm. European Journal of Neurology, 2001; 8 (Suppl. 5): 98–108
- Novacheck TF, Kroll GJ, Gent G, et al. Orthoses. In: Gage JR et al. (eds). The Identification and Treatment of Gait Problems in Cerebral Palsy. 2nd ed. London: Mac Keith Press, 2009: 327–348.
- Novacheck TF. Orthoses for cerebral palsy. In: Hsu JD, Michael JW, Fisk JR (eds). AAOS Atlas of Orthoses and Assistive Devices. 4th ed. Philadelphia: Mosby/Elsevier, 2008: 487–500
- Molenaers G, Desloovere K. Pharmacologic Treatment with Botulinum Toxin. In: Gage JR et al. (eds). The Identification and Treatment of Gait Problems in Cerebral Palsy. 2nd ed. London: Mac Keith Press, 2009: 363–380
- Graham HK, Harvey A, Rodda J, et al. The Functional Mobility Scale (FMS). Journal of Pediatric Orthopaedics, 2004; 24 (5): 514–520
- Rodda J, Graham HK. Classification of gait pattern in spastic hemiplegia and spastic diplegia: a basis for a management algorithm. European Journal of Neurology, 2001; 8: 98–108
- Gage JR. Gait Pathology in Individuals with Cerebral Palsy. Introduction and Overview. In: Gage JR et al. (eds). The Identification and Treatment of Gait Problems in Cerebral Palsy. 2nd ed. London: Mac Keith Press, 2009: 65
- Hell AK, Döderlein L, Eberhardt O, Hösl M, von Kalle T, Mecher F, Simon A, Stinus H, Wilken B, Wirth T. S2-Guideline: Pediatric Flat Foot. Z Orthop Unfall, 2018; 156 (3): 306–315
- Martins E, Cordovil R, Oliveira R, Pinho J, Diniz A, Vaz JR. The Immediate Effects of a Dynamic Orthosis on Gait Patterns in Children With Unilateral Spastic Cerebral Palsy: A Kinematic Analysis. Front Pediatr, 2019; 7: 42
- Son I, Lee D, Hong S, Lee K, Lee G. Comparison of Gait Ability of a Child with Cerebral Palsy According to the Difference of Dorsiflexion Angle of Hinged Ankle-Foot Orthosis. Am J Case Rep, 2019; 20: 1454–1459
- Betancourt JP, Eleeh P, Stark S, Jain NB. Impact of Ankle-Foot Orthosis on Gait Efficiency in Ambulatory Children With Cerebral Palsy: A Systematic Review and Meta-analysis. Am J Phys Med Rehabil, 2019; 98 (9): 759–770
- Lintanf M, Bourseul JS, Houx L, Lempereur M, Brochard S, Pons C. Effect of ankle-foot orthoses on gait, balance and gross motor function in children with cerebral palsy: a systematic review and meta-analysis. Clin Rehabil, 2018; 32 (9): 1175–1188
- Novacheck TF. Orthopaedic treatment of muscle contractures. In: Gage JR et al. (eds). The Identification and Treatment of Gait Problems in Cerebral Palsy. 2nd ed. London: Mac Keith Press, 2009: 445–471
- Kobayashi T, Orendurff MS, Singer ML, Gao F, Foreman KB. Contribution of ankle-foot orthosis moment in regulating ankle and knee motions during gait in individuals post-stroke. Clin Biomech (Bristol, Avon), 2017; 45: 9–13
- Gaston MS, Rutz E, Dreher T, Brunner R.Transverse plane rotation of the foot and transverse hip and pelvic kinematics in diplegic cerebral palsy. Gait Posture, 2001; 34 (2): 218–221
- Aboutorabi A et al. Efficacy of ankle foot orthoses types on walking in children with cerebral palsy: A systematic review. Annals of Physical and Rehabilitation Medicine, 2017; 60: 393–402
- Bundesfachschule für Orthopädie-Technik e. V. Spezialkurs „Versorgung von ICP-Patienten mit Unterschenkelorthesen“. Dortmund: Bundesfachschule für Orthopädie-Technik e. V., 5.–7.9.2007 [unpubliziert]
- Hylton N. BUFA-Seminar „Grundlagen der Indikation, Krankengymnastik und Herstellung von dynamischen Fußorthesen nach Nancy Hylton“. Dortmund: Bundesfachschule für Orthopädie-Technik e. V., 20.5.1999 [unpubliziert]
- Kobayashi T, Orendurff MS, Hunt G, Gao F, LeCursi N, Lincoln LS, Foreman KB. The effects of an articulated ankle-foot orthosis with resistance-adjustable joints on lower limb joint kinematics and kinetics during gait in individuals post-stroke. Clin Biomech (Bristol, Avon), 2018; 59: 47–55
- Arazpour M, Soleimani F, Sajedi F, Vameghi R, Bani MA, Gharib M, Samadian M. Effect of Orthotic Gait Training with Isocentric Reciprocating Gait Orthosis on Walking in Children with Myelomeningocele. Top Spinal Cord Inj Rehabil, 2007; 23 (2): 147–154
- Barkocy M, Dexter J, Petranovich C. Kinematic Gait Changes Following Serial Casting and Bracing to Treat Toe Walking in a Child With Autism. Pediatr Phys Ther, 2017; 29 (3): 270–274
- Kobayashi T, Orendurff MS, Hunt G, Lincoln LS, Gao F, LeCursi N, Foreman KB. An articulated anklefoot orthosis with adjustable plantarflexion resistance, dorsiflexion resistance and alignment: A pilot study on mechanical properties and effects on stroke hemiparetic gait. Med Eng Phys, 2017; 44: 94–101
- Novacheck TF, Stout JL, Gage JR, Schwartz MH. Distal femoral extension osteotomy and patellar tendon advancement to treat persistent crouch gait in cerebral palsy. Surgical technique. J Bone Joint Surg Am, 2009; 91 Suppl 2: 271–286
- Degelaen M. Effect of ankle foot orthoses on motor performance in cerebral palsy. Developmental Medicine & Child Neurology, 2019; 61 (2): 119–120
- Lintanf M et al. Effect of ankle-foot orthoses on gait, balance and gross motor function in children with cerebralpalsy: a systematic review and meta-analysis. Clinical Rehabilitation, 2018; 32 (9): 1175–1188
- Figueiredo EM et al. Efficacy of Ankle-Foot Orthoses on Gait of Children with Cerebral Palsy: Systematic Review of Literature. Pediatr Phys Ther, 2008; 20 (3): 207–223
- Hohmann D, Uhlig R. Orthopädische Technik. 7. Aufl. Stuttgart: Enke, 1982
- Sander K, Layher F, Anders C, Roth A, Babisch J, Scholle H‑C, Kinne RW. Ganganalyse nach minimal-invasiver Hüftprothesenimplantation. Orthopäde, 2012; 41 (5): 365–376
- Sander K et al. Instrumentierte Bewegungsanalyse bei muskuloskelettalen Erkrankungen. Orthopäde, 2012; 41 (10): 802–819
- Beckers D, Deckers J. Ganganalyse und Gangschulung. Berlin, Heidelberg: Springer, 1997
- Novacheck TF. Orthopaedic treatment of muscle contractures. In: Gage JR et al. (eds). The Identification and Treatment of Gait Problems in Cerebral Palsy. 2nd ed. London: Mac Keith Press, 2009: 445–471
- Bundesfachschule für Orthopädie-Technik e. V. Spezialkurs „Versorgung von ICP-Patienten mit Unterschenkelorthesen“. Dortmund: Bundesfachschule für Orthopädie-Technik e. V., 5.–7.9.2007 [unpubliziert]
- Sander K, Layher F, Anders C, Roth A, Babisch J, Scholle H‑C, Kinne RW. Ganganalyse nach minimal-invasiver Hüftprothesenimplantation. Orthopäde, 2012; 41 (5): 365–376
- Sander K, Layher F, Anders C, Roth A, Babisch J, Scholle H‑C, Kinne RW. Ganganalyse nach minimal-invasiver Hüftprothesenimplantation. Orthopäde, 2012; 41 (5): 365–376
- Novacheck TF, Kroll GJ, Gent G, et al. Orthoses. In: Gage JR et al. (eds). The Identification and Treatment of Gait Problems in Cerebral Palsy. 2nd ed. London: Mac Keith Press, 2009: 327–348.
- Novacheck TF. Orthoses for cerebral palsy. In: Hsu JD, Michael JW, Fisk JR (eds). AAOS Atlas of Orthoses and Assistive Devices. 4th ed. Philadelphia: Mosby/Elsevier, 2008: 487–500
- Ries AJ, Schwartz MH. Ground reaction and solid ankle-foot orthoses are equivalent for the correction of crouch gait in children with cerebral palsy. Developmental Medicine & Child Neurology, 2019; 61 (2): 219–225
- Aliyeh Daryabo A et al. Effect of Different Designs of Ankle-Foot Orthoses on Gait in Patients With Stroke: A Systematic Review. Gait Posture, 2018; 62: 268–279
- Totah D, Menon M, Jones-Hershinow C, Barton K, Gates DH. The impact of ankle-foot orthosis stiffness on gait: A systematic literature review. Gait Posture, 2019; 69: 101–111
- Fior & Gentz GmbH. CP-Handbuch. Ein Konzept zur orthetischen Versorgung der unteren Extremität bei Cerebralparese. 7. Auflage. Lüneburg: Fior & Gentz GmbH, o. J. https://www.fior-gentz.de/fileadmin/user_upload/ pdf/handbuecher/PR0221-DE_CP-Handbuch.pdf (Zugriff am 11.10.2020)
- Gage JR. Gait Pathology in Individuals with Cerebral Palsy. Introduction and Overview. In: Gage JR et al. (eds). The Identification and Treatment of Gait Problems in Cerebral Palsy. 2nd ed. London: Mac Keith Press, 2009: 65
- Fior & Gentz GmbH. CP-Handbuch. Ein Konzept zur orthetischen Versorgung der unteren Extremität bei Cerebralparese. 7. Auflage. Lüneburg: Fior & Gentz GmbH, o. J. https://www.fior-gentz.de/fileadmin/user_upload/ pdf/handbuecher/PR0221-DE_CP-Handbuch.pdf (Zugriff am 11.10.2020)
- Hösl M, Böhm H, Arampatzis A, Döderlein L. Effects of Ankle-Foot Braces on Medial Gastrocnemius Morphometrics and Gait in Children With Cerebral Palsy. J Child Orthop, 2015; 9 (3): 209
- Fior & Gentz GmbH. CP-Handbuch. Ein Konzept zur orthetischen Versorgung der unteren Extremität bei Cerebralparese. 7. Auflage. Lüneburg: Fior & Gentz GmbH, o. J. https://www.fior-gentz.de/fileadmin/user_upload/pdf/handbuecher/PR0221-DE_CP-Handbuch.pdf (Zugriff am 11.10.2020)
- Gentz R, Friebus F. Das Neuro Swing Systemknöchelgelenk.Orthopädie Technik, 2008; 59 (12): 35–41
- Aliyeh Daryabo A et al. Effect of Different Designs of Ankle-Foot Orthoses on Gait in Patients With Stroke: A Systematic Review. Gait Posture, 2018; 62: 268–279
- Totah D, Menon M, Jones-Hershinow C, Barton K, Gates DH. The impact of ankle-foot orthosis stiffness on gait: A systematic literature review. Gait Posture, 2019; 69: 101–111
- Peter Sitte-Zöllner. Neuropädiatrischer Kurs „Gangstörung und Orthesen bei CP“. Weiterbildungsseminar. Jena, 2005 [unpubliziert]
- Degelaen M. Effect of ankle foot orthoses on motor performance in cerebral palsy. Developmental Medicine & Child Neurology, 2019; 61 (2): 119–120
- Lintanf M et al. Effect of ankle-foot orthoses on gait, balance and gross motor function in children with cerebralpalsy: a systematic review and meta-analysis. Clinical Rehabilitation, 2018; 32 (9): 1175–1188
- Figueiredo EM et al. Efficacy of Ankle-Foot Orthoses on Gait of Children with Cerebral Palsy: Systematic Review of Literature. Pediatr Phys Ther, 2008; 20 (3): 207–223
- Wingstrand M et al. Ankle-foot orthoses in children with cerebral palsy: a cross sectional population based study of 2200 children. Musculoskelet Disord, 2014; 15: 327
- Nagaya M. Shoehorn-Type Ankle-Foot Orthoses: Prediction of Flexibility. Arch Phys Med Rehabil, 1997; 78: 82–84
- Õunpuu S, Thomason P, Harvey A et al. Classification of Cerebral Palsy and Patterns of Gait Pathology. In: Gage JR et al. (eds). The Identification and Treatment of Gait Problems in Cerebral Palsy. 2nd ed. London: Mac Keith Press, 2009: 147–166
- Döderlein L. Infantile Zerebralparese. Diagnostik, konservative und operative Therapie. 2., vollst. überarb. u. akt. Aufl. Berlin, Heidelberg: Springer, 2015
- Sander K, Layher F, Anders C, Roth A, Babisch J, Scholle H‑C, Kinne RW. Ganganalyse nach minimal-invasiver Hüftprothesenimplantation. Orthopäde, 2012; 41 (5): 365–376
- Sander K et al. Instrumentierte Bewegungsanalyse bei muskuloskelettalen Erkrankungen. Orthopäde, 2012; 41 (10): 802–819
- Lintanf M, Bourseul JS, Houx L, Lempereur M, Brochard S, Pons C. Effect of ankle-foot orthoses on gait, balance and gross motor function in children with cerebral palsy: a systematic review and meta-analysis. Clin Rehabil, 2018; 32 (9): 1175–1188
- Kobayashi T, Orendurff MS, Singer ML, Gao F, Foreman KB. Contribution of ankle-foot orthosis moment in regulating ankle and knee motions during gait in individuals post-stroke. Clin Biomech (Bristol, Avon), 2017; 45: 9–13
- Gaston MS, Rutz E, Dreher T, Brunner R.Transverse plane rotation of the foot and transverse hip and pelvic kinematics in diplegic cerebral palsy. Gait Posture, 2001; 34 (2): 218–221
- Rasmussen HM, Pedersen NW, Overgaard S, Hansen LK, Dunkhase-Heinl U, Petkov Y, Engell V, Holsgaard- Larsen A. Gait analysis for individually tailored interdisciplinary interventions in children with cerebral palsy: a randomized controlled trial. Dev Med Child Neurol, 2019; 61 (10): 1189–1195
- Kramers-de Quervain IA, Stüssi E, Stacoff A. Ganganalyse beim Gehen und Laufen. Schweizerische Zeitschrift für Sportmedizin und Sporttraumatologie, 2008; 56 (2): 35–42
- Arellano-Martínez IT, Rodríguez-Reyes G, Quiñones-Uriostegui I. Spatial-temporal analysis and clinical findings of gait: comparison of two modalities of treatment in children with cerebral palsy-spastic hemiplegia. Preliminary report. Cir Cir, 2013; 81 (1): 14–20
- Sides D, Wilson C. Intra-limb coordinative adaptations in cycling. Sports Biomech, 2012; 11 (1): 1–9
- Ries AJ, Schwartz MH. Ground reaction and solid ankle-foot orthoses are equivalent for the correction of crouch gait in children with cerebral palsy. Developmental Medicine & Child Neurology, 2019; 61 (2): 219–225
- Bauer J et al. Knee Recurvatum in Children With Spastic Diplegic Cerebral Palsy. J Pediatr Orthop, 2019; 39 (9): 472–478
- Kobayashi T, Orendurff MS, Singer ML, Gao F, Hunt G, Foreman KB. Effect of plantarflexion resistance of an ankle-foot orthosis on ankle and knee joint power during gait in individuals post-stroke. J Biomech, 2018; 75: 176–180
- Contini BG, Bergamini E, Alvini M, Di Stanislao E, Di Rosa G, Castelli E, Vannozzi G, Camomilla V. A wearable gait analysis protocol to support the choice of the appropriate ankle-foot orthosis: A comparative assessment in children with Cerebral Palsy. Clin Biomech (Bristol, Avon), 2019; 70: 177–185
- Low WM, Wang SM, Yeh KK, Chang CH. Spontaneous decrease in gastrocnemius spasticity after correction of knee flexion gait in children with cerebral palsy. J Orthop Surg (Hong Kong), 2020; 28 (1): 2309499019890252. doi: 10.1177/2309499019890252
- Suzuki T, Shioda K, Kinugasa R, Fukashiro S. Simultaneous Knee Extensor Muscle Action Induces an Increase in Voluntary Force Generation of Plantar Flexor Muscles. J Strength Cond Res, 2017; 31 (2): 365–371
- Baddar A et al. Ankle and knee coupling in patients with spastic diplegia: effects of gastrocnemius-soleus lengthening. J Bone Joint Surg Am, 2002; 84 (5): 736–744
- Hwan C et al. Gastrocnemius operating length with ankle foot orthoses in cerebral palsy. Prosthetics and Orthotics International, 2017; 41 (3): 274–285
- Kramers-de Quervain IA, Stüssi E, Stacoff A. Ganganalyse beim Gehen und Laufen. Schweizerische Zeitschrift für Sportmedizin und Sporttraumatologie, 2008; 56 (2): 35–42
- Rodda J, Graham HK. Classification of gait pattern in spastic hemiplegia and spastic diplegia: a basis for a management algorithm. European Journal of Neurology, 2001; 8: 98–108
- Martins E, Cordovil R, Oliveira R, Pinho J, Diniz A, Vaz JR. The Immediate Effects of a Dynamic Orthosis on Gait Patterns in Children With Unilateral Spastic Cerebral Palsy: A Kinematic Analysis. Front Pediatr, 2019; 7: 42
- Son I, Lee D, Hong S, Lee K, Lee G. Comparison of Gait Ability of a Child with Cerebral Palsy According to the Difference of Dorsiflexion Angle of Hinged Ankle-Foot Orthosis. Am J Case Rep, 2019; 20: 1454–1459
- Lintanf M, Bourseul JS, Houx L, Lempereur M, Brochard S, Pons C. Effect of ankle-foot orthoses on gait, balance and gross motor function in children with cerebral palsy: a systematic review and meta-analysis. Clin Rehabil, 2018; 32 (9): 1175–1188
- Kobayashi T, Orendurff MS, Singer ML, Gao F, Foreman KB. Contribution of ankle-foot orthosis moment in regulating ankle and knee motions during gait in individuals post-stroke. Clin Biomech (Bristol, Avon), 2017; 45: 9–13
- Aboutorabi A et al. Efficacy of ankle foot orthoses types on walking in children with cerebral palsy: A systematic review. Annals of Physical and Rehabilitation Medicine, 2017; 60: 393–402
- Barkocy M, Dexter J, Petranovich C. Kinematic Gait Changes Following Serial Casting and Bracing to Treat Toe Walking in a Child With Autism. Pediatr Phys Ther, 2017; 29 (3): 270–274
- Kobayashi T, Orendurff MS, Hunt G, Lincoln LS, Gao F, LeCursi N, Foreman KB. An articulated anklefoot orthosis with adjustable plantarflexion resistance, dorsiflexion resistance and alignment: A pilot study on mechanical properties and effects on stroke hemiparetic gait. Med Eng Phys, 2017; 44: 94–101
- Degelaen M. Effect of ankle foot orthoses on motor performance in cerebral palsy. Developmental Medicine & Child Neurology, 2019; 61 (2): 119–120
- Ries AJ, Schwartz MH. Ground reaction and solid ankle-foot orthoses are equivalent for the correction of crouch gait in children with cerebral palsy. Developmental Medicine & Child Neurology, 2019; 61 (2): 219–225
- Nagaya M. Shoehorn-Type Ankle-Foot Orthoses: Prediction of Flexibility. Arch Phys Med Rehabil, 1997; 78: 82–84
- Rasmussen HM, Pedersen NW, Overgaard S, Hansen LK, Dunkhase-Heinl U, Petkov Y, Engell V, Holsgaard-Larsen A. Gait analysis for individually tailored interdisciplinary interventions in children with cerebral palsy: a randomized controlled trial. Dev Med Child Neurol, 2019; 61 (10): 1189–1195
- Kobayashi T, Orendurff MS, Singer ML, Gao F, Hunt G, Foreman KB. Effect of plantarflexion resistance of an ankle-foot orthosis on ankle and knee joint power during gait in individuals post-stroke. J Biomech, 2018; 75: 176–180
- Contini BG, Bergamini E, Alvini M, Di Stanislao E, Di Rosa G, Castelli E, Vannozzi G, Camomilla V. A wearable gait analysis protocol to support the choice of the appropriate ankle-foot orthosis: A comparative assessment in children with Cerebral Palsy. Clin Biomech (Bristol, Avon), 2019; 70: 177–185
- Aliyeh Daryabo A et al. Effect of Different Designs of Ankle-Foot Orthoses on Gait in Patients With Stroke: A Systematic Review. Gait Posture, 2018; 62: 268–279
- Totah D, Menon M, Jones-Hershinow C, Barton K, Gates DH. The impact of ankle-foot orthosis stiffness on gait: A systematic literature review. Gait Posture, 2019; 69: 101–111
- Contini BG, Bergamini E, Alvini M, Di Stanislao E, Di Rosa G, Castelli E, Vannozzi G, Camomilla V. A wearable gait analysis protocol to support the choice of the appropriate ankle-foot orthosis: A comparative assessment in children with Cerebral Palsy. Clin Biomech (Bristol, Avon), 2019; 70: 177–185
- Low WM, Wang SM, Yeh KK, Chang CH. Spontaneous decrease in gastrocnemius spasticity after correction of knee flexion gait in children with cerebral palsy. J Orthop Surg (Hong Kong), 2020; 28 (1): 2309499019890252. doi: 10.1177/2309499019890252
- Bregman DJJ. The Optimal Ankle Foot Orthosis: The influence of mechanical properties of Ankle Foot Orthoses on the walking ability of patients with central neurological disorders. PhD Thesis, Vrije Universiteit Amsterdam, 2011
- Böhm H, Hösl M, Braatz F, Döderlein L. Effect of Floor Reaction Ankle-Foot Orthosis on Crouch Gait in Patients With Cerebral Palsy: What Can Be Expected? Prosthet Orthot Int, 2018; 42 (3): 245–253
- Eger A, Geisendorf S, Bretschneider C, Brandl U. Die Ganganalyse im multimodalen Behandlungskonzept von Kindern mit Infantiler Zerebralparese. Ärztebl. Thüringen, 2008; 19 (6), 337–344