Einleitung
Bereits die Väter der Orthopädie-Technik und alle nachfolgenden Generationen beschäftigten sich intensiv mit dem Gedanken, Prothesenschäfte zu optimieren, um die Betroffenen in die Lage zu versetzen, die vielen unterschiedlichen Alltagssituationen besser, schmerzfreier und komfortabler zu bewältigen.
Bei der prothetischen Versorgung nach Oberschenkelamputation spielt das Sitzbein eine entscheidende Rolle, was sich auch bei den Einbettungstechniken zeigt. Die mittlerweile in die Jahre gekommenen zweckformorientierten querovalen und quadrilateralen Schaftformen, die trotz der antiquierten Einbettungstechniken noch heute verbreitet sind, fokussieren sich mit ihrer Tuber-unterstützenden Sitzbank auf den distal sehr schmalen Beckenknochen. Bis zu 80 Prozent des Körpergewichts werden während der Standphase punktuell übertragen bzw. aufgenommen. Daraus resultierend liegt die Belattungslinie (der Flächenschwerpunkt) in der Frontalebene entlang der medio-lateralen Schaftachse bei 40 Prozent Abstand nach medial und 60 Prozent nach lateral. Da der Sitzbeinhöcker anatomisch sehr weit medial und unglücklicherweise auch weit dorsal zur Belastungslinie positioniert ist, sind für Prothesenträger bei diesen Schaftformen statische Probleme programmiert. Bei der Lastaufnahme entsteht ein Drehmoment. In der Sagittalebene rotiert das Becken nach vorne unten. Der Beckenneigungswinkel vergrößert sich 1. In der Frontalebene betrachtet kippt das Becken zur gesunden Seite ab. Der Prothesenschaft „shiftet” nach lateral.
Das vertikale Lastaufnahmeprinzip in der Form des Tubersitzes veränderte sich 1983 elementar, als der aus Oklahoma stammende John Sabolich die sogenannte CAT-CAM-Technik (Contoured Adducted TrochantericControlled Alignment Method) vorstellte 2. Seine Prothesenschäfte entbehrten sowohl einer Tubersitzbank als auch der ventralen Pelotte in Höhe des Scarpa’schen Dreiecks, die bei den bisherigen Schaftformen zur Positionssicherung des Tubers auf der Sitzbank benötigt wurde.
Die sitzbeinumgreifende Schaftform setzte sich in der Orthopädie- Technik allerdings nur sehr langsam durch, da die Anpassung technisch schwierig und auch nur mit sehr hohem personellem und materiellem Aufwand durchzuführen ist. Grundlage für eine erfolgreiche Versorgung oberschenkelamputierter Patienten mit Prothesenschäften in sitzbeinumgreifender Schaftform sind eine äußerst präzise Modellabnahme des Oberschenkelstumpfes und eine systematische, speziell auf die Kriterien des längsovalen Schaftes abgestimmte Modelliertechnik 3.
Die Nomenklatur änderte sich im Laufe der Zeit. Aus dem CAT-CAM-Schaft wurde der IC-Socket (Ischial Containment Socket). Neue Varianten und abgewandelte Bettungsprinzipien wie zum Beispiel die ramusumgreifende Gestaltung der M.A.S.-Schafttechnik (Marlo Anatomical Socket) kamen dazu. Marlo Ortiz integrierte 2002 in seine M.A.S.-Technik Komponenten des quadrilateralen Schaftsystems. Er schreibt dazu: „1999 bestand einer der Patienten auf einen extrem niedrigen posterioren Schaftabschluss, um das kosmetische Erscheinungsbild seines Gesäßes zu verbessern. Überraschenderweise wurde dabei festgestellt, dass es so viel einfacher ist, die Tuberositas ischii und einen Teil des Ramus pubis vollständig zu umfassen, da es in diesem Schaft keine Unterstützung oder Umfassung des Glutaeus gibt. Um eine bessere Rotationskontrolle zu schaffen, wurde der Frontalbereich des Schaftes so modifiziert, dass er der klassischen quadrilateralen Form ähnelt. Die anteriore Wand wurde radikal abgesenkt, um den vollen Umfang der aktiven und passiven Hüftbewegung zu erlauben.” 4
Besonders von Prothesenträgerinnen wird die unauffällige gesäßfreie und körpernahe Formgestaltung des Schaftrandverlaufs sehr geschätzt. Seine maximale Reduktion erschwert allerdings die Schaftanfertigung. Unabhängig von der Reduktion der Lastaufnahmeflächen und der daraus resultierenden Mehrbelastungen eingebetteter Stumpfanteile kann eine zu tiefe Gestaltung der Schaftrandverläufe zu einem Versagen des Systems führen 5.
Noch deutlich tiefer verläuft der Schaftrand bei Anwendung des Milwaukee-Designs. Den Autoren folgend verzichtet diese Methode gänzlich auf die supratrochantäre laterale Schaftwandkomponente sowie die starre Eingrenzung des Ramus. Eine ausreichende Stabilität beim Gehen hingegen bezieht sich im Wesentlichen auf eine „muskuläre Verblockung”. Begleitend soll das distale Femur bei dieser Schaftform durch eine L‑förmige laterale posteriore Stützstruktur Stabilisierung erfahren 6.
Randall Alley ging 2011 neue Wege mit der Kreation des HiFi-Interface-Moduls und des transfemoralen Kompressionsschafts. Er brachte damit die neue Idee der Osseoperzeption ein, maß die Kompressionsfähigkeit der Weichteile und verklammerte die Muskulatur des Stumpfführungsbereichs mittels vier longitudinal um das Femur herum verlaufender und kräftig ausgebildeter Stützen, die im 90°-Winkel zueinander angeordnet sind 7. Die Positionierung und auch die Stärke der Kompression dieser Zonen erfolgt beim Gipsabdruck mit einer standardisierten Vorrichtung („Imager”), deren Metallstützen horizontal an den Stumpf herangeführt werden. Durch diese Methode sei es, so Alley, in vielen Fällen möglich, auf eine Einbettung des Beckens (Tuber ischiadicum) in den Prothesenschaft zu verzichten. Der partiell komprimierende HiFi-Stabilisationsschaft setzt eine – zweifellos innovative – Idee um. Ob die Technik den europäischen Ansprüchen gerecht werden kann, bleibt allerdings abzuwarten.
Trotz aller Varianten ist die hydrostatische Abstützung für eine effektive Kraftübertragung genauso Standard geblieben wie eine knöcherne Verriegelung. Es kann natürlich sein, dass ein muskulöser langer Oberschenkelstumpf durch die Kontraktionsfähigkeit der Muskulatur in die Lage versetzt wird, die gangstabilisierende mediale Anlage am proximalen Schaftende während des Gehens zu kompensieren. Wie sieht dies jedoch bei wenig muskulösen, bindegewebig sehr weichen oder gar kurzen Oberschenkelstümpfen aus? Die Biomechanik des Gehens und der damit in Verbindung stehende Kraftvektor, der in der Standphase durch das Verlagern des Körperschwerpunktes über das prothetische Bein entsteht, kann nicht eliminiert werden. Gerade bei den oben angegebenen Stumpfbeschaffenheiten ist die Muskulatur oftmals nicht oder nicht mehr in der Lage, diese Stabilisierung zu bewirken; daher darf die zentrierende und stabilisierende Funktion der medialen Umgreifung des Ramus- oder Sitzbeinastes nicht in Frage gestellt werden. Diese ist effizient und vermag – an der richtigen Stelle platziert – die gewünschte medio-laterale Stabilisierung effektiv zu sichern und damit ein Shiften des Prothesenschaftes in der Standphase zu verhindern.
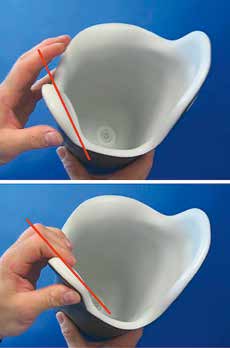
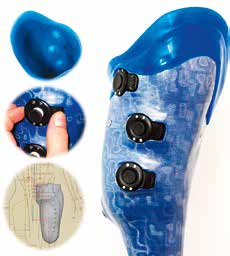
Besonders bewährt hat sich hierbei eine drehbare Lagerung der medialen Umgreifung, welche eingebettet in einen HTV-Silikon-Kontaktschaft ein adaptives Verhalten an unterschiedliche Belastungssituationen ermöglicht (Abb. 2).
Formerfassung und Erstellung der initialen Funktionsform des Prothesenschaftes stellen jedoch nach wie vor extreme Unsicherheitsfaktoren dar. Das Versorgungsergebnis weicht, bei Anwendung gleicher Routinen, von OT-Techniker zu OT-Techniker deutlich ab. Auch eine form- und volumengenaue Reproduktion der Schaftform scheint nicht möglich zu sein.
Darüber hinaus wird die Qualität des Gipsabdrucks durch das handwerkliche Geschick des Technikers genauso beeinflusst wie durch die angewandte Wickeltechnik, den Zug der Gipsbinden sowie – wegen des Abformgriffs – die Form der Führungszonen. Die Weichteile werden dabei von den Orthopädie-Technikern auf unterschiedlichste Weise manipuliert – mit der Folge ungenauer und nur schwer kontrollierbarer Verschiebungen.
Bei der Initiierung neuer Versorgungsformen sollten neben der Formgestaltung des Prothesenschaftes auch die Wünsche und Bedürfnisse der Anwender zum Tragen kommen. Aus diesem Grund initiierte man im Vorfeld zur Entwicklung der PBSS-Technologie eine Patientenumfrage zum Thema „Phantomschmerz, Stumpfschmerz, Wünsche und Bedürfnisse”, an der sich 120 Anwender beteiligten. Hiervon konnten 87 komplett ausgefüllte Fragebögen in die Auswertung einfließen. Neben verschiedenen Methoden zur erfolgreichen Behandlung der Phantomschmerzen wurden hierbei auch diverse Probleme aus dem Alltag geschildert, die eindeutig auf Formgebung und bauliche Konstruktion des Prothesenschaftes zurückzuführen waren.
Als wesentliche Kritikpunkte konnten folgende Häufungen festgestellt werden:
- mangelnder Komfort beim Sitzen
- Verlust der optimalen Haftung nach längerem Tragen der Prothese
- Wundscheuern bei Kurzstümpfen und meshgraftgedeckten Stümpfen
- muskuläre Engegefühle
- Verstärkung des Kältegefühls durch kalten Schweiß
- Transpiration bzw. Lufteinlagerungen nach längerem Benutzen der Prothese
- mangelnder Komfort im medioproximalen Schaftbereich
Letztendlich waren die meisten der ergänzend aufgeführten Verbesserungswünsche auf die Konstruktion und das Material im Schaftbau zurückzuführen. Die Adaptivität an die Alltagssituation ist dabei genauso hervorzuheben wie der Wunsch nach einer temperaturabhängigen Thermoregulation im Prothesenschaft. Verschiedene Anwender berichteten davon, den Phantomschmerz erfolgreich mit Akupunktur bzw. Akupressur behoben zu haben, andere wiederum durch Wärme-Kälte-Anwendungen. Einig waren sich alle Anwender in der Bewertung und Herausstellung des Sitzkomforts. Die niveaukongruente Sitzposition, wie sie beim M.A.S.-Schaft gegeben ist, wurde von allen Anwendern als enorme Bereicherung und „Must-have” im Prothesenschaft beschrieben.
Das Pohlig-Bionic-Socket-System (PBSS)
Viele Probleme blieben ungelöst, so zum Beispiel die Frage nach einer Methode zur Formerfassung, die den Stumpf nicht malträtiert. Das Schaftdesign muss eine optimale Stabilität vermitteln. Darüber hinaus gilt es die Haftung zu verbessern, Schmerzen zu reduzieren, iatrogene Schäden sowie Fehlversorgungen zu vermeiden. Diese Ansprüche waren Anlass, über ein bionisches Prothesenschaftsystem nachzudenken. Um diese Ziele zu erreichen, sollten bisher in der Orthopädie-Technik unberücksichtigt gebliebene Parameter und Methoden Anwendung finden. Die Projektbezeichnung „PBSS” gab die Richtung vor. „Bionic” ist eine Wortkombination aus „Biologie” und „Technik”. Diese Wortschöpfung skizziert die technische Umsetzung und Anwendung eines modernen Prothesenschaftsystems, das die biologischen Muster in die Anforderungen amputierter Gliedmaßen integriert. Alle Maßnahmen sollten sich an Vorgängen der Natur orientieren und so wenig wie möglich die anatomische Form und Funktion des menschlichen Körpers verändern. Mit zunehmender Erfahrung und Entwicklung dieser Gedanken kristallisierte es sich immer mehr heraus: PBSS wird keine Technik, sondern ein an die individuellen Gegebenheiten des Amputierten angepasstes „schnürbares Paket” verschiedenster funktionaler Einheiten.
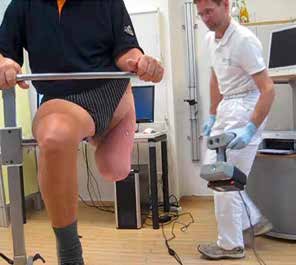
Mit Blick auf die umfangreichen Entwicklungsaufgaben wurden nach jahrelangem Abwägen und Vergleichen diverser Systeme im Jahr 2009 mehrere 3‑D-Interfacemodule erworben und videobasierte Scansysteme installiert. Ab Herbst 2011 konnte man, nach den positiven Erfahrungen in der Orthetik, auch bei PBSS primäre Ideen umsetzen und erste Testversorgungen durchführen. Die Formerfassung erfolgt berührungslos via videobasierten Scanner. Das ist zunächst noch nichts Revolutionäres im Vergleich zum Gipsabdruck. Neu ist allerdings, dass der Scan – bei zweckorientierter Positionierung des Patienten auf einem speziell für PBSS-Belange konstruierten Stuhl – bei maximal angespannter Muskulatur erfolgt (Abb. 3). Nur 45 Sekunden dauert der definitive Scan, dem allerdings eine lange Vorbereitung vorausgeht. Länger als 60 Sekunden sind Patienten kaum in der Lage, ihre Muskulatur anzuspannen, weshalb sich ein derart perfektes Relief wie beim Scanverfahren per Gipsabdruck nicht realisieren lässt.
Die Datenerfassung ist deutlich umfangreicher als bei den etablierten Methoden:
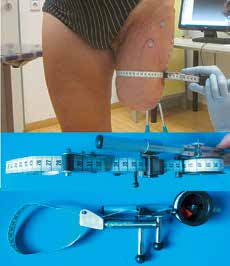
- Alle Stumpfumfangmaße werden zur Ermittlung der Reduktionsquotienten mit einem speziellen mit einer Gasdruckfeder ausgestatteten Maßband ermittelt (Abb. 4).
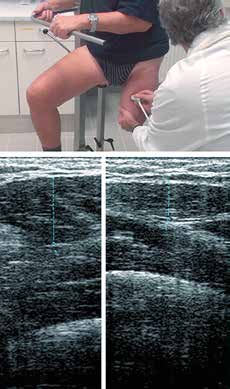
- Die Erhebung sonografischer Daten liefert interessante Auskünfte über den Verlauf der Muskulatur und mögliche Verknöcherungen oder Exostosen.
- Wegen ihrer besonderen Bedeutung sind sonografisch die axialen Muskellücken zu ermitteln und zu kennzeichnen, an deren Position die PBSS-Stumpfstabilisatoren in den Schaft integriert werden (Abb. 5).
Auf bionischen Daten basierend folgt dann die 3‑D-Modellierung, die derzeit 43 Aktionen beinhaltet. Auch hierbei wird streng darauf geachtet, dass das Relief der Stumpfoberfläche optimal beibehalten wird, um der Muskulatur Freiräume anzubieten, in die hinein sie sich bei der Kontraktion ausdehnen kann.
Die PBSS-Stumpfstabilisatoren, deren Ausprägung etwa 4 bis 6 mm beträgt, dienen dem biomechanischen Ziel, die Muskellücken zu nutzen und die Muskulatur sanft auseinanderzuschieben. Durch die Manipulation verlängert sich die Distanz zwischen Ursprung und Ansatz. Von dieser Aktion profitiert die Vorspannung der Muskulatur, was sich äußerst positiv auf den Stumpf zur Steuerung der Prothese auswirkt (Abb. 6). Stumpfstabilisatoren dienen nicht dem Ziel, die Weichteile des Stumpfes stärker zu komprimieren. Das Gegenteil ist der Fall. Vergleicht man die in PBSS-Technik konstruierten Schäfte mit CAT-CAM- oder M.A.S.-Sockets, dann stellt PBSS bei optimierten Führungseigenschaften sogar ein größeres Volumen zur Verfügung. Dass ein solches auch dem Schaftkomfort zugute kommt, ist nachvollziehbar.
Die bestmögliche Adhäsion zwischen Stumpf und Prothesenschaft wird in der Oberschenkelprothetik durch unterdruckstabilisierte HTV-Silikon-Kontaktschäfte erzielt, die in Abhängigkeit von den Stumpfverhältnissen in verschiedenen Shore-Härtegraden gefertigt werden können 8. Ferner bietet diese Fertigungsmethodik die vielfältigsten Manipulationsmöglichkeiten, so dass der Berücksichtigung und Integration verschiedenster konstruktiver Zusätze im Prothesenschaft nichts im Wege stand.
Das Volumen eines Oberschenkelstumpfes ist nicht konstant. Durch Erkrankungen, Gewichtsabnahme oder bei sportlicher Aktivität kann sich eine Inkongruenz zwischen Stumpf- und Schaftaufnahmevolumen ergeben – mit der Folge, dass sich die Führungseigenschaften deutlich verschlechtern. Das Air Contact System (ACS) ermöglicht dem Prothesenträger die Anpassung des Prothesenschaftes an die aktuelle Dimension des Stumpfes 9. Bei sportlicher Aktivität kann mit den Füllkammern die Verbindung zwischen Stumpf und Schaft optimiert werden, indem der Flächenquerschnitt variabel eingestellt wird. Genau genommen haben die Luftkammern einen ähnlichen Effekt und wurden in der Praxis auch ähnlich angeordnet wie die bereits erwähnten Stabilisatoren. Die ACS-Technologie konnte für das PBSS-Konzept zur PBSS-AIR-Systemkomponente weiterentwickelt werden. Neu hierbei ist, dass die Luftkammern direkt in den HTV-Silikon-Kontaktschaft integriert wurden und sich beim Aufpumpen formkongruent zur Stumpfform adaptieren (Abb. 7).
Über die neue Methode der Formerfassung und des bionischen Designs hinaus bietet das PBSS-Konzept innovative Funktionssysteme an.
Das Pohlitherm-Element (Abb. 8) sorgt biosensorisch für ein klimatisch komfortables Temperatur-Niveau, so dass sich der Stumpf, unabhängig von der Außentemperatur, im Prothesenschaft wohlfühlen kann. Es nutzt die Funktion eines Peltier-Elements zur Wärme-Erzeugung und wird zur gezielten Wärmeabgabe im Scarpa-Dreieck, exakt über der A. femoralis communis, platziert.
Das Institut für Physiologie und Experimentelle Pathophysiologie der Universität Erlangen-Nürnberg, Prof. Dr. Clemens Forster, untersuchte begleitend zu den Entwicklungsarbeiten an den Schaftkomponenten, welche Wirkung eine punktförmige Applikation von kalorischer Wärme im Bereich der Leiste (über der Oberschenkelarterie) auf die untere Extremität ausübt.
Die Ergebnisse wurden von einer hochauflösenden Thermografie-Kamera geliefert. Die Resultate signalisieren, dass die Sensorik durch eine externe Applikation erfolgreich manipuliert werden kann.
Im eigenen Haus erfolgte neben weiteren Untersuchungen zur Wirkung der Pohlitherm-Technik eine ärztlich begleitete Fallstudie mit einem oberschenkelamputierten männlichen Probanden. Der Messvorgang dauerte insgesamt 18 Minuten, die sich zusammensetzten aus 8 Minuten Aufheizphase und weiteren 10 Minuten geregelter Wärmezufuhr zwischen 41 und 42 °C. Mit einem Infrarot-Thermometer wurden die Körpertemperaturen vor und nach Beendigung der Wärmezufuhr an folgenden Lokalisationen ermittelt:
- Mitte Stumpf links medial 31,5 °C/34,2 °C
- Mitte Oberschenkel rechts medial 33,0 °C/33,0 °C
- laterales Stumpfende links 29,0 °C/31,5 °C
- Kniekehle und Mitte Unterschenkel rechts 31,0 °C/31,0 °C
Neben dem Einfluss der klimatischen Verhältnisse stellen Stumpf- und Phantomschmerzen ebenfalls eine zentrale Problematik für amputierte Menschen dar. Das PBSS-Portsystem (Abb. 9) eröffnet den Ärzten neue Behandlungsoptionen mit dem Ziel, Medikamente nicht mehr systemisch, sondern nur noch lokal wirkend einzusetzen, was zu einer deutlichen Reduktion von Schmerzmitteln wie z. B. Opiaten führen kann. Die kausale Schmerzbehandlung wird sowohl medikamentös via Services-Ports als auch durch die Integration von Komponenten der Traditionellen Chinesischen Medizin (TCM) möglich sein. Entlang von sog. Meridianen werden die im PBSS-Schaft implementierten Akupressoren positioniert, die vom Anwender in vom Arzt festgelegten Intervallen manuell aktiviert werden. Zu jung sind jedoch noch die Erfahrungen und vor allem die Gestaltungsvielfalt der Akupressorenspots. Aktivierungstiefe und Härte der Spots werden aktuell noch erprobt (Abb. 10).
Das PBSS-Konzept hat einen interdisziplinären Anspruch und sieht vor, die behandelnden Ärzte sowie die Therapeuten aktiv in die prothetische Versorgung einzubinden. Die diagnostischen sonografischen Informationen sind, das haben die bisher mehr als 70 Versorgungen bestätigt, unverzichtbar. Die umfangreiche Datenbasis mit ihren multiplen Ansprüchen eröffnet neue Perspektiven in der Beinprothesenversorgung und ermutigt dazu, das System weiter zu verfeinern. Die erfrischend positive Resonanz der mit PBSS versorgten Patienten bestärkt uns, den eingeschlagenen Weg weiterzuverfolgen.
Die Autoren:
Michael Schäfer, OTM
Kurt Pohlig, OMM
Pohlig GmbH Orthopädietechnik
Grabenstätter Straße 1
83278 Traunstein
m.schaefer@pohlig.net
Begutachteter Beitrag/Reviewed paper
Schäfer M, Pohlig K. Das Pohlig-Bionic-Socket-System (PBSS) – Neue Perspektiven bei der Prothesenversorgung nach Oberschenkelamputation. Orthopädie Technik, 2014; 65 (5): 62–68
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Konservative Versorgung einer adulten Skoliose mit einem modularen Bausatz – ein Versorgungsbeispiel — 6. März 2026
- Pohlig K. CAT-CAM: eine neue Schafttechnik nach Oberschenkelamputation. Z Allg Med, 1990; 66: 445–450
- Sabolich J. Contoured Adducted Trochanteric-Controlled Alignment Method (CAT-CAM): Introduction and Basic Principles. Clinical Prosthetics & Orthotics, 1985; 9: 15–26
- Sabolich J. Contoured Adducted Trochanteric-Controlled Alignment Method (CAT-CAM): Introduction and Basic Principles. Clinical Prosthetics & Orthotics, 1985; 9: 15–26
- Pohlig K. Optimierung von Prothesenschäften mit dem Air Contact System (ACS). Medizinisch Orthopädische Technik, 1994; 114 (6): 272–276
- Pohlig K. Optimierung von Prothesenschäften mit dem Air Contact System (ACS). Medizinisch Orthopädische Technik, 1994; 114 (6): 272–276
- Ortiz M. M.A.S.-Konstruktion für Oberschenkelprothesen. Orthopädie Technik, 2007; 58 (4): 240–247
- Alley R, Williams TW, et al. Prosthetic sockets stabilized by alternating areas of tissue compression and release. Journal of Rehabilitation Research & Development, 2011; 48 (6): 679–696
- Schäfer M. Das HTV-Silikon-Kontaktschaftsystem nach Pohlig, Orthopädie Technik, 2004; 55 (9): 739–751
- Pohlig K. Optimierung von Prothesenschäften mit dem Air Contact System (ACS). Medizinisch Orthopädische Technik, 1994; 114 (6): 272–276