Einleitung
Die selbstständige Fortbewegung ist für Kinder der Schlüssel zur individuellen Entwicklung. Sie spielt außerdem eine maßgebliche Rolle für die Teilhabe am sozialen Leben. Im SPZ Westmünsterland, Standort Coesfeld, werden ambulant beispielsweise Kinder behandelt, die eine Behinderung aufweisen bzw. von Behinderung bedroht sind und demzufolge in ihrer selbstständigen Fortbewegung eingeschränkt sein können. Die Abteilung Technische Orthopädie und Neuroorthopädie bildet einen Teilbereich des SPZ und besteht aus zwei Fachärzten für Orthopädie sowie einem Ergotherapeuten, einer Physiotherapeutin sowie zwei Bewegungswissenschaftlern.
Bei Vorstellung der Patienten erfolgt eine Erhebung des Ganzkörperstatus des Bewegungsapparates sowie nach Bedarf eine Indikationsstellung für konservative, operative, orthopädietechnische und/oder orthopädie-schuhtechnische Behandlungsverfahren. Dabei unterstützt die apparative Vermessung des Gangbildes im Ganglabor die Wahl der Hilfsmittelversorgung. Zur Beurteilung des Gangbildes dienen die beobachtende (klinische) sowie die instrumentelle (apparative) Bewegungsanalyse 1 2 3.
Um eine bestmögliche Mobilität zu erreichen, ist eine individuelle Versorgung mit regelmäßigen Überprüfungen notwendig, um sowohl Unter- als auch Überversorgungen zu vermeiden 4 5. In der Regel stellen sich die Patienten am SPZ Westmünsterland mindestens zweimal pro Jahr vor; dazu kommen separate Termine zur Hilfsmittelabnahme, an denen die Versorgungen auf ihre Passgenauigkeit und Funktionsgerechtheit kontrolliert werden.
Eine klinische (beobachtende) Bewegungsanalyse ist im SPZ Westmünsterland obligatorisch zur Beurteilung des Bewegungsapparates in der Dynamik. Die klinische Analyse hat jedoch den Nachteil, dass sie subjektiv ist. Schnelle Bewegungsabläufe sind häufig nicht mit bloßem Auge zu erkennen. Die Analyse des Gangmusters erfolgt im Moment des Sehens, so dass das Ergebnis stark von der Erfahrung des Anwenders abhängig ist. In geübter, erfahrener Hand liefert die klinische Bewegungsanalyse aber hilfreiche und nützliche Hinweise über den Gang des Patienten. Vorteil der klinischen Analyse ist, dass eine klinische Bewegungsüberprüfung wenig zeit- und kostenintensiv ist.
Optimieren lässt sich eine klinische Bewegungsanalyse durch den Einsatz einer Videokamera, so dass einzelne Gangsequenzen im Nachhinein erneut abgespielt werden können, um genauere Analysen zu ermöglichen. Hier sehen die Autoren schon den Übergang zur apparativen Bewegungsanalyse, die deutlich objektiver ist. Bei vielen Messsystemen findet sich mittlerweile eine hohe zeitliche Auflösung. Die erforderlichen Daten werden aufgezeichnet; Analyse und Auswertung erfolgen meist anschließend und können mit den Hinweisen der klinischen Analyse kombiniert werden. Mithilfe der Messsysteme sind objektive Verlaufskontrollen möglich, auch wenn der Einsatz dieser Technik häufig zeit- und kostenintensiv ist.
Das Ganglabor des SPZ Westmünsterland nutzt zur apparativen Bewegungsanalyse unter anderem eine Messtechnik zur Druckverteilungsmessung/kinematischen Gangspuruntersuchung sowie eine dreidimensionale Bewegungsanalyse. Im Folgenden zeigen die Autoren Beispiele für den Einsatz der apparativen Bewegungsanalyse bei der Überprüfung der Wirksamkeit verordneter Hilfsmittel am Beispiel afferenzverstärkender Einlagen und dynamischer Unterschenkelorthesen auf.
Gangspuruntersuchung
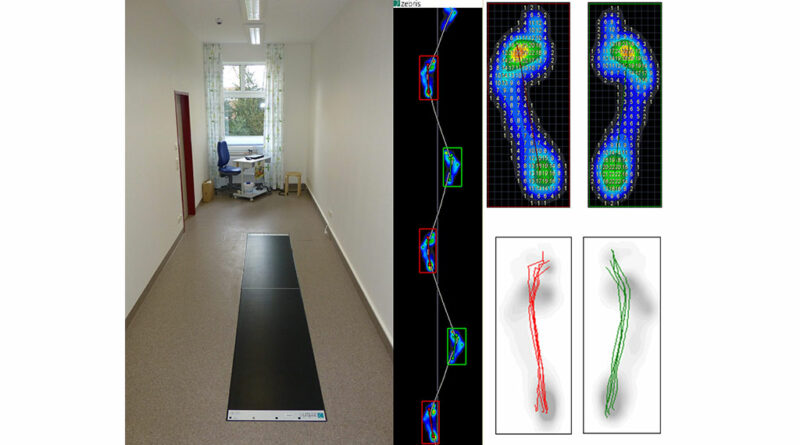
Das am häufigsten eingesetzte System im Ganglabor ist aktuell die Gangspuruntersuchung, da diese relativ schnell und unkompliziert durchführbar ist. Das SPZ Westmünsterland benutzt das System FDM 1.5 der Firma Zebris, bestehend aus 2 kapazitiven Druckmessplatten, die kombiniert eine Messstrecke von ca. 3 m ergeben und ebenerdig im Fußboden montiert sind. Die Messfrequenz beträgt 100 Hz, die Sensorendichte beträgt 1,4 Sensoren/cm2. Diese Dichte ist in den meisten Fällen ausreichend; bei sehr kleinen Füßen muss bei der Auswertung und Interpretation der Ergebnisse bedacht werden, dass es aufgrund der räumlichen Auflösung zu Ungenauigkeiten kommen kann.
Der Vorteil dieses Systems ist, dass zum einen kinematische Parameter wie z. B. Geschwindigkeit, Schrittlänge, Schrittweite, Standphasendauer sowie Fußstellung (Innen-/Außenrotation) gemessen werden können; zum anderen kann das Druckverteilungsmuster in der Dynamik dargestellt werden, z. B. durch Maximaldruckbilder, zeitlichen Druckverlauf oder Ganglinien (Abb. 1).
Dreidimensionale Bewegungsanalyse
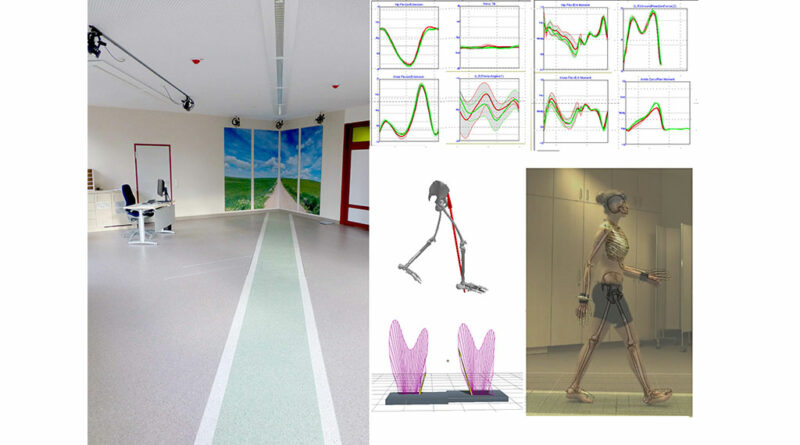
Eine dreidimensionale Bewegungsanalyse bietet die Möglichkeit, den Körper bzw. Teile des Körpers (z. B. Kopf, Arm, Fuß, Bein) als Ganzes zeitlich und räumlich zu erfassen. Gelenkwinkel sind so im Gangzyklus detailliert auflösbar. Neben den Gelenkwinkeln werden auch alle weiteren kinematischen Parameter wie bei der Gangspuruntersuchung aufgezeichnet. In Kombination mit Kraftmessplatten können die auf die Gelenke wirkenden Kräfte (Drehmomente) berechnet werden. Im Ganglabor des SPZ Westmünsterland kommen 10 Infrarot-Kameras (Bonita 10) sowie eine High-Speed-Kamera (Bonita Video) der Firma Vicon in Kombination mit 2 Kraftmessplatten der Firma Amti zum Einsatz (Abb. 2). Mit dieser Ausstattung können Gangabweichungen detailliert dokumentiert werden.
Wirksamkeitsnachweis afferenzverstärkender Einlagen
Afferenzverstärkende Einlagen (Abb. 3) werden u. a. eingesetzt zur Versorgung von Fußfehlstellungen, z. B. Knick-Senkfuß, Spitz-Klumpfuß oder Hohlfuß, sowie beispielsweise zur Verbesserung eines Gangbildes mit vermehrter Fußinnenrotation oder primärem Vorfußkontakt.
Verschiedene Studien haben sich bereits mit der allgemeinen Wirksamkeit afferenzverstärkender Einlagen beschäftigt 6 7 8 9 10. Im SPZ Westmünsterland wird vor allem die individuelle Wirksamkeit der Einlage für den einzelnen Patienten untersucht. Dies möchten wir anhand der folgenden Beispiele darstellen.
1. Veränderung des Vorfußgangbildes
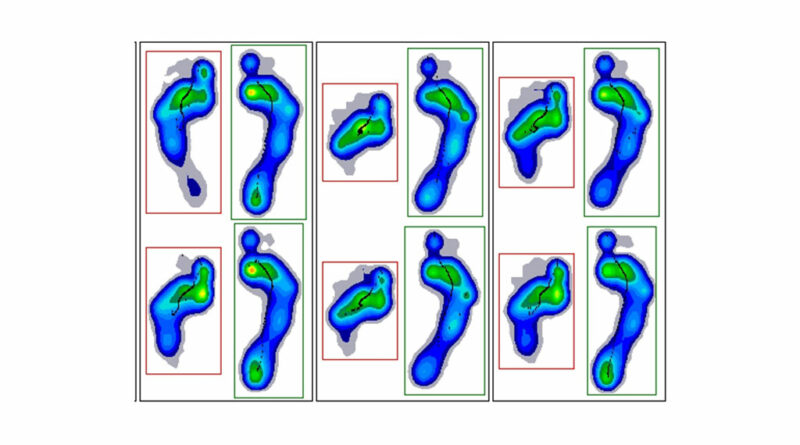
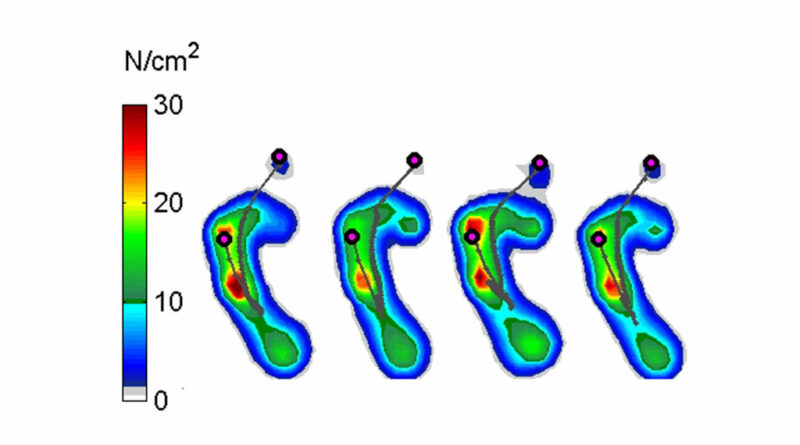
Der Patient (männlich, 11 Jahre, linksbetonte spastische Diparese, initial struktureller Spitzfuß rechts, grenzwertig struktureller Spitzfuß links) ist links mit einer Quengelschiene für die Nacht sowie erstmalig mit 1 Paar afferenzverstärkenden Einlagen versorgt. Zum Zeitpunkt der ersten Gangspurmessung (Abb. 4a) zeigt sich links ein eindeutiger primärer Vorfußkontakt mit reduzierter, teils fehlender retrograder Fersenbelastung.
Bei Wiedervorstellung nach 6 Monaten Tragezeit der Einlagen wurde klinisch ein primärer Fersenkontakt bzw. ein vollflächiger Fußaufsatz linksseitig beobachtet. Mithilfe der Druckverteilungsmessung konnte jedoch gezeigt werden (Abb. 4b), dass es sich bei vergleichbarer Ganggeschwindigkeit weiterhin überwiegend um einen primären Vorfußkontakt bei aber deutlich verstärkter Fersenbelastung handelt. Somit konnte die apparative Bewegungsanalyse in diesem Fall den bereits klinisch positiv dokumentierten Einfluss der Hilfsmittelversorgung nur eingeschränkt bestätigen.
2. Veränderung des Innenrotationsgangbildes
Der Patient (männlich, 6 Jahre, Innenrotationsgangbild, Pes-plano-valgus-Fehlstellung) war bei Erstvorstellung im Ganglabor afferenzverstärkende Einlagen bereits gewohnt. Der Patient wurde im Ganglabor orthopädisch mit „wechselnd auftretender Innenrotation links mehr als rechts“ vorgestellt. Zur Verlaufskontrolle lautete die klinische Beurteilung „leichte, wechselnd auftretende Innenrotation vor allem links“.
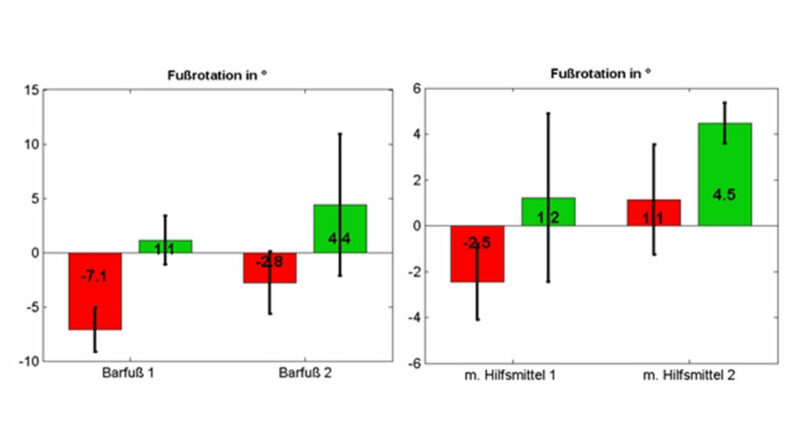
Im Ganglabor wurde mittels der Gangspuruntersuchung die Fußrotation (Abb. 5) barfuß zum ersten Termin links im Durchschnitt mit ‑7,1° Innenrotation und rechts mit +1,1° Außenrotation gemessen. Zur Verlaufskontrolle nach 5 Monaten betrugen die Innenrotation links nur noch ‑2,8° sowie die Außenrotation rechts +4,4°. Die wechselnd starke Fußrotation, die rechts ebenfalls teilweise eine Innenrotation zur Folge hat, konnte anhand der breiten Streuung der Messwerte nachgewiesen werden.
Diese beiden Beispiele zeigen, dass die klinische Beobachtung zwar qualitativ korrekte Aussagen liefert, die apparative Bewegungsanalyse jedoch die Möglichkeit der Quantifizierung bietet und somit optimal zur Langzeitbeobachtung und unterstützenden Therapieplanung eingesetzt werden kann.
Wirksamkeitsnachweis dynamischer Unterschenkelorthesen
Dynamische Unterschenkelorthesen (Abb. 6a u. b) werden überwiegend zur Verbesserung der Fersenkontaktzeit (Erreichen eines initialen Fersenkontaktes) und der Kniestreckung bei gleichzeitig notwendiger Stellungskorrektur des Rückfußes eingesetzt 11.
1.Patientenbeispiel: Gangspuruntersuchung
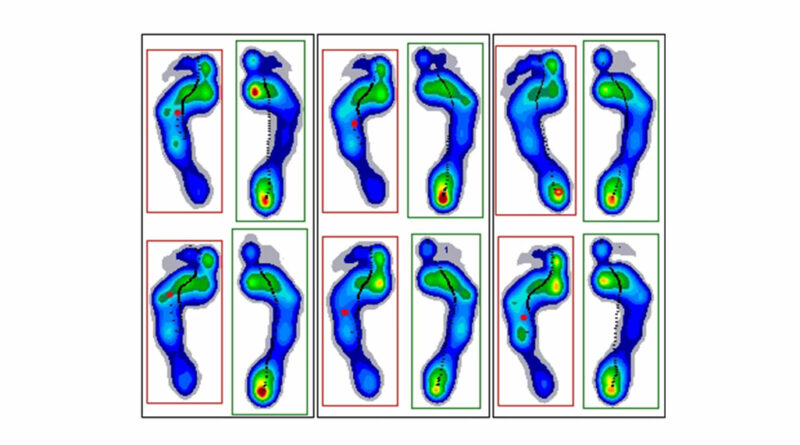
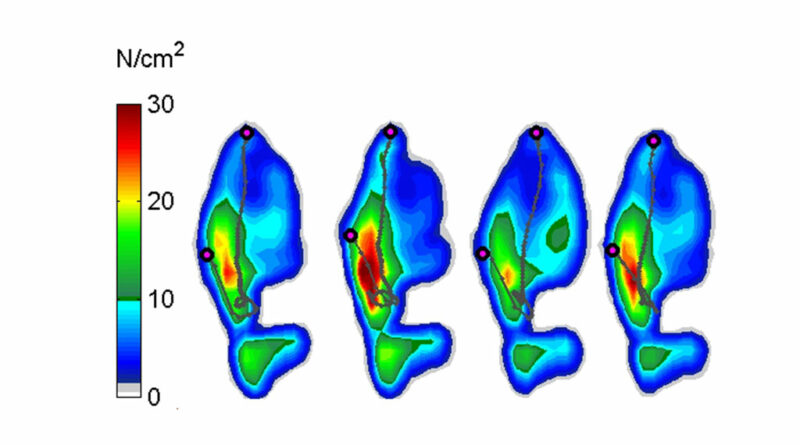
Die Patientin (weiblich, 13 Jahre) mit einer spastischen Hemiparese links sowie einem funktionellen Spitzfuß und zunehmender Klumpfußhaltung links zeigt barfuß einen initialen lateralen Vorfußkontakt mit retrograder Abrollung sowie ein klumpfußtypisches, lateralisiertes Belastungsmuster (Abb. 7a). Mit Schuhen besteht weiterhin ein primärer lateraler Vorfußkontakt mit retrograder Abrollung (Abb. 7b). Die Fersenkontaktfläche unter dem Schuh ist insbesondere medial deutlich reduziert. Mit dynamischer Unterschenkelorthese im Konfektionsschuh ist die Patientin in der Lage, einen initialen Kontakt der Fersenregion mit fortlaufender Abrollung durchzuführen (Abb. 7c). Es zeigt sich, dass die Fersenkontaktfläche medial weiterhin etwas reduziert ist, im Vergleich zur Barfußmessung jedoch zugenommen hat. Eine vermehrte Lateralisierung des Belastungsverlaufs bleibt jedoch bestehen.
Mithilfe der Gangspuruntersuchung können die Abrollung sowie die Fersenkontaktzeit mit Orthese und im Barfußgang sehr gut nachgewiesen werden. Die Darstellung des Einflusses des Hilfsmittels auf Knie- und Hüftgelenke sowie Rumpf ist nur mithilfe der dreidimensionalen Bewegungsanalyse möglich.
2. Patientenbeispiel: 3‑D-Bewegungsanalyse
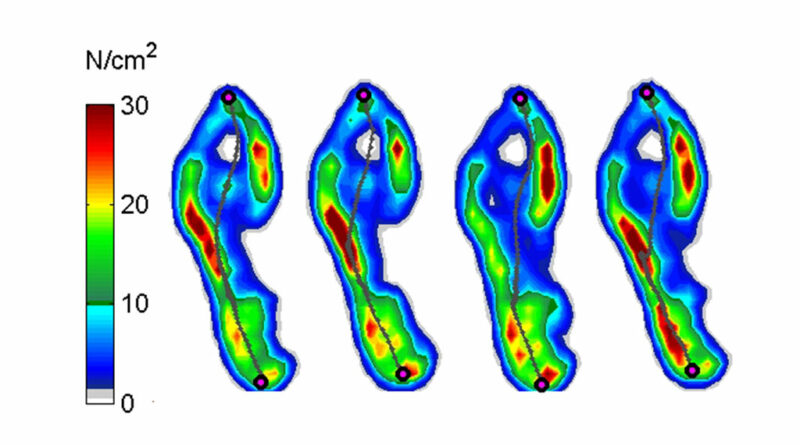
Bei der 5‑jährigen Patientin mit einer Spina bifida und funktionellem Klumpfuß beidseits ist im Barfußgang klinisch der primäre laterale Vorfußkontakt sowie die erhöhte initiale Kniebeugung gut zu erkennen (Abb. 8a). Mithilfe der dreidimensionalen Bewegungsanalyse werden zu Beginn der Standphase eine Beckenvorneigung von 40° sowie eine erhöhte Hüftflexion von 62° gemessen. Die initiale Kniebeugung liegt bei 32°.
Mit dynamischen Unterschenkelorthesen in Konfektionsschuhen zeigt die Patientin ein deutlich verbessertes Gangbild. Klinisch fällt der primäre Fersenkontakt sofort ins Auge (Abb. 8b). Die apparative Bewegungsanalyse zeigt zudem eine deutlich verringerte initiale Kniebeugung von 18° sowie ein physiologisches Einbeugen bei Lastübernahme. Die Beckenvorneigung ist um 10° reduziert und beträgt nunmehr 30°.
Diskussion
Bei jeder Beurteilung der Wirksamkeit eines Hilfsmittels müssen alle Diagnosen sowie Begleiterkrankungen der Patienten berücksichtigt werden. Ein und dasselbe Hilfsmittel kann bei unterschiedlichen Patienten unterschiedliche Wirkungen zeigen. Sowohl die verordnenden Ärzte als auch die Bewegungswissenschaftler müssen die untersuchten Hilfsmittel kennen und wissen, welches Hilfsmittel wann als funktions- und passgerecht einzustufen ist. Zu berücksichtigen sind dabei die Unterschiede der Hilfsmittel und vor allem, was ein Hilfsmittel zu leisten imstande ist und wo seine Grenzen liegen.
Ein wichtiger beeinflussender Faktor ist zudem das Schuhwerk, da ein Hilfsmittel zur Unterstützung des Ganges in der Regel in Kombination mit einem Schuh getragen wird. Unterschiedliches Schuhwerk (Sommer- bzw. Winterschuhversorgung, Orthesen- und Stabilschuh, Maßschuhversorgung, unterschiedliche Materialien und Leisten) hat einen nicht zu unterschätzenden Einfluss auf das Gangbild und kann die Wirksamkeit des Hilfsmittels unterstützen, aber auch den Gangablauf behindern oder beeinträchtigen.
Hier sehen die Autoren die Vorteile der apparativen Bewegungsanalyse durch das Sichtbarmachen von Kräften und schnellen Bewegungsabläufen im Gangzyklus. Nicht zu unterschätzen ist auch die Visualisierung der Gangabweichungen mittels Messtechnik für Patienten und Therapeuten, um das Verständnis und eine möglichst gute Compliance der Patienten und ihrer Familien zu erreichen.
Fazit
Durch eine apparative Bewegungsanalyse ist es möglich, Gangmuster von Patienten im Barfußgang mit und ohne Hilfsmittel zu dokumentieren sowie den Entwicklungsverlauf zeitlich festzuhalten. Die Testungen sind in der Regel gut vergleichbar, wenn die jeweilige Ganggeschwindigkeit und das individuelle Wachstum des Kindes berücksichtigt werden. Insgesamt hat sich im Alltag des SPZ die Ganganalyse als wichtiges Instrument zur Hilfsmittelbegutachtung herausgestellt.
Die Autorin:
Dr. rer. nat. Juliane Wühr
Ganglabor – SPZ Westmünsterland
St.-Vincenz-Hospital
Christophorus-Kliniken GmbH
Südring 41
48653 Coesfeld
juliane.wuehr@christophorus-kliniken.de
Begutachteter Beitrag/Reviewed paper
Bosch K, Hafkemeyer U, Schulze Havixbeck B, Veltmann U, Wühr J. Wirksamkeitsnachweis der Hilfsmittelversorgung mittels Bewegungsanalyse. Orthopädie Technik, 2013; 64 (8): 24–29
- Entwicklung eines zum physiologischen Gangbild kongruenten polyzentrischen Knieorthesengelenks – Zwischenstand eines Forschungsprojektes — 10. April 2026
- Mikroprozessorgesteuerte stand- und schwungphasenkontrollierte Ganzbeinorthesen (SSCO): Entwicklung, Systeme und Versorgungsrealität in der orthopädietechnischen Praxis — 9. April 2026
- Gips oder Orthese bei distalen Radiusfrakturen? — 8. April 2026
- Döderlein L, Wolf S. Der Stellenwert der instrumentellen Bewegungsanalyse bei der infantilen Zerebralparese. Orthopäde, 2004; 33: 1103–1118
- Geck A. Technik der Ganganalysesysteme für die Orthopädie-Technik. Orthopädie-Technik, 2001; 52 (12): 898–908
- Seichert N, Erhart P, Senn E. Die Etablierung der instrumentierten Bewegungsanalyse (IGA) als Verfahren zur unmittelbaren klinikrelevanten Gangbeurteilung. Phys Rehab Kur Med, 1997; 7: 1–11
- Landauer F. Orthesenversorgung bei neuromotorischen Erkrankungen. Wirkungsweise neuer Hilfsmittel für Lagerung, Sitzen, Stehen und Fortbewegung. Orthopäde, 2010; 39: 62–67
- Strobl WM. Qualitätssicherung in der Neuroorthopädie. Orthopäde, 2010; 39: 68–74
- Brinckmann F. Ganganalytische Untersuchung zur therapeutischen Effizienz der sensomotorischen Einlagen nach Jahrling bei zentralnervösen Erkrankungen. Diplomarbeit, Fachhochschule Gießen-Friedberg, 2005
- Hafkemeyer U, Poppenborg D, Müller-Gliemann C, Drerup B, Möller M, Wetz HH. Afferenzverstärkende (propriozeptive) Einlagen zur Behandlung des funktionellen Spitzfußes bei Kindern mit infantiler Cerebralparese (ICP). MOT, 2003; 4: 18–23
- Hettfleisch J. Zur medizinischen Notwendigkeit „propriozeptiver“ Schuheinlagen und anderer Behandlungsmaßnahmen des kindlichen Knick-Senk-Fußes aus der Sicht des Medizinischen Sachverständigen. Fuß & Sprunggelenk, 2011; 9: 72–78
- Kornbrust A. Zehengang bei Kindern – Häufigkeit, Ursachen und Behandlung mit propriozeptiven Einlagen. Dissertation, Justus-Liebig-Universität Gießen, 2001
- Ludwig O, Quadflieg R, Koch M. Einfluss einer sensomotorischen Einlage auf die Aktivität des M. peroneus longus in der Standphase. Dt. Zeitschrift für Sportmedizin, 2013; 64: 77–82
- Hafkemeyer U, Gäher C, Kramer C. Dynamische versus starre Unterschenkelorthesenversorgung bei Hemiplegie und Diparese. MOT, 2010; 6: 57–61