Einleitung
Die passende Auswahl von Prothesenkomponenten für Erstversorgungen von Amputationspatienten ist schwierig, weil sie auf unvollständigen Informationen beruht 1. Es lässt sich oft nur schwer abschätzen, welchen Aktivitätsgrad ein Patient erreichen kann oder wie gut er oder sie die verschiedenen Prozeduren der Prothesenanprobe und des Gehtrainings tolerieren wird. Die Entscheidung für eine zu anspruchsvolle Variante, z. B. ein mikroprozessorgesteuertes Kniegelenk oder eine elektronische Unterdruckpumpe zum Volumenmanagement, kann unverhoffte Nachteile mit sich bringen, etwa wenn der Kostenträger die vermeintliche „Überversorgung“ (eine Versorgung, die dem ersten Anschein nach unwirtschaftlich ist, weil der Patient keine unmittelbare Verbesserung erlangt) ablehnt oder wenn der Patient in seiner Rehabilitation aufgehalten wird, weil die Vorteile der Technik nicht erschlossen werden können.
In den Anfangstagen der sitzbeinumgreifenden Schafttechnik war es weitverbreitete Praxis, für die Früh- und Interimsversorgung zunächst querovale oder hybride Schäfte einzusetzen. Diese Form galt manchen Technikern als vergleichsweise unproblematisch in Bezug auf die Druckverteilung im Schaft, die kleinere Passungenauigkeiten, wie sie angesichts der postoperativen Volumenveränderung oft nicht zu vermeiden sind, besser vergibt als viele sitzbeinumgreifende Schäfte. Auch nachträgliche Veränderungen sind leichter möglich, weil nicht jede Auspolsterung oder Ausstülpung das Gesamtkonzept des Schaftdesigns gefährdet.
Die erwiesenen Nachteile der querovalen Schaftform in Bezug auf Biomechanik, Gewebegesundheit und Kosmetik sowie die Verfügbarkeit alternativer Lösungen 2 sprachen seit den 1990er Jahren zunehmend dafür, Patienten nach der Amputation beizeiten mit längsovalen Schaftformen zu versorgen. Gerade die Möglichkeit einer Liner-Versorgung erlaubt es, einen solchen Schaft komfortabel genug zu gestalten, dass er nicht vom Benutzer abgelehnt wird, ohne dabei die Prothesenaufhängung zu vernachlässigen.
Im Anschluss an eine solche Erstversorgung ist unter Umständen heutzutage eine weitere Optimierungsstufe angezeigt. Die Oberschenkelschafttechnik ist nicht mit dem sitzbeinumgreifenden Design stehengeblieben 3 und verspricht, dass immer mehr der bekannten Nachteile herkömmlicher Schäfte ausgemerzt werden können (Druckbeschwerden, Bewegungseinschränkungen, Handhabungsschwierigkeiten). Der MWK-Schaft 4 zum Beispiel verhilft Patienten zu erhöhter Mobilität im Vergleich zu konventionellen Lösungen 5. Der Zeitpunkt für die Umstellung auf ein solch modernes Schaftkonzept will dennoch sorgfältig ausgewählt sein, wie oben erläutert. Dieser Fallbericht beschreibt eine Möglichkeit, den richtigen Schaft zur richtigen Zeit anzuwenden.
Krankengeschichte und Patientenprofil
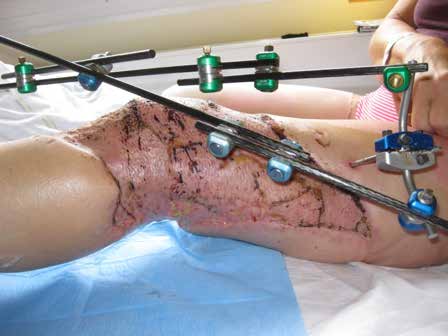
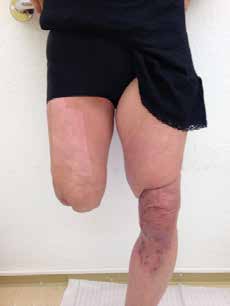
Die ansonsten gesunde Patientin überlebte die traumatische Amputation ihres rechten Beines im Oberschenkel nach einem beruflichen Verkehrsunfall im Alter von 54 Jahren. Kollaterale Verletzungen des linken Beines, die eine externe Fixierung erforderten (Abb. 1a u. b), trugen zu einem langen Krankenhausaufenthalt bei und beeinträchtigen weiterhin die Funktion dieses Beines. Bis zur Amputation pflegte die Patientin einen aktiven Lebensstil (Berufstätigkeit, Schwimmen, Garten, Wandern), den sie so weit als möglich wieder aufnehmen möchte.
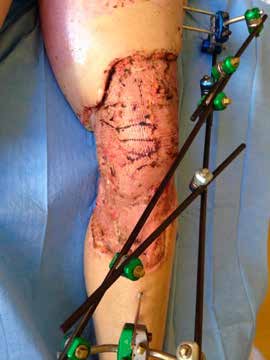
Das Stumpfende ist durch die traumatische Amputation mit einer tiefliegenden Narbe bedeckt. Durch die notwendigen Hauttransplantationen für das linke Bein wurde Meshgraft vom Oberschenkel genommen (Abb. 2a u. b). Auch dies verzögerte die Prothesenversorgung. Zur Zeit der prothetischen Versorgung kann der Muskelstatus als ausreichend bezeichnet werden. Der Bewegungsumfang ist durch die begleitende physiotherapeutische Betreuung gut. Eine Stumpfflexion von 10 Grad und eine Stumpfadduktion von 6 Grad sind anatomisch vorgegeben und wurden prothetisch umgesetzt.
Prothesenversorgung
Eine Interimsprothese wurde erstmalig zweieinhalb Monate nach der Amputation angepasst. Die ungewöhnliche Verzögerung war notwendig, um die Versorgung des erhaltenen Beines mit externem Fixateur nicht zu beeinträchtigen. Nach erfolgreichem Test wurde der Interimsschaft in anatomischer Form mit Silikon-Liner gefertigt. Ein gesperrtes Kniegelenk und ein Karbonfederfuß in Erwartung einer baldigen Umstellung auf ein aktiveres Kniegelenk vervollständigten die Interimsprothese. Die Versorgung erlaubte der Patientin die Wiedererlangung des sicheren Stehens (das linke Bein eignet sich nicht als Standbein) und schließlich die Teilnahme an Gehtraining und Physiotherapie, im Rahmen derer die gesperrte Kniesituation abgeschult werden konnte. Im weiteren Versorgungsverlauf konnten die Knie- und Fuß-Passteile entsprechend an das neu gewonnene Aktivitätsprofil angepasst werden. Nachdem sich das Stumpfvolumen stabilisiert hatte, wurde schließlich auch die definitive Prothese mit einem anatomischen Schaft verordnet und gefertigt. Hierbei wurde auf eine Liner-Versorgung verzichtet, da die Anwenderin jetzt in der Lage war, mit Hilfe einer Anziehtüte einen Prothesenschaft anzuziehen.
Die hohen Anforderungen an ihre Prothese und die Tatsache, dass die kontralaterale Seite mit einer Ganzbeinorthese versorgt werden sollte, zeigten die Grenzen des verwendeten Schaftsystems auf. Eine maximale Bewegungsfreiheit ist im Sinne der Stand- und Gangsicherheit wünschenswert. Ebenso besteht die Gefahr, dass der obere Schaftrand nicht mit einer komfortablen Anpassung der Orthese in Einklang zu bringen ist.
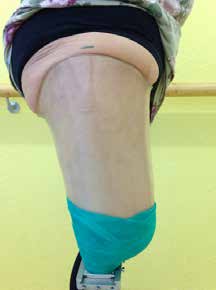
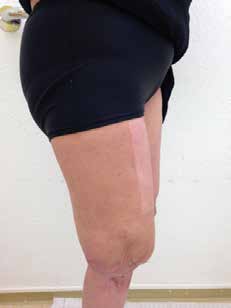
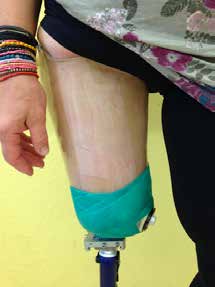
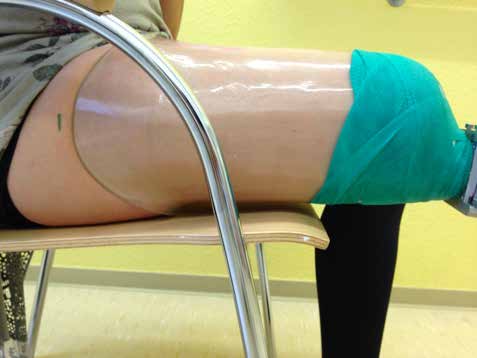
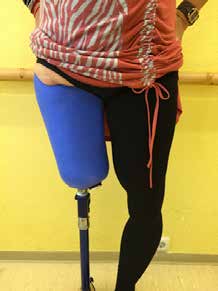
Die fachärztliche Verordnung einer wasserfesten Prothese eröffnete die Gelegenheit, ein alternatives Schaftdesign zu testen. Der Abdruck wurde nach Gipsabdruck erstellt (Abb. 3) und nach den Wirkprinzipien des MWK-Schaftsystems modelliert. Die wasserfeste Prothese wurde also mit einem MWK-Badeschaft ausgestattet, welcher von der Patientin schnell als die bevorzugte Lösung angenommen wurde. Schon während der Anprobephase war eine deutliche Komfortsteigerung für die Anwenderin zu spüren (Abb. 4a–c). Aus bereits gesammelten Erfahrungen von Versorgungen mit dem Milwaukee-TF-Schaft war nicht davon auszugehen, dass die Anwenderin die knöcherne Verblockung aus ihrem Definitivschaft vermissen würde. Der deutliche Zugewinn an Hüftbewegungsfreiheit wird von der Patientin als größter Vorteil gesehen, gefolgt von Bettungskomfort und dem angenehmen und natürlicheren Sitzen, da das Becken vollkommen frei von drückenden und hebelnden Schafträndern ist. Dieses bestätigte sie sofort nach Erhalt des definitiven MWK-Badeschaftes (Abb. 5a u. b). Das obere Drittel der Schafteintrittsebene wurde speziell beschichtet, sodass die Haftung der Oberfläche reduziert wird. Die restlichen zwei Drittel der Schaftoberfläche besitzen genug Haftung zur optimalen Ansteuerung und Kontrolle der Prothese, die auch dem gewünschten Bewegungsausmaß im Wasser keinen Abbruch tut.
Basierend auf diesen Befunden und dem ausdrücklichen Wunsch der Patientin wurde entschieden, auch die Alltagsprothese mit einem Milwaukee-Schaft auszurüsten. Die innerhalb des Versorgungsprotokolls durchgeführte Mobilitätsbewertung zeigte eine Komfortsteigerung von 7 auf 9 Punkte auf der 11-Punkte-Skala des Prosthetic Socket Fit Comfort Score 6 und einen Mobilitätszugewinn von 5 T‑Score-Punkten (von 42.1 auf 47.1) auf der PLUS-M-Skala 7. Letzteres bedeutet, dass ihr Mobilitätsgrad vorher nahe dem unteren Fünftel (21,5 %) aller vergleichbaren Patienten lag (ohne Berücksichtigung der geschädigten kontralateralen Seite) und sich nach der Versorgung deutlich Richtung mittleres Fünftel (38,5 %) verbessert hatte.
Schlussfolgerung
Die Befürchtung mag bestehen, dass viele der unkonventionellen Schaftkonzepte, die in den letzten Jahren im Bereich der Oberschenkelprothetik vorgestellt wurden 8 9, nur für einen begrenzten Patientenkreis in Frage kommen. Im hier beschriebenen Fall war es möglich, die Versorgung mit einem solchen Schaft relativ problemlos zu testen, mit dem Ergebnis, dass der hier verschriebene MWK-Schaft tatsächlich eine Versorgungsverbesserung darstellt. Obwohl die Patientin sich anfangs nicht als die ideale Kandidatin für eine unkonventionelle Versorgung präsentierte, lässt sich im Rückblick feststellen, dass wahrscheinlich selbst eine noch zeitigere Umstellung auf den Milwaukee-TF-Schaft angebracht gewesen wäre.
Der Autor:
Hans-Magnus Holzfuß
Gesundheitszentrum Greifswald GmbH
Fleischmannstr. 6
17489 Greifswald
h.holzfuss@gesundheitszentrum-greifswald.de
Holzfuß H.-M. Milwaukee-TF-Schaft als Zweitversorgung nach traumatischer Oberschenkelamputation. Orthopädie Technik, 2015; 66 (11): 42–45[/dropshadowbo
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Handke S et al. Oberschenkelamputation und prothetische Versorgung. Trauma und Berufskrankheit, 2002; 4 (2): 266–273
- Wühr J et al. Vergleich tuberumgreifender und tuberunterstützender Schäfte: klinische und bio-mechanische Untersuchungen. Orthopädie Technik, 2008; 59 (11): 826–833
- Günther M, Fiedler G. Schnittstelle Mensch-Prothese: Ansätze zur Schaftoptimierung. Orthopädie Technik, 2010; 61 (7): 524–528
- Fiedler G, Günther M. Der Milwaukee-Schaft – wissenschaftliche Ergebnisse als Grundlage für ein verbessertes transfemorales Schaftdesgin. Orthopädie Technik, 2011; 62 (2): 93–95
- Fiedler G. Vergleich der Versorgungsergebnisse mit verschiedenen transfemoralen Schaftkonzepten. Orthopädie Technik, 2015; 66 (4): 42–45
- Hanspal RS, Fisher K, Nieveen R. Prosthetic socket fit comfort score. Disabil Rehabil, 2003; 25 (22): 1278–1280
- Prosthetic Limb Users Survey of Mobility (PLUS‑M™) 12-item Short Form (Deutsche Version). http://www.plus‑m.org
- Fatone S, et al. Development of Subischial Prosthetic Sockets with Vacuum-Assisted Suspension for Highly Active Persons with Transfemoral Amputations. http://www.nupoc.northwestern.edu/research/projects/lowerlimb/dev_subischial.html (Zugriff am 13.10.2015)
- Alley RD, et al. Prosthetic sockets stabilized by alternating areas of tissue compression and release. J Rehabil Res Dev, 2011; 48 (6): 679–696