Einleitung
Ein optimierter Behinderungsausgleich in der prothetischen Versorgung der oberen Extremität erfordert zunächst eine wohlüberlegte Versorgungsplanung auf der Grundlage einer sorgfältigen Patientenanamnese unter Berücksichtigung der spezifischen Bedürfnisse des Anwenders. Zweiter wichtiger Aspekt einer gelungenen Versorgung ist sodann die Umsetzung der Planung mit den aktuell zur Verfügung stehenden technischen Möglichkeiten vor dem Hintergrund des handwerklichen Geschicks des Technikers. Erst die Kombination aus technischem Wissen und manuellen Fertigkeiten ermöglicht es, für den Patienten einen Zugewinn an Funktion und Komfort zu verwirklichen.
Vorstellung des Patienten
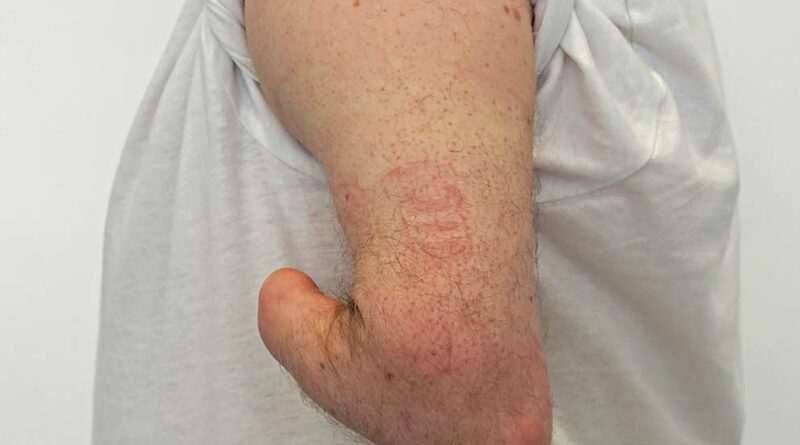
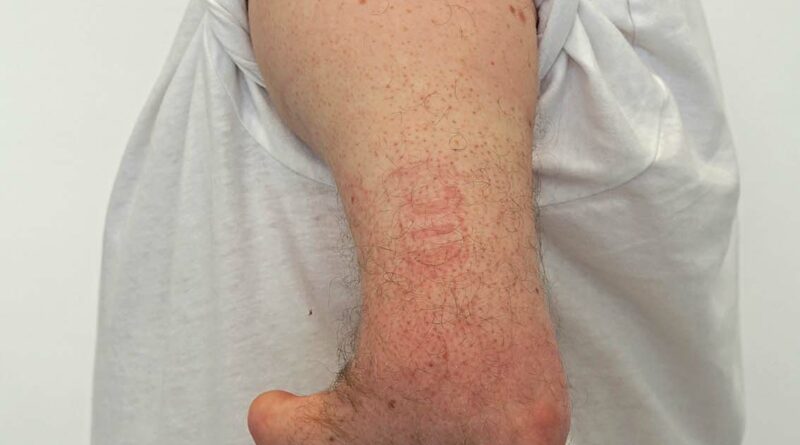
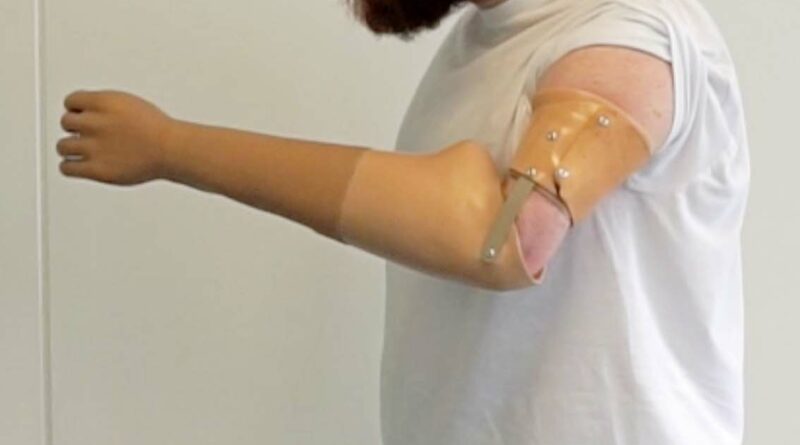
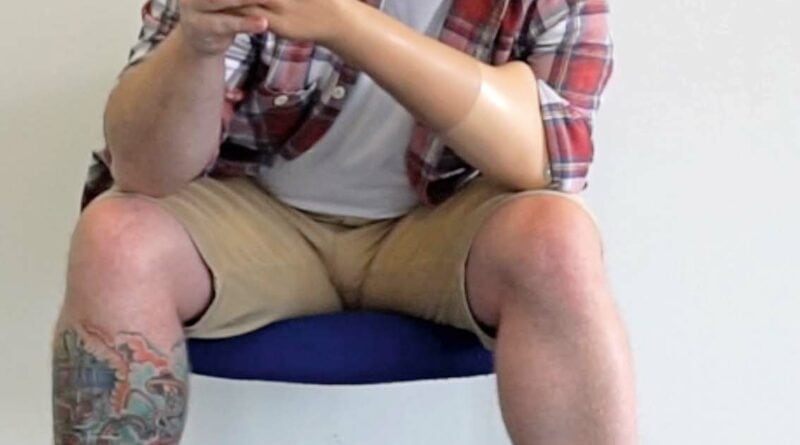
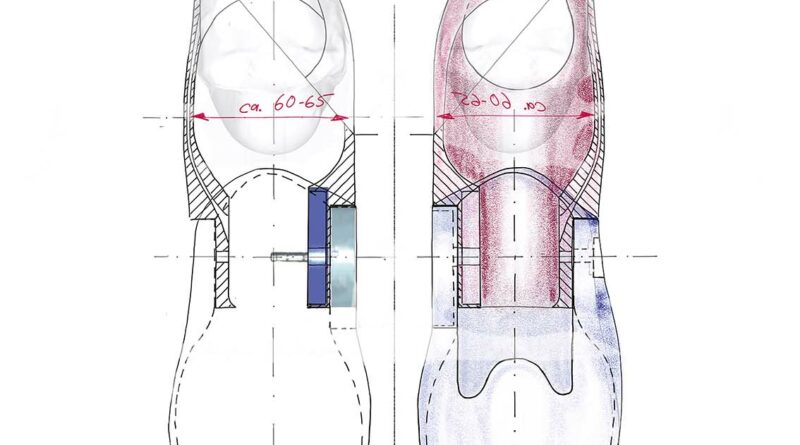
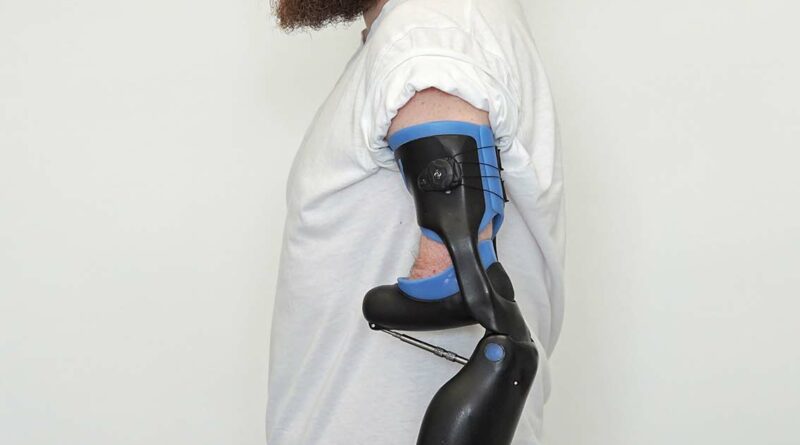
Der zu versorgende 35-jährige Patient stellte sich mit einer angeborenen Fehlbildung (Dysmelie) der linken oberen Extremität vor, die sich in einem um ca. 7 cm verkürzten Oberarm und einem nur ca. 12 cm langen Unterarm äußert. Die Hand fehlt gänzlich. Der Bewegungsumfang im Ellenbogengelenk liegt bei 0/90/125 (Abb. 1a u. b). Der Patient wurde seit dem 3. Lebensjahr mit Habitus-Prothesen und seit dem 12. Lebensjahr mit myoelektrischen Armprothesen versorgt. Bestand somit anfangs das Ziel der Versorgung ausschließlich darin, einen Ausgleich des physiologischen Erscheinungsbildes zu schaffen, stand später – mit der myoelektrischen Versorgung – der Wunsch des Greifens im Vordergrund. Die bisherige Versorgung besteht dabei aus einem Unterarmprothesenteil, das mit dem Unterarmstumpf eine Einheit bildet, sowie einer Myo-Hand mit einer an seitlichen Schienen verbundenen Oberhülse, in der die beiden Sensoren für die Ansteuerung integriert sind. Die Kabel der Sensoren verlaufen außerhalb und gelenkübergreifend von der Oberhülse in den Unterarm zur Hand. Die Prothese wird vom Patienten vor allem während der Ausübung seines Hobbys – dem Restaurieren von Motorrädern und Automobilen – genutzt. Durch den geringen Bewegungsumfang im Ellenbogengelenk von ca. 35° ist die Armprothese aber nur begrenzt einsetzbar (Abb. 2a). Zudem ist aufgrund der unterschiedlichen Oberarmlänge (Abb. 2b) ein entspanntes Sitzen mit einem Ablegen der Arme auf dem Tisch oder den Beinen nicht möglich (Abb. 2c), ohne die fehlende Armlänge links mit dem Rumpf auszugleichen. Infolgedessen stellten sich alsbald stärkere Rückenbeschwerden ein. Auch ein Verschränken der Arme als natürliche Körperhaltung ist nicht möglich. Die Frage, ob die Prothesenhand zum Mund geführt werden kann, erübrigte sich ebenso.
Ziele der neuen Versorgung
Den Wunsch nach mehr Bewegungsumfang hatte der Patient seit seiner ersten myoelektrischen Armprothese. Neben einem optisch ansprechenderen Erscheinungsbild, das durch den überlangen Unterarm der Prothese nur unzureichend erfüllt ist, wurde von Seiten des Patienten das Anliegen geäußert, auch die Hand zum Mund führen zu können. Damit ergaben sich die folgenden Versorgungsziele:
- größerer Bewegungsumfang;
- Fähigkeit, die Hand bis zum Mund zu führen, um gleichzeitig zwei Tätigkeiten ausführen zu können, z. B. Kaffee trinken und SMS schreiben;
- Vermeidung unphysiologischer Kompensationsbewegungen, vor allem in sitzender Tätigkeit;
- ansprechenderes Design in Anlehnung an die kontralaterale Seite.
Eine wesentliche Inspiration zur Ermittlung einer adäquaten Versorgungslösung ergab sich aus der Beschäftigung mit älteren technischen Lösungen aus dem Bereich Armprothetik. Während der Vorbereitung auf die Meisterprüfung an der Bundesfachschule für Orthopädie-Technik in Dortmund wurde im Fachbereich Armprothetik bei Fachlehrer Detlef Kokegei (Lehrer i. R.) eine historische Armprothese gezeigt, bei der der fehlende Bewegungsumfang im Ellbogengelenk durch einen Übersetzungsmechanismus kompensiert wurde (Abb. 3) 1. Allerdings konnte man bei dieser Versorgung die Oberarmlänge vernachlässigen, da diese keine Differenz zur kontralateralen Seite aufwies, die bei der hier vorgestellten Versorgung signifikant ist 2.
Erstellung des Prototyps
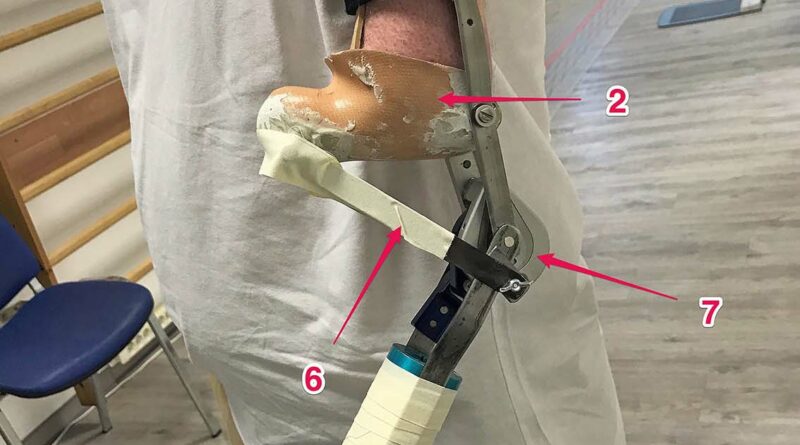
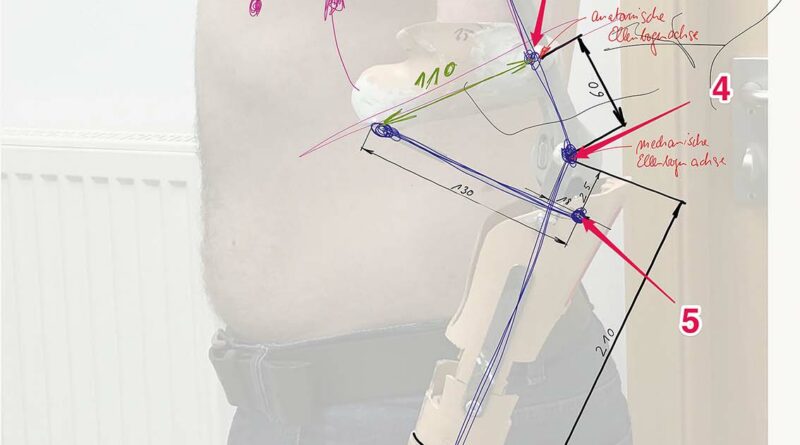
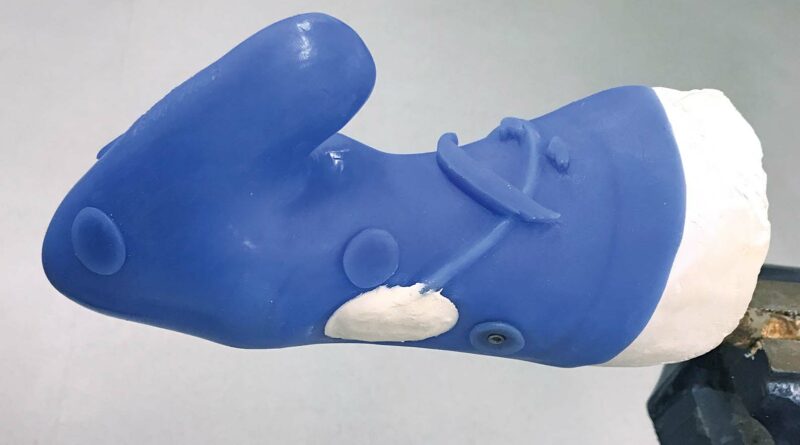
Die besondere Anforderung bei der Versorgung bestand darin, bei der vorliegenden Anatomie und dem äußerst geringen Bewegungsumfang des Patienten im Ellenbogengelenk sowie angesichts der asymmetrischen Oberarme ein sowohl funktionelles als auch optisch zufriedenstellendes Ergebnis zu erzielen. Mittels Skizzen wurde ein erster Überblick erstellt (Abb.4a). Auf dieser Grundlage wurden auf dieser Grundlage verschiedene Prototypen entwickelt, bei denen es in erster Linie auf die Funktion und nicht auf das äußere Erscheinungsbild ankam (Abb. 5a u. b) 3. Um mit einer anatomischen Unterarmbewegung von 35° einen mechanischen Bewegungsumfang von 90° ausführen zu können, ist eine Übersetzung der Bewegung nötig. Dabei wird der Oberarm- (1; die Ziffern beziehen sich auf die Beschriftung in den Abbildungen 5a u. b) und der Unterarm-Schaft (2) mit parallel verlaufenden Schienen verbunden, wobei der anatomische Ellenbogendrehpunkt (3) mit seiner Achse auf diesen Schienen frei beweglich fixiert ist und der mechanische Ellenbogendrehpunkt (4) der Prothese sich auf denselben Schienen 6 cm kaudal der anatomischen Ellenbogenachse befindet. Am befestigten Unterarmschaft der Prothese wird eine weitere Achse (5) ca. 25 mm distal und 18 mm dorsal des mechanischen Ellenbogengelenkes positioniert. Diese Achse wird mittels einer längenvariierbaren Zugstange (6) mit einer weiteren Achse am distalen Schaftende des Unterarmstumpfes verbunden. Das modifizierte Zubehörteil „17BK2“ (7) des Korrektur-Systemgelenks „17BK1“ (Ottobock) wurde zur Flexionsunterstützung in das mechanische Ellenbogengelenk integriert. Diese Unterstützung ist notwendig, da allein das Gewicht der Prothesenhand bei ca. 500 g liegt. Möchte der Patient beispielsweise ein Glas mit 250 ml Wasser vom Tisch zum Mund führen, läge der Kraftaufwand bei einem Hebelarm von ca. 30 cm und einen Hebelansatz von 2,5 cm (F1 · l1 = F2 · l2) bei ca. 88 N. Das heißt, dass der Patient beim Anheben des Glases Wasser das Gefühl hätte, er würde einen fast vollen, 9 kg schweren Eimer Wasser anheben. Durch die flexibel einstellbare Kraftunterstützung der Spiralfeder des Korrektur-Systemgelenks lässt sich der Kraftaufwand enorm reduzieren.
Fertigung der definitiven Prothese
Nach dem positiven Ergebnis der Testversorgung wurde die Fertigungstechnik für die definitive Versorgung konzipiert. Eine Möglichkeit der Herstellung bestand darin, in klassischer Weise mit Gießharzarbeiten einen Prothesenschaft, ein Ellenbogengelenk sowie einen einfachen Unterarmschaft zu fertigen. Folgende Arbeitsschritte wären dazu notwendig gewesen:
- Probeschaft mit Gips ausgießen,
- Definitivschaft aus GfK herstellen,
- anschäumen,
- Dummys für Akkus, Ladebuchsen, Sensoren etc. einarbeiten,
- isolieren und übergießen,
- aufwendig ausarbeiten (sägen, schleifen, lackieren etc.).
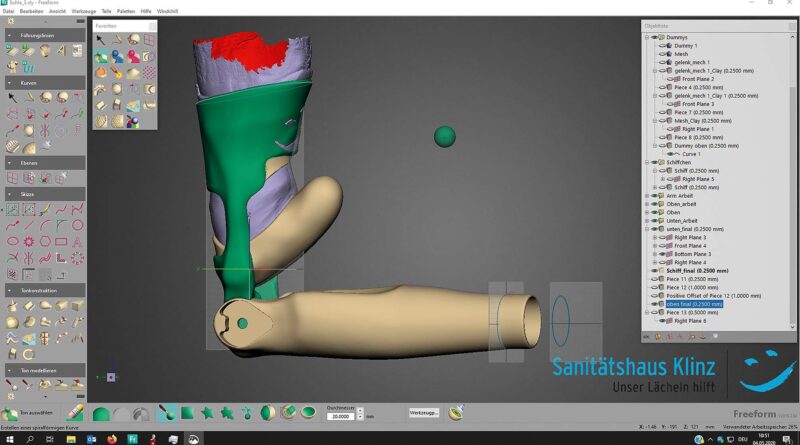
Dabei handelt es sich um eine zeitaufwendige Prozedur, die durch neuere Verfahren zur Herstellung von Prothesen ersetzt werden kann: Konstruktion am PC plus 3D-Druck. Eine Konstruktion am PC war hier auch angesichts der Vorgabe sinnvoll, einen Kabelkanal für die Verbindung der Sensoren im Oberarm mit der Hand im Unterarm sowie das „17BK2“-Gelenk zu integrieren. Zur Umsetzung wurden die Software „Geomagic Freeform“ des Anbieters 3DSystems (3DSystems, Geomagic Freeform, Version 2017.0.109), zwei Scanner des Herstellers Artec („Eva“ und „Spider“) sowie die dazugehörige Software „Studio“ (Artec Studio, Version 11) verwendet. Der Fertigungsprozess verläuft dann wie folgt: Der Probeschaft wird zunächst mit porösem Gips ausgegossen. Danach wird der HTV-Oberarm- und ‑Unterarmschaft hergestellt (Abb. 6). Nach der Ausvulkanisierung des HTV-Silikons werden die Schäfte gescannt. Diese Scans müssen exakt sein, damit die vorgesehenen Fixierungen am HTV-Schaft in die später gedruckten Elemente perfekt eingeklickt werden können. Die Daten aus den Prototypen (Abb. 5b) sowie Maße und räumliche Verhältnisse der Gelenke im Raum werden in die CAD-Konstruktion am PC übertragen (Abb. 7). Dabei werden das „17BK2“-Gelenk sowie der Handadapter ebenfalls positioniert.
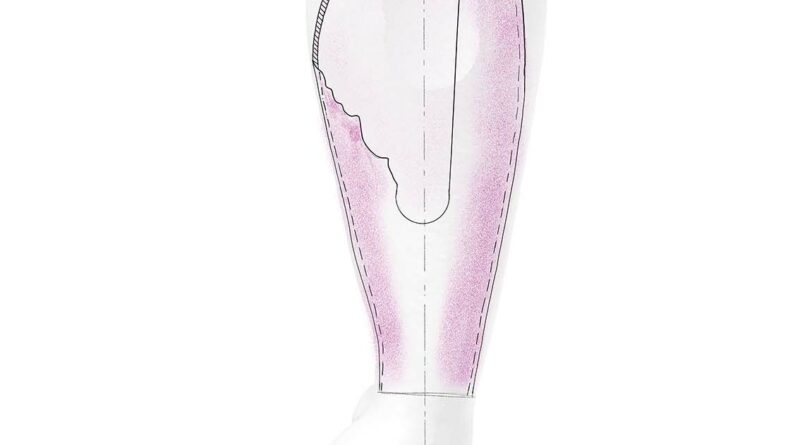
Die Form des Prothesenunterarmes ergibt sich aus dem gespiegelten Scan der kontralateralen Seite. Dieser dient in Form und Umfang als maximale Vorgabe für die weitere Kontruktion (siehe Abb. 4c). Der Ellenbogen der Prothese ist nicht wie ein einfaches kugelförmiges Armpassteil, sondern wie ein anatomisches Ellenbogengelenk konzipiert 4.
Am PC kann man die Bewegungsumfänge stets simulieren bzw. animieren und sich somit zu jeder Zeit ein Bild über die jeweilige Realisierbarkeit verschaffen. Der Kabelbaum, der zuvor von der Oberhülse zum Unterarm außerhalb der Prothese verlief und stets hinderlich war, sollte nun innerhalb der Prothese verlaufen. Ein Kabelkanal, der von der Oberhülse innerhalb der lateralen Verbindungsschiene durch das mechanische Ellenbogengelenk wieder austritt, sollte das Problem lösen. Der Schaft des Unterarmstumpfes ist an der Position des anatomischen Ellenbogendrehpunktes zwischen den Schienen, die Ober- und Unterarm verbinden, frei beweglich fixiert. Als Zugstange, die den prothetischen Unterarm in die Flexion bewegt, wurde eine verstellbare Scheinwerferstange aus der Automobilindustrie benutzt. Somit kann der Anwender die Vorspannung zur Flexion im Ellenbogengelenk individuell einstellen.
Die drei erstellten CAD-Dateien (gerenderte Darstellung der zusammengefügten dreiteiligen Prothese in Abb. 8) wurden sodann als Grundlage zur Herstellung der Teile aus dem biokompatiblen und säureresistenten Thermoplast Polyamid (PA) 12 verwendet. Als Herstellungsverfahren kam das SLS-Verfahren (Selektives Lasersintern) zum Einsatz. Nach dem 3D-Druck musste zunächst der Kabelkanal vom Sinterpulver befreit werden. Anschließend wurden alle Einzelteile zusammengesetzt und die Funktionalität der elektronischen und mechanischen Bauteile überprüft (eine Detailaufnahme der Kraftübertragung zeigt Abb. 9). Der Patient erhielt eine Einweisung in die Handhabung sowie Wartungs- und Pflegehinweise für die Prothese.
Versorgungsergebnis
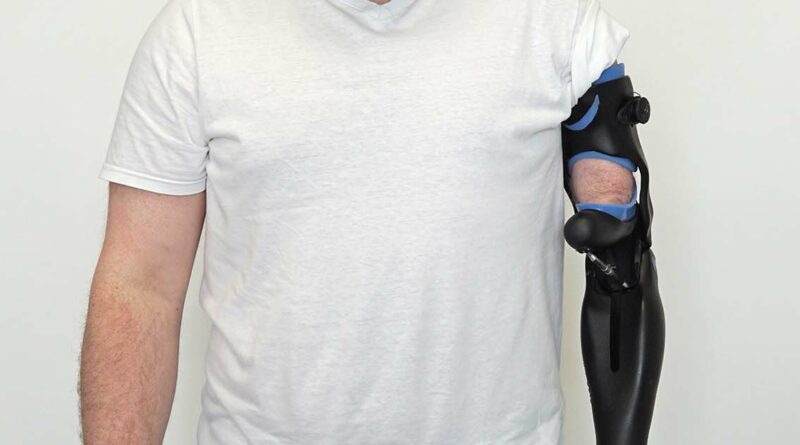
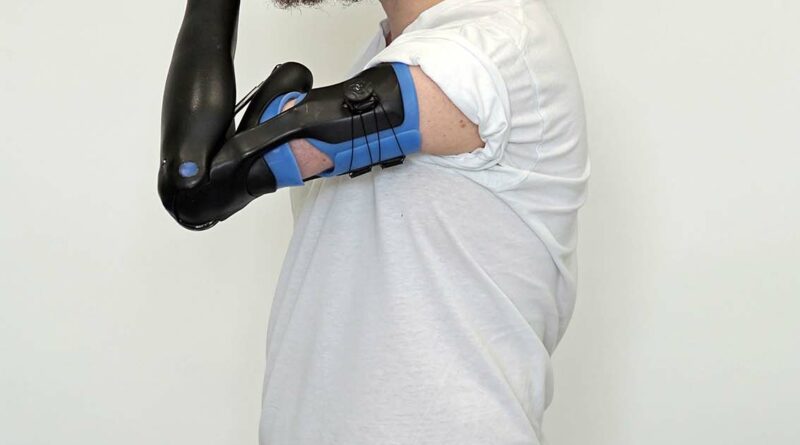
Der Patient lernte sehr schnell, die erweiterten Möglichkeiten der neuen Versorgung zu nutzen und sie in seinen Alltag zu integrieren. Die Überprüfung der eingangs formulierten Versorgungsziele ergibt ein für beide Seiten sehr zufriedenstellendes Resultat (Abb. 10a–e):
- Die Prothese verfügt über ein ansprechenderes Design in Anlehnung an die kontralaterale Seite (Abb. 10a u. b).
- Der Bewegungsumfang konnte von 35° auf über 90° erweitert werden. Es ist dadurch problemlos möglich, die Hand zum Mund zu führen (Abb. 10c).
- Unphysiologische Kompensationsbewegungen bzw. Fehlhaltungen vor allem in sitzender Tätigkeit konnten ausgeräumt werden (Abb. 10d).
- Es können gleichzeitig mehrere Tätigkeiten ausgeführt werden, beispielsweise Kaffee trinken und eine SMS schreiben (Abb. 10e).
Insgesamt wurde auf diese Weise ein den Patienten begeisterndes Resultat mit dem Potenzial für neue Aktivitäten erzielt und der Behinderungsausgleich auf ein deutlich höheres Niveau angehoben
Fazit
Die Herstellung der hier vorgestellten individuellen Armprothese wäre in „analoger“ Bauweise nicht wirtschaftlich realisierbar – zu aufwendig und zu zeitraubend wären die dazu notwendigen Arbeitsschritte. Zudem ist das hier vorgestellte Ergebnis auch aus anderen Gründen vorteilhaft: Die dargestellte Versorgung bietet dem Patienten einen enormen Zugewinn an Funktionalität; darüber hinaus wurde die Optik ebenfalls deutlich verbessert und die Fehlhaltung im Sitzen korrigiert. Möglich wurde dies durch eine Verknüpfung traditionellen Handwerkswissens mit zeitgemäßen Fertigungsmethoden. Insofern zeigt dieses Beispiel das Potenzial des Orthopädietechnik-Handwerks für die Zukunft deutlich auf: Die Digitalisierung sorgt für neue Werkzeuge, die – wie anhand dieses Versorgungsbeispiels gezeigt werden konnte – den Nutzen und die Akzeptanz für die Patienten steigern und gleichzeitig die Wirtschaftlichkeit nicht unberücksichtigt lassen. Grundlage für eine erfolgreiche Versorgung ist dabei aber immer, dass derjenige, der die Versorgung übernimmt, aus der Erfahrung des Orthopädiehandwerks, dem anatomischen Wissen und der Kenntnis der biomechanischen Zusammenhänge schöpfen kann und diese kreativ umsetzt.
Der Autor:
Carsten Suhle, OTM
Sanitätshaus Klinz GmbH
Ernest-Solvay-Str. 2a
06406 Bernburg
Suhle@klinz-online.de
Begutachteter Beitrag/Reviewed paper
Suhle C. Fallbeispiel: 3D-Druck gefertigte Armprothese für einen erwachsenen Dysmelie-Patienten mit ultrakurzem Unterarmstumpf. Orthopädie Technik; 2020, 71 (6): 52–56
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Kokegei D. Historische Armprothese. Dortmund: Bundesfachschule für Orthopädietechnik/Fachbereich Armprothetik, 2018
- Kokegei D, Bieringer S, Sibbel B. Exoskelettale Prothesen der oberen Extremität. Orthopädie und Unfallchirurgie up2date, 2012; 7 (05): 367–394
- Verein zur Qualitätssicherung in der Armprothetik e. V. (Hrsg.). Kompendium Qualitätsstandard im Bereich Prothetik der oberen Extremität. Dortmund: Verlag Orthopädie-Technik, 2014
- Schünke M, Schulte E, Schumacher U. Prometheus LernAtlas der Anatomie. 5., vollständig überarbeitete Aufl. Stuttgart, New York: Thieme, 2018