Vorgaben durch die PG 31
Durch die Fortschreibung der PG 31 vom 30.09.2022 haben sich verschiedene bisherige Vorgaben verändert.
Einsatzbereiche
Grundsätzlich ist die Verordnung nur noch in Verbindung mit „Spezialschuhen bei diabetischem Fußsyndrom“ oder mit orthopädischen Maßschuhen möglich. Dies macht allerdings auch auf Grund der von der PG 31 geforderten Mindeststärken absolut Sinn. Die von den medizinischen Fachgesellschaften zusätzlich geforderten Einsatzmöglichkeiten der DAF in konfektionierten Wundentlastungsschuhen und Orthesen wurde bisher nicht bei der Fortschreibung der PG 31 oder anderer entsprechender Produktgruppen berücksichtigt.
Indikationen
Diabetesadaptierte Fußbettungen sind zusammen mit Spezialschuhen bei diabetischem Fußsyndrom laut PG 31 bei Patienten indiziert1:
- bei denen ein diabetisches Fußsyndrom nachgewiesen ist und ein Zustand nach abgeheiltem Fußulkus vorliegt, um das Auftreten eines Ulkusrezidives zu vermeiden
- mit hohem Risiko der Entwicklung eines Fußulkus:
- bei diabetischem Fußsyndrom zur Vermeidung von drohenden dorsalen Ulcera bei nicht ausreichender Zehenhöhe im einlagengerechten Konfektions-/Bequemschuh, z. B. bei ausgeprägten Krallen- oder Hammerzehen
- bei abnormen Hornhautschwielen mit Einblutungen im Sinne einer präulzerativen Läsion
- bei Verlust des Schutzgefühls an den Füßen oder peripherer arterieller Verschlusskrankheit der unteren Extremitäten und mindestens einer der folgenden:
– terminale Niereninsuffizienz
– Zehen- oder Teilfußamputationen
Bei der 1. Indikation, bei der es um die Vermeidung einer erneuten Fußwunde geht, ist der Nutzen für den Patienten mittlerweile relativ gut durch Studien belegt2. Insbesondere die statistisch sehr hohen Rezidivraten nach abgeheiltem diabetischem Fußsyndrom (DFS) von 35–40 % pro Jahr zeigen die Bedeutung dieser Indikation auf3.
Beim 2. Indikationsbereich, bei dem es um die Prävention einer ersten Fußwunde geht, ist die Sachlage wesentlich komplizierter, da die Erst-ulkusrate für Patienten mit Polyneuropathien (PNP) und Sensibilitätsverlust oder mit peripherer arterieller Verschlusskrankheit (pAVK) nur ca. 2–4 % pro Jahr beträgt4.
Den nun in der PG 31 festgelegten Indikationen für diese Risikogruppe ging ein langer Abstimmungsprozess mit den ärztlichen Fachgesellschaften der Diabetologie und Orthopädie und dem GKV-Spitzenverband der Krankenkassen auf Basis der internationalen Leitlinien der International Working Group on the Diabetic Foot (IWGDF) voraus5.
Funktionsprinzipien
Das Therapieziel der plantaren Fußulkusvermeidung wird durch die Funktionsprinzipien der Mikroentlastung und Makroentlastung erreicht. Die Mikroentlastung erfolgt mittels geeigneter Polstermaterialien in den Ulkus gefährdeten Regionen als Ersatz für das in der Regel stark atrophierte Fußsohlengewebe. Bei der Makroentlastung werden Druckumverteilungen von überlasteten Fußregionen auf zur Belastung geeignete Fußregionen vorgenommen. Typischerweise werden z. B. die stark überlasteten Metatarsalköpfe mittels retrokapitaler Pelotten oder Metatarsalstufen und Anmodellierungen im Bereich der Fußlängswölbungen makroentlastet6.
Erfassung der Fußgeometrie
Die PG 31 hat folgende Vorgabe7: „Diabetesadaptierte Fußbettungen sind nach einem individuell hergestellten Fußmodell (z. B. Gipsabdruck, Trittschaum oder 3D-Scanabdruck) gefertigte Fußbettungen.“ In der wissenschaftlichen Literatur empfehlen Bus et al. eine halbbelastete Abdrucktechnik mittels Gipsabdruckes mit Trittschaumabdruck oder eines Scans8.
Die Technik zur Erfassung der Fußgeometrie ist bewusst mit der Fortschreibung der PG 31 relativ offengelassen worden, um eine mögliche technische Weiterentwicklung in diesem Bereich nicht auszuschließen. Wichtig ist dabei aber, dass jede Abdrucktechnik für den weiteren Designprozess verlässliche Ausgangsbedingungen schafft. Dies bedeutet, dass das Ergebnis möglichst unabhängig vom Anwender und dem Zeitpunkt der Abdrucknahme identische Ergebnisse liefert. Nur so kann eine entsprechende gleichbleibende Qualität der Versorgung erreicht werden.
Konstruktion und Designvorgaben
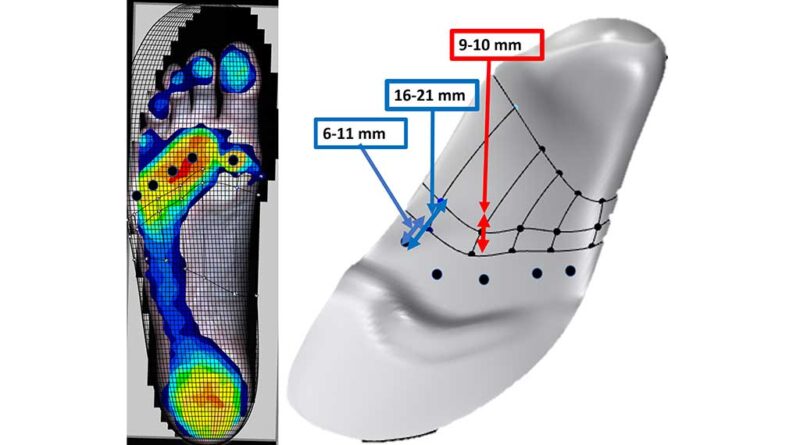
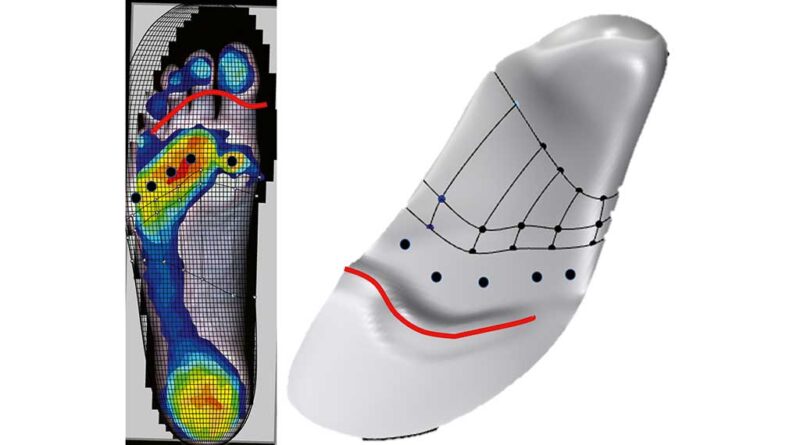
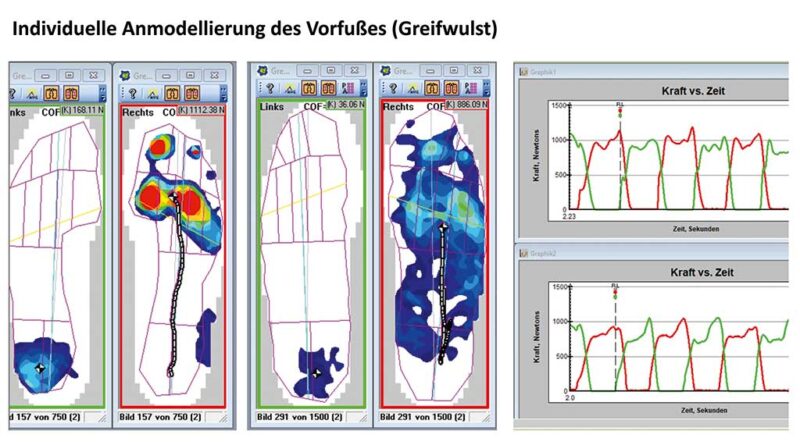
Durch die Fortschreibung der PG 31 haben sich die Vorgaben für die Konstruktion gravierend verändert. Stand noch in der Fortschreibung der PG 31 vom 10.09.2018 der Hinweis „Keine Pelotten oder Stufen in der Oberfläche“, haben sich nun die Vorgaben der PG 31 der internationalen Studienlage angepasst und es heißt nun: „Bettender Aufbau über individuelles Fußpositiv (dreidimensionaler Formabdruck), der Fußform entsprechend gefertigt, mit Einarbeitung von Pelotten und/oder Stufen in die Oberfläche zur Druckumverteilung.“9 Die PG 31 macht hier keine weiteren Vorgaben, da sie sich dann auf die Ergebnisqualität und den damit einhergehenden Nachweis der Druckreduktion konzentriert. Von Seiten der Wissenschaft werden allerdings präzisere Empfehlungen in der Übersichtsarbeit von Bus et al. gegeben10. Dort wird im Bereich der Längswölbung eine zusätzliche Anhebung von 3–5 mm empfohlen (ausgehend vom Vollkontaktabdruck des halbbelasteten Fußes). Für Metatarsalstufen und Pelotten werden in dieser Übersichtsarbeit ebenfalls exakte Empfehlungen gegeben. Die Stufe sollte 6–11 mm proximal von den Metatarsalköpfen (stehende Position des Fußes) beginnen und 9–10 mm an den höchsten Stellen sein; und diese Stellen sollten 16–21 mm proximal der Metatarsalköpfe liegen (Abb. 1). Auch wenn diese Empfehlungen zunächst relativ präzise und rigide erscheinen, sollte man unbedingt beachten, dass auch in bei Bus et al. etliche Abweichungen von diesen Vorgaben beschrieben werden, die sich aus den verschiedensten individuellen Deformitäten und spezifischen Besonderheiten, z. B. verspannte Plantarfaszie usw., ergeben. Des Weiteren sollten auch zusätzliche Entlastungsmöglichkeiten im Bereich der Zehen in Betracht gezogen werden11. Eine hervorragende Entlastung der Zehenendglieder kann durch eine individuelle Anmodellierung (Greifwulst) im Bereich zwischen Metatarsalköpfen und Zehenendgliedern erzielt werden. Diese Anmodellierung bewirkt auch eine zusätzliche Entlastung der Metatarsalregion (Abb. 2, 3).
Materialparameter
Die PG 31 beschreibt die zu verwendenden Materialien wie folgend:
- „Diabetesadaptierte Fußbettung aus zur Druckumverteilung geeignetem Material in ausreichender Stärke und mit entsprechenden Dämpfungseigenschaften.
- Individueller Aufbau der Bettung aus mindestens 3 Schichten unterschiedlicher Shorehärte; zum Fuß weich, zur Brandsohle mit zunehmender Shorehärte, indikations- und gewichtsbezogene Materialauswahl, Unterbau stabilisierend.“ 12
Das in der vorherigen Version der PG 31 alleinig vorgegebene Fertigungsverfahren des Tiefziehens, welches die Materialauswahl auf thermoplastisch verformbare Materialien beschränkte, wurde in der Fortschreibung ersetzt durch: „Die Bettung wird durch Tiefziehen über einem individuellen Fußmodell auf Basis eines dreidimensionalen Formabdrucks (z. B. Gipsabdruck), im 3D-Druck-Verfahren oder CAD/CAM-gefräste Bettung, auf Basis eines 3D-Scanabdrucks in den Schuh eingepasst und adaptiert.“13
Bus et al. empfehlen für DAFs in Spezialschuhen bei diabetischem Fußsyndrom:
„Eine Basis aus 6 mm starkem EVA (Shore 35 – 40), die Deckschicht der Einlage sollte aus einer Kombination von 3 mm starkem geschlossenporigem Schaum (z. B. Plastazote Typ LD45) auf einem 3 mm starken offenporigem Polsterschaum (z. B. Professional Protective Technology, PPT), über die gesamte Länge, bestehen. Die Kombination von Plastazote und PPT hat sich als wirksam bei der Druckentlastung herausgestellt, aber die Verwendung von Materialien mit ähnlichen Eigenschaften ist ebenso möglich.“14
Interessant sind in diesem Zusammenhang die unterschiedlichen Aussagen zu den Materialvorgaben. Während die PG 31 relativ viel Freiheit zulässt und eine indikations- und gewichtsbezogene Materialauswahl vorschlägt, geben Bus et al. präzisere Angaben über die verschiedenen zu verwendenden Materialtypen an. Das Grundprinzip eines vertikalen Sandwich-Aufbaus (Abb. 4) mit weicheren Materialien zum Fuß hin und fester werdenden Materialien zur Brandsohle des Schuhs zur Stabilisierung ist das Gleiche. Allerdings geben die Studienautoren genauere Hinweise zur Stärke und zu den dynamischen Eigenschaften der einzelnen Materialschichten. Das von den Autoren empfohlene geschlossenzellige Schaummaterial (z. B. Plastazote oder EVA) verhält sich unter längerer Belastung plastisch, d. h., es formt sich in den stärker belasteten Fußregionen dem Fuß etwas an. Anders sieht es mit dem darunter liegenden offenporigen Polsterschaum (in der Regel auf PU-Basis) aus, der auch bei längerer Belastung durch den Patienten fast keine Verformung aufweist. Grundsätzlich eignet sich die sowohl in der PG 31 als auch die von Bus et al. beschriebene Messmethode zur Shore-Härte-Bestimmung aber nicht für die Beschreibung der dynamischen Materialeigenschaft, also des Verhaltens des Materials unter Belastung und Entlastung unter zeitlich und belastungsmäßig definierten Simulationen der realen Belastungssituation beim Gehen von Diabetespatienten. Diese Eigenschaften können nur mit biomechanisch orientierten Prüfverfahren z. B. nach DIN 51220 (Abb. 5), beschrieben werden. Mit dieser Messmethode lassen sich auch Langzeitbelastungen simulieren15.
Punktentlastung
Zur Druckreduktion in einzelnen besonders druckgefährdeten Regionen des Fußes beschreibt die PG 31 eine: „[z]usätzliche Punktentlastung bei Indikation“ (Abb. 4). Bus et al.16 werden hier auf Basis von Studien wesentlich genauer: „Das Entfernen von Material (lokales Ausschneiden) an der Stelle, an der früher ein Geschwür war, oder an einer Stelle, auf der hoher Druck lastet, und die Polsterung dieser Stellen mit einem anderen Material reduziert lokalen Spitzendruck. Die ausgeschnittene Stelle sollte in Laufrichtung rund oder leicht oval sein und minimal größer als der betreffende Bereich. Sie sollte 5 mm tief sein und mit 3 mm haltbarem Material bis Shore 30 gepolstert werden.“
Mindeststärken
Dazu steht in der PG 3117: „Diabetesadaptierte Fußbettung ca. 8–16 mm stark (am Scheitelpunkt der Rolle ca. 10–16 mm, am Fersenmittelpunkt ca. 8–12 mm stark), dünnste Stelle mindestens 8 mm.“ Bus et al. kommen zu einer ähnlichen Stärke der Bettung. Wenn man die einzelnen Stärken der verschiedenen empfohlenen Materialien zusammenzählt, so ergibt sich eine Stärke von 12 mm. Die Mindeststärken beziehen sich dabei insbesondere auf den Einsatz von DAFs in Spezialschuhen bei diabetischem Fußsyndrom. Da im orthopädischen Maßschuh keine Volumenbeschränkungen herrschen und dort meist auch die Rolle in die DAF mit eingebaut wird, sind die Aufbaustärken der DAFs im orthopädischen Maßschuh in der Regel wesentlich dicker.
Diese vorgegebenen Mindeststärken erfordern unweigerlich ein entsprechendes Schuhvolumen, welches einerseits durch die PG 31 in den Anforderungskriterien für die Zulassung von Spezialschuhen bei diabetischem Fußsyndrom festgelegt ist, andererseits aber immer im Einzelfall durch den versorgenden Fachmann geprüft werden muss. Ein zu geringes Vorfußvolumen im Schuh kann verheerende Folgen für den Patienten z. B. im Zehenbereich haben und führt nicht selten zu Zehenamputationen.
Fertigungsverfahren
Neben der klaren Aussage, dass „keine Verwendung von industriell vorgefertigten Rohlingen“ erfolgen darf, werden nun durch die aktuelle Fortschreibung der PG 31 kaum Einschränkungen bezüglich des Fertigungsverfahrens gemacht18: „Die Bettung wird durch Tiefziehen über einem individuellen Fußmodell auf Basis eines dreidimensionalen Formabdrucks (z. B. Gipsabdruck), im 3D-Druck-Verfahren oder CAD/CAM gefräste Bettung, auf Basis eines 3D-Scanabdrucks in den Schuh eingepasst und adaptiert.“ Mit dieser Formulierung sind nun die verschiedensten individuellen Fertigungsverfahren erlaubt. Dies gilt auch für Bus et al., was absolut sinnvoll ist, da es um die Wirksamkeit der DAF geht und nicht um das Fertigungsverfahren, welches nur Mittel zum Zweck ist.
Nachweis der Druckreduktion
Das eigentliche Ziel der Versorgung mit DAFs ist durch die PG 31 wie folgt festgelegt19: „Nachweislich deutliche Reduktion der lokalen Spitzendrücke von mind. 30 %.“ Diese Druckreduktion steht auch im Einklang mit der Leitlinie zu „Schuhversorgung und Risikoklassen beim Diabetischen Fußsyndrom – und analogen Neuro-Angio-Arthropathien“20. Weiterhin beschreibt die PG 31 relativ ungenau den Abgabeprozess einschließlich der notwendigen Druckverteilungsmessung21: „Die Abgabe ist verbunden mit der Kontrolle der Pass- und Funktionsfähigkeit durch den Leistungserbringer und der Messung der erzeugten Druckreduktion. Die Druckentlastung an der Fußsohle zur Reduktion der Druckspitzen und gleichmäßigen Druckverteilung an der Fußsohle ist bei der Abgabe nachzuweisen (als Reduktion sollte eine Druckentlastung von mindestens 30 % erreicht werden).“
Bus et al.22 fürdern eine „Plantare Druckmessung im (angefertigten) Schuh“, allerdings soll hier keine relative Druckreduktion in Prozent erreicht werden, sondern es soll ein Absolutwert von 200 kPa nicht überschritten werden. Falls der Wert im Mittel-/Vorfuß nicht erreicht wird, sollte eine Schuhmodifikation zur Erreichung des Zielwertes erfolgen. Falls sich der Zielwert beim ersten Durchgang nicht erreichen lässt, sollte ein weiterer erfolgen. Außerdem sollte nach 6 Monaten eine erneute Messung der Versorgung zur Kontrolle des Zielwertes erfolgen.
Der Zielwert von 200 kPa bezieht sich allerdings auf die Verwendung eines bestimmten Messsystems mit den entsprechenden technischen Besonderheiten, wie z. B. Sensorart und Sensorgröße usw. Im Versorgungsalltag in Deutschland werden allerdings unterschiedliche Messsysteme verwendet. Aus diesem Grund hat sich auf Anfrage des GKV-Spitzenverbandes an den DGOOC-Ausschuss für Orthopädieschuhtechnik eine Expertengruppe mit dem Thema beschäftigt und einheitliche Standards für die praktische Umsetzung der Druckverteilungsmessung im Bereich der diabetischen Fußversorgung erarbeitet23. Die Umsetzung der in diesem Papier gemachten Empfehlungen muss allerdings erst noch in der Praxis systematisch erfolgen.
Weitere Maßnahmen zur Qualitätssicherung
Mit der Einhaltung der Vorgaben der PG 31 und den Empfehlungen aus den relevanten Studien lässt sich das Risiko einer fehlerhaften Versorgung für diese Hochrisikofüße weitgehend minimieren. Zusätzliche Sicherheit im Versorgungsprozess lässt sich durch die Verwendung eines systematisierten Kontrollbogens, wie z. B. dem „Protokoll orthopädietechnische Versorgung bei Diabetes“ der AG Fuß Rheinland-Pfalz/Saarland, erreichen24. In diesem Abgabeprotokoll werden alle relevanten Kriterien zur DAF und zu den verwendeten Schuhen abgefragt und dokumentiert, einschließlich der eventuell notwendig gewordenen Korrekturen.
Diabetesadaptierte Fußbettungen und Adhärenz
Auch wenn die in diesem Artikel aufgezählten Richtlinien zur Anfertigung und Abgabe der diabetesadaptierten Fußbettung vollständig befolgt werden, hängt das Therapieergebnis letztendlich vom Trageverhalten und der Akzeptanz der Versorgung durch den Patienten ab. Dies hat auch sehr eindrücklich die Studie „Effect of Custom-Made Footwear on Foot Ulcer Recurrence in Diabetes“25 aufgezeigt. Nur wenn die Versorgung in ca. 80 % der getätigten Schritte durch die Patienten getragen wurde, konnte die durch Druckverteilungsmessung auf weniger als 200 kPa reduzierte Versorgung eine signifikante Verringerung der Reulzerationen erreichen. Dies bedeutet, dass eine intensive Einbeziehung des Patienten elementar wichtig für den Therapieerfolg ist. So sollte bereits zu Beginn der Versorgung zusammen mit dem Patienten das Versorgungsziel festgelegt werden. Dabei gilt es, im gemeinsamen Gespräch die Bedürfnisse und besonderen Lebensumstände des Patienten zu erfragen und in die Versorgungsziele zu integrieren. Exemplarisch wurde ein idealer Gesamtprozess unter Fokussierung der Versorgungsziele für die Einlagenversorgung nach der PG 08 im Artikel von Kerkhoff et al.26 beschrieben. Dieser Prozess lässt sich weitgehend auch auf die Versorgung mit DAFs übertragen und trägt maßgeblich zum Verständnis des Patienten für die Notwendigkeit der Versorgung bei.
Aktuelle und zukünftige Rolle der Digitalisierung im Bereich DAF
Aktuell verpflichtend wird der Einsatz von elektronischen Druckmess-Sensorsohlen zum Nachweis der Druckreduktion durch die PG 31 vorgegeben. Darüber hinaus wurden durch die Fortschreibung der PG 31 auch Methoden zur Fußformerfassung und Herstellungsverfahren auf CAD/CAM-Basis, wie z. B. CNC-Fräsen, 3D-Druck und ähnlichen Verfahren, zugelassen. Diese Verfahren ermöglichen in Verbindung mit einer digitalisierten Befunderhebung eine komplette digitale Erfassung des Versorgungsprozesses und damit auch eine vereinfachte Datenauswertung. In Verbindung mit den Ergebnissen der Druckverteilungsmessung lässt sich damit zukünftig ein iterativer Verbesserungsprozess zur Versorgung mit DAFs aufbauen, der zu einer systematischen Verbesserung der Druckreduktionswirkung führen kann. Durch die Nutzung von Aktivitätssensoren und digitalen Verlaufs-protokollen über längere Trageperioden des Patienten hinweg ergibt sich weiterhin die Möglichkeit, diese Daten in anonymisierter Form Versorgungsregistern zur weiteren Forschung zur Verfügung zu stellen. Damit wäre es zukünftig möglich, die komplexen Fragestellungen rund um die Evidenz der diabetesadaptierten Fußbettungen zu beantworten.
Fazit
Durch die Fortschreibung der PG 31 im Bereich der diabetesadaptierten Fußbettung haben sich Einschränkungen, aber auch neue Freiheiten ergeben. Die Einschränkungen beziehen sich in erster Linie auf das Einsatzgebiet, das sich nun im Moment nur auf Spezialschuhe bei diabetischem Fußsyndrom und orthopädische Maßschuhe beschränkt. Die bisher erfolgreichen Versorgungsmöglichkeiten im Bereich der Akutversorgung in speziellen konfektionierten Wundentlastungsschuhen, aber auch die in der IWGDF-Leitlinie empfohlene Versorgungsmöglichkeit in konfektionierten Unterschenkelorthesen sind damit zunächst nicht möglich. Dies sollte aber unbedingt als Thema in den folgenden Gesprächen sowohl bei der Fortschreibung der PG 31 als auch bei der PG 23 aufgenommen werden. Die Freiheiten betreffen nun vor allem die besseren Gestaltungsmöglichkeiten, z. B. durch die Verwendung von Retrokapitalen Entlastungsmodulen und die weitgehend freie Auswahl des Herstellungsverfahrens. Insbesondere der Einsatz neuer Herstellungsverfahren, wie z. B. des 3D-Drucks, muss sehr verantwortungsvoll verwendet werden, da Langzeiterfahrungen bisher fehlen. Hier sind die Materialhersteller und Systemanbieter bezüglich der Prozessstabilität gefordert, die von der PG 31 geforderte Mindesthaltbarkeit von 12 Monaten zu garantieren. Es bleibt nun die Aufgabe der Berufsverbände, sowohl die neuen Richtlinien der PG 31 als auch die neuen Studienerkenntnisse an alle in diesem Bereich tätigen Betriebe und Mitarbeiter weiterzugeben.
Interessenkonflikt
Der Autor hat einen Beratervertrag mit der Firma IETEC Orthopädische Einlagen GmbH Produktions KG Frankengrund 3, 36093 Künzell.
Der Autor
Jürgen Stumpf
Orthopädieschuhmacher-Meister
Geschäftsführer der Firma Fuß und Schuh Breidbach Orthopädie GmbH & Co. KG
Bahnhofstraße 21
36037 Fulda
Juergen.stumpf@gmx.de
Begutachteter Beitrag/reviewed paper
Stumpf J. Anfertigung und Abgabe von diabetesadaptierten Fußbettungen auf Basis der Fortschreibung der PG 31 und aktuelle wissenschaftliche Empfehlungen. Orthopädie Technik, 2023; 74 (10): 46–52
- Die orthopädietechnische Versorgung mit einer dynamischen Fingerstreckorthese als eigenständige Therapie bei der Dupuytren’schen Kontraktur — 26. März 2026
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- GKV-Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/home/verzeichnis/b528e01c-3390–45e3-a51c-00fb2d7456f6 (Zugriff am 08.08.2023)
- Bus SA et al. Effect of Custom-Made Footwear on Foot Ulcer Recurrence in Diabetes. Diabetes Care, 2013; 36: 4109–4116
- Armstrong DG, Boulton AJ, Bus SA. Diabetic foot ulcers and their recurrence. The New England Journal of Medicine, 2017; 376: 2367–2375
- Armstrong DG, Boulton AJ, Bus SA. Diabetic foot ulcers and their recurrence. The New England Journal of Medicine, 2017; 376: 2367–2375
- Zocco A et al. Guidelines on the prevention of foot ulcers in persons with diabetes. IWGDF 2023 update. https://iwgdfguidelines.org/wp-content/uploads/2023/07/IWGDF-2023–02-Prevention-Guideline.pdf (Zugriff am 08.08.2023)
- Stumpf J. Plantare elektronische Druckmessung im Schuh. Druckmessung wird zur Routine. Orthopädieschuhtechnik (Sonderheft Diabetes), 1996: 106–110
- GKV-Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/home/verzeichnis/b528e01c-3390–45e3-a51c-00fb2d7456f6 (Zugriff am 08.08.2023)
- Bus SA, Zwaferink JB, Dahmen R, Busch-Westbroek T. State of the art design protocol for custom made footwear for people with diabetes and peripheral neuropathy. Diabetes/Metabolism Research and Reviews, 2019; 36 (1): e3237
- GKV-Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/home/verzeichnis/b528e01c-3390–45e3-a51c-00fb2d7456f6 (Zugriff am 08.08.2023)
- Bus SA, Zwaferink JB, Dahmen R, Busch-Westbroek T. State of the art design protocol for custom made footwear for people with diabetes and peripheral neuropathy. Diabetes/Metabolism Research and Reviews, 2019; 36 (1): e3237
- Baumgartner R, Stinus H. Die orthopädietechnische Versorgung des Fußes, Stuttgart: Georg Thieme, 103 Abb. 18.4
- GKV-Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/home/verzeichnis/b528e01c-3390–45e3-a51c-00fb2d7456f6 (Zugriff am 08.08.2023)
- GKV-Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/home/verzeichnis/b528e01c-3390–45e3-a51c-00fb2d7456f6 (Zugriff am 08.08.2023)
- Bus SA, Zwaferink JB, Dahmen R, Busch-Westbroek T. State of the art. Handlungsanweisung für Orthopädische Maßschuhe für Patienten mit Diabetes und peripherer Neuropathie. Orthopädieschuhtechnik, 2021; 04: 29–36
- Jahn M. Prüfverfahren und Materialparameter für Schuhe, Einlagen und Fußbettungen. Orthopädieschuhtechnik, 2009; 11: 32–38
- Bus SA, Zwaferink JB, Dahmen R, Busch-Westbroek T. State of the art. Handlungsanweisung für Orthopädische Maßschuhe für Patienten mit Diabetes und peripherer Neuropathie. Orthopädieschuhtechnik, 2021; 04: 29–36
- GKV-Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/home/verzeichnis/b528e01c-3390–45e3-a51c-00fb2d7456f6 (Zugriff am 08.08.2023)
- GKV-Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/home/verzeichnis/b528e01c-3390–45e3-a51c-00fb2d7456f6 (Zugriff am 08.08.2023)
- GKV-Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/home/verzeichnis/b528e01c-3390–45e3-a51c-00fb2d7456f6 (Zugriff am 08.08.2023)
- DDG Arbeitsgemeinschaft Diabetischer Fuß. Leitlinien & Vorlagen. https://ag-fuss-ddg.de/die-ddg/arbeitsgemeinschaften/diabetischer-fuss/leitlinien (Zugriff am 08.08.2023)
- GKV-Hilfsmittelverzeichnis. https://hilfsmittel.gkv-spitzenverband.de/home/verzeichnis/b528e01c-3390–45e3-a51c-00fb2d7456f6 (Zugriff am 08.08.2023)
- Bus SA, Zwaferink JB, Dahmen R, Busch-Westbroek T. State of the art design protocol for custom made footwear for people with diabetes and peripheral neuropathy. Diabetes/Metabolism Research and Reviews, 2019; 36 (1): e3237
- Druckverteilungsmessung in der Diabetesversorgung. Empfehlungen des Beratungsausschusses der DGOOC für das Orthopädieschuhtechnikhandwerk und der Expertengruppe DVM zur praktischen Umsetzung der elektronischen Druckverteilungsmessung bei der orthopädieschuhtechnischen Versorgung von Patienten mit diabetischem Fußsyndrom nach der PG 31. Orthopädieschuhtechnik, 2021; 04: 24–27
- Arbeitsgemeinschaft Diabetologie & Endokrinologie Rheinland-Pfalz e. V. Protokoll orthopädietechnische Versorgung bei Diabetes. https://www.ade-rlp.de/assets/files/ag-fuss/formulare/Vorlage-OSM-Protokoll%20orthop.techn.Versorgung.pdf (Zugriff am 08.08.2023)
- Bus SA et al. Effect of Custom-Made Footwear on Foot Ulcer Recurrence in Diabetes. Diabetes Care, 2013; 36: 4109–4116
- Kerkhoff A et al. Definition eines Versorgungstandards in der orthopädischen Einlagenversorgung. Orthopädie Technik, 2022; 73 (11): 53–60