Den gewonnenen Erfahrungen werden statistische Werte gegenübergestellt. Ein Einblick in die ICF (Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit) zeigt das Zusammenspiel zwischen Diagnose, Funktionsstörung und Indikation auf. Um die richtige Auswahl des Hilfsmittels zu treffen, wird mit Hilfe der ICF die aktuelle Funktionsfähigkeit bzw. Beeinträchtigung beschrieben und klassifiziert. Dabei wird die spezifische Situation des Patienten in der Weise berücksichtigt, wie sie auftritt. Dies kann z. B. den Arbeitsplatz, das häusliche Umfeld oder den Freizeitbereich betreffen.
Einleitung
Ein Teil- oder Totalausfall der aktiven Kniestreckung lässt sich mit dem standphasensichernden SPL-2-Orthesen-Kniegelenk versorgen und ermöglicht dem Patienten einen Gang, der einem natürlichen Gangbild näherkommt als der Gang mit einem dauerhaft gesperrten Orthesen-Kniegelenk.
Der Einsatz eines SPL-2-Orthesen-Kniegelenks erfolgt u. a. bei
- Apoplexie,
- Multipler Sklerose,
- Myopathie,
- Paralyse,
- peripherer Parese sowie
- Poliomyelitis.
Bei einer Beugekontraktur > 5 Grad, einem Patientengewicht > 100 kg oder einer Knie-Varus-/-Valgus-Fehlstellung muss eine bilaterale Orthesenkonstruktion gewählt werden. Bei einer Beugekontraktur > 10 Grad, einer Hüftkontraktur, einer Spastik oder für den Einsatz als Entlastungsorthese ist das Orthesen-Kniegelenk kontraindiziert.
Das Gelenk bietet während der Standphase eine Verriegelung und während der Schwungphase die freie Flexion und Extension des Kniegelenks. Somit können Defizite bei der aktiven Kniestreckung und Stabilisierung in der Standphase ausgeglichen werden, sodass der Patient die fehlende Kniestrecker-Funktion kompensieren kann. Hierbei wird beispielsweise der unphysiologische, zirkumduktive und asymmetrische Gang sowie ein Anheben des Beckens verhindert – anders als beim Einsatz eines dauerhaft gesperrten Orthesen-Kniegelenks.
Der Hersteller bietet Patientenfittings mit SPL-2-Testorthesen an, die von den Neuro-Orthetik-Produktspezialisten vor Ort (Sanitätshaus, therapeutische Einrichtung, Klinik etc.) durchgeführt werden. Ziel des Fittings ist es, eine fachlich fundierte Einschätzung darüber abzugeben, inwieweit der jeweilige Patient geeignet ist, die Funktion des Kniegelenks umzusetzen.
Die Versorgung mit dem SPL-2-Orthesen-Kniegelenk sollte für den Patienten folgende Verbesserungen erbringen:
- höhere Gangsicherheit,
- geringerer Energieeinsatz 1,
- Verhinderung der Zirkumduktion gegenüber voll gesperrten Gelenksystemen,
- Verhinderung der vermehrten Hüftanhebung gegenüber voll gesperrten Gelenksystemen.
Methode
In die Auswertung gelangten die Daten von 305 Patientenfittings. Davon erhielten 245 Patienten die Empfehlung einer Versorgung mit dem SPL-2-Orthesen-Kniegelenk. Dies entspricht einer positiven Empfehlungsquote von rund 80 %.
Bei den verbleibenden 20 % konnte keine Versorgungsempfehlung gegeben werden, da die jeweiligen Patienten zum Zeitpunkt des Fittings nicht in der Lage waren, das SPL-2-Orthesen-Kniegelenk zu nutzen. Hierfür gab es folgende Gründe:
- bestehende Kniebeugekontraktur > 10 Grad;
- bestehende Hüftkontraktur;
- fehlende kognitive Fähigkeiten;
- der Einsatz eines standphasensichernden Orthesen-Kniegelenks stellt eine Überversorgung dar.
Für eine vorhergehende Prognose werden Vorinformationen wie Diagnose, Muskelstatus, Bewegungsumfang, Krankheitsverlauf, Vorversorgung, persönliches Umfeld etc. erfragt. Die Angaben sind häufig unvollständig, sodass nur in den Fällen, bei denen eine klare Information über eine Kontraindikation wie z. B. Spastik oder Beugekontraktur > 10 Grad vorliegt, auf die Durchführung des Tests verzichtet wird. In vielen Fällen kann eine Beurteilung erst vor Ort mit dem Patienten und dem Versorgungsteam erfolgen.
Die Auswertung der 245 Patientenfittings mit Versorgungsempfehlung des SPL-2-Orthesen-Kniegelenks ergab einen umfassenden Überblick über die Bandbreite der möglichen Indikationen und die damit verbundenen Besonderheiten. Die persönliche Situation des Patienten wurde nach ICF-Richtlinien berücksichtigt.
Die statistische Auswertung erfolgte nach folgenden Parametern (Tab. 1):
- Geschlecht
- Alter
- Indikation
Eine statistische Mittelung des Muskelstatus wurde nicht vorgenommen, da es immer auf das individuelle Zusammenspiel von Muskelstatus und Gelenkbeweglichkeit bzw. Fehlstellung ankommt. Mehr als ein Drittel aller Fittings wurde mit Patienten mit Poliomyelitis durchgeführt. Die verbleibenden knapp zwei Drittel teilen sich 26 weitere Indikationen in unterschiedlicher Gewichtung.
Funktion des Orthesen-Kniegelenks
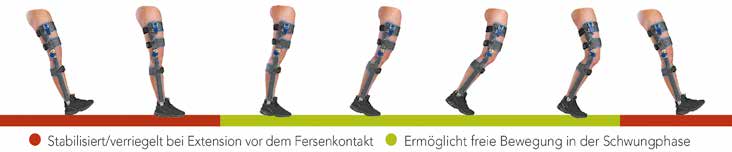
Das SPL-2-Orthesen-Kniegelenk ist ein standphasensicherndes Orthesen-Kniegelenk, das bei einem Ausfall der aktiven Kniestreckung zum Einsatz kommt. Die Ver- und Entriegelung des Orthesen-Kniegelenks beruht auf der Erkennung der Winkeländerungen des Knies im Vergleich zur Körperschwerpunktlinie. Während der Schwungphase wird eine Pendelbewegung des Unterschenkels erzeugt. Diese Pendelbewegung resultiert in einer Extension genau vor dem Fersenauftritt. Die Extension verriegelt das Orthesen-Kniegelenk, weil eine Sperrklinke in den Sperrnocken geklemmt wird. Das Orthesen-Kniegelenk ist jetzt vollständig verriegelt und verhindert die Flexion des Kniegelenks unter Einwirkung des Flexionsmoments, das unmittelbar nach Fersenauftritt auf das Kniegelenk wirkt. Die Verriegelung findet im lateralen SPL-Gelenk statt. Das mediale SPC-Gelenk (SPC = Swing Phase Control) ermöglicht die Steuerung der Schwungphase und bremst eine übermäßige Flexion des Kniegelenks ab. Durch das Fehlen der exzentrischen Kontrolle des Quadrizeps kann eine zu große Knieflexion bei hoher Schwunggeschwindigkeit des Beines entstehen. Diese Flexion führt zu einer zu großen Zeitspanne bis zur nächsten Extension. Bei korrekter Einstellung des SPC-Gelenks kann dieses Problem durch eine geringere Zeitspanne bis zur vollen Extension vermieden werden.
Das SPC-Gelenk wurde ausschließlich zur Montage an der medialen Seite entwickelt. Nach der mittleren Standphase entsteht ein Extensionsmoment am Kniegelenk, welches dafür sorgt, dass die Sperrklinke aus der Verriegelung fällt. Das Gelenk ist jetzt entriegelt, und das Kniegelenk ist am Ende der Standphase wieder frei beweglich 2. Dies ermöglicht dem Patienten ein freies Durchschwingen des Beines ohne Zirkumduktion in der Schwungphase und Sicherheit während der Standphase (Abb. 1).
Es stehen 4 Funktionsmodi zur Auswahl:
- Swing-Phase-Lock-Modus (automatische Ver- und Entriegelung des Gelenks)
- einmalige Entriegelung
- permanente Verriegelung
- permanente Entriegelung
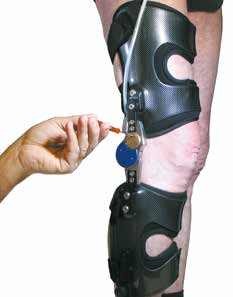
Die Funktionsmodi werden über den Satelliten geschaltet, der an der Orthese montiert oder am Gürtel befestigt werden kann (Abb. 2). Ziel der Versorgung ist es, dass der Patient die Orthese im 1. Modus (automatische Ver- und Entriegelung) nutzt. Zum Hinsetzen mit flektiertem Knie muss der Patient den 2. Modus (einmalige Entriegelung) aktivieren. Wenn der Patient vom Sitzen zurück in den Stand kommt, aktiviert sich selbstständig der 1. Modus. In Situationen, in denen sich der Patient unsicher fühlt (z. B. in der Straßenbahn, auf unsicherem Untergrund oder feuchtem Boden) steht der 3. Modus (permanente Verriegelung) zur Verfügung. Ist der Patient in der Lage, am Beintrainer zu trainieren oder sogar Fahrrad zu fahren, so ist der 4. Modus (permanente Entriegelung) zu benutzen. Die Erlaubnis für das Fahrradfahren sollte in jedem Fall von einem Arzt erteilt werden. Während der Therapie- bzw. Eingewöhnungsphase ist häufig zu beobachten, dass Patienten anfangs im gesperrten Modus beginnen, sich die Swing-Phase-Lock-Funktion erarbeiten und diese von Tag zu Tag mehr nutzen können.
Das Patientenfitting
Bei einem Patientenfitting wird eine Patientenanalyse erhoben und mit Hilfe einer einstellbaren Testorthese die Möglichkeit des Einsatzes eines SPL-2-Orthesen-Kniegelenks am jeweiligen Patienten überprüft (Abb. 3). Das Fitting findet in der Regel vor der ärztlichen Verordnung statt. Die Daten und Videodokumentationen können auf Wunsch des Versorgers bzw. des Patienten an den Kostenträger weitergeleitet werden. Die Fittings werden statistisch erfasst und jährlich ausgewertet. Für diese Auswertung wurden 245 durchgeführte Patientenfittings statistisch erfasst.
Die Testorthese
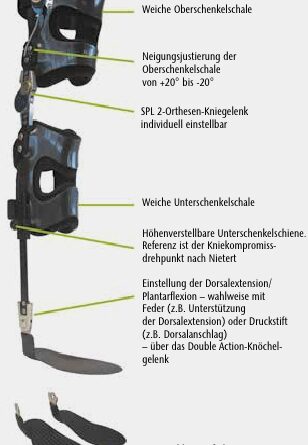
Die SPL-2-Testorthese ist eine speziell hergestellte Orthese, die es dem Produktspezialisten ermöglicht, auf alle Patientenanforderungen beim Fitting zu reagieren. Um auf die unterschiedlichen Beinumfänge einzugehen, verfügt die Testorthese über weiche, flexible Oberschenkel- und Unterschenkelschalen. Die Oberschenkelschale lässt sich bei veränderter Hüftstellung von + 20° bis − 20° in Extension /Flexion stufenlos justieren. Die Unterschenkelschiene ist in 10-mm-Stufen höhenverstellbar, damit das SPL-Gelenk im Sinne des Kompromissdrehpunktes nach Nietert positioniert werden kann. Das Double-Action-Knöchelgelenk verfügt dorsal über Federn, um die Dorsalextension zu unterstützen, und ventral über Bolzen, die zur Einstellung des Dorsalanschlages im Sprunggelenk eingesetzt werden können. Federn und Bolzen können ggf. ausgetauscht werden. Es stehen verschiedene Größen der Fußplatten zur Verfügung.
Die Testorthese bietet diverse Einstellmöglichkeiten (Abb. 4). Die SPL-2-Testorthese ist nicht für den dauerhaften Einsatz geeignet und wird nur in einer kontrollierten Umgebung eingesetzt.
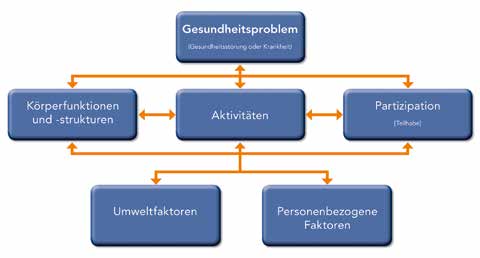
Anwendung der ICF
Um während des Patientenfittings mit der Testorthese die spezifischen Bedürfnisse des Patienten zu erfassen, wurde das bio-psycho-soziale Modell des ICF angewendet, welches die Wechselwirkung zwischen den Kontextfaktoren des ICF aufzeigt (Abb. 5). Die ICF ist eine von der Weltgesundheitsorganisation (WHO) erstellte und herausgegebene Klassifikation zur Beschreibung des funktionalen Gesundheitszustandes, der Behinderung, der sozialen Beeinträchtigung sowie der relevanten Umweltfaktoren von Menschen 3.
Unterschiedlichste Diagnosen können funktionell zu ähnlichen Erscheinungsbildern führen. Bei den hier vorliegenden Daten aus den Patientenfittings wurden 27 unterschiedliche Diagnosen dokumentiert, die alle unter dem Funktionsdefizit „Muskelkraft“ (in diesen Fällen „Ausfall der aktiven Kniestreckung“) einzuordnen waren.
Die Erfassung und Definition des Funktionsverlustes nach der ICF steht in Ergänzung zur ICD-10 und bietet deutlich mehr Informationen als die durch den Arzt gesicherte Diagnose. Beispielsweise gibt die Diagnose „Poliomyelitis“ keinen Hinweis auf die tatsächliche Lähmungserscheinung und die daraus resultierende funktionelle Einschränkung.
Erst durch die zusätzlich gewonnenen Informationen der ICF wie z. B.
- Körperfunktion und ‑strukturen: Stützbewegung der Arme oder Beine (b7603), Struktur der Oberschenkelmuskulatur (s75002),
- Aktivität: Gehen auf verschiedenen Oberflächen (d4502),
- Partizipation: Freizeit- und Erholungsaktivitäten (d920),
- Umweltfaktoren: Hilfsprodukte zur persönlichen Mobilität (e1201),
- personenbezogene Faktoren: Alter, Geschlecht, sozialer Hintergrund etc.
ist es möglich, ein überprüfbares Versorgungsziel und die Konstruktionsmerkmale der Orthese zu definieren wie z. B.:
- Beinlängenausgleich ist erforderlich;
- verstärkte Bauweise wegen vorliegender Adipositas;
- justierbarer Dorsalanschlag ist erforderlich.
Statistische Auswertung
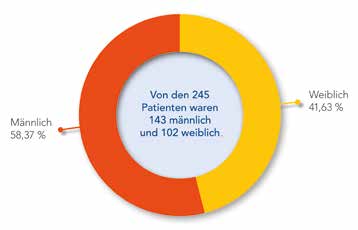
Die Analyse im Rahmen der Patientenfittings gab Aufschluss darüber, welche Schwerpunkte sich bei den Patientengruppen herauskristallisieren. So sind 143 männliche und 102 weibliche Patienten getestet worden (Abb. 6a).
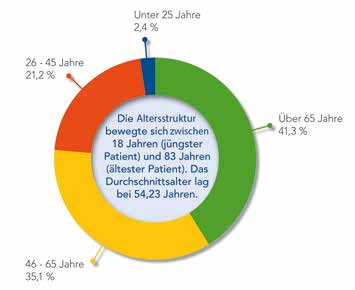
Die Altersstruktur bewegte sich zwischen 18 Jahren (jüngster Patient) und 83 Jahren (ältester Patient). Das Durchschnittalter lag bei 54,23 Jahren. 56,3 % der Patienten lagen im Alter zwischen 26 und 65
Jahren (Abb. 6b). Hierbei ist zu berücksichtigen, dass diese Altersgruppe (26 bis 65 Jahre) die Hauptgruppe der berufstätigen Personen darstellt. Für diesen Personenkreis spielt die Wiedereingliederung in den Arbeitsmarkt bzw. der Erhalt des Arbeitsplatzes eine besonders große Rolle.
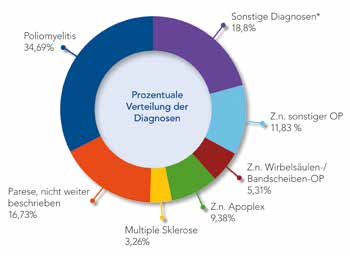
Es wurden 27 Diagnosen beschrieben. Die größte Gruppe war mit 34,69 % die der Patienten mit (Post-) Poliomyelitis (Abb. 6c). Hier wird nochmals deutlich, wie unterschiedlich die Diagnosen beim beschriebenen Funktionsverlust „Ausfall der aktiven Kniestreckung“ sind.
Physische Mindestvoraussetzungen
Am Ende der Standphase muss der Benutzer sein Knie flektieren können. Dies kann er durch den Einsatz der Hüftflexoren oder durch Kippen des Beckens erreichen. Am Anfang der Schwungphase muss der Oberschenkel schnell nach vorn bewegt werden können, um so eine Knieflexion zu ermöglichen (= Massenträgheitsgesetz). Die Pendelbewegung des Unterschenkels sorgt dann bei Schwungende für die Extension. Beim Fersenkontakt muss sich der Fuß des mit dem SPL-2-Orthesen-Kniegelenk versorgten Beins vor dem anderen Fuß (oder dessen Senkrechten) befinden. Deshalb müssen Kraft und Geschwindigkeit bei der Vorwärtsbewegung ausreichen, um dieses Ergebnis zu erreichen. Aus diesem Grund muss der Patient über genügend Kraft in den Hüftflektoren oder in der Bauchmuskulatur verfügen. Nach der mittleren Standphase muss er in der Lage sein, ein Extensionsmoment am Kniegelenk zu erzeugen. Die Kombination von Hüftextension und Vorfußkontakt sorgt für dieses Extensionsmoment. Zur Ausführung braucht der Patient entweder ausreichend Kraft in den Hüftextensoren oder in den Plantarflektoren. Auch durch die Verwendung eines Dorsalextensionsanschlags im Knöchelgelenk ist ein Erreichen des Extensionsmoments möglich 4.
Die Funktionen „OSG-Flexion“, „Kniegelenk-Extension“ und „Hüftgelenk-Extension“ werden hierzu gemäß dem Muskelfunktionstest nach V. Janda 5 beurteilt und erfasst (Tab. 2). Der Muskelfunktionstest nach V. Janda ist eine Untersuchungsmethode, die über die Kraft einzelner Muskeln bzw. Muskelgruppen, die eine funktionelle Einheit bilden, und über das Ausmaß von Läsionen peripherer motorischer Nerven Auskunft gibt. Die Methode ist zugleich Hilfsmittel gleich Hilfsmittel zur Bestimmung der Leistungsfähigkeit eines getesteten Körperteils. Darüber hinaus steht sie in Beziehung zum ersten Beurteilungsmerkmal der Körperstrukturen „Allgemeines Beurteilungsmerkmal mit negativer Skala, um Ausmaß oder Größe einer Funktionsstörung anzugeben“, wie es in der ICF beschrieben ist, z. B. Kapitel 7, b730 Funktionen der Muskelkraft 6.
Fallbeispiel 1
Anwesend beim Patientenfitting waren die Patientin, 2 Techniker des Sanitätshauses sowie 1 Produktspezialist.
Die 49-jährige Patientin erlitt im Alter von 10 Jahren beidseitig neurologisch bedingte Lähmungserscheinungen der unteren Extremität (Tab. 3). Die Ursache der Erkrankung konnte nicht geklärt werden. Der Muskelstatus im oberen Sprunggelenk (Flexion) und im Kniegelenk (Extension) lag bei 2, die Hüftextension bei 1. Die Patientin erhält regelmäßig Physio- und Hippotherapie.
Vor der Testversorgung war die Patientin beidseits mit der Blue-Rocker-Orthese versorgt. Das Gangbild mit den Blue-Rocker-Orthesen hat sich laut Patientin in den letzten 12 Monaten extrem verschlechtert. Zum Zeitpunkt des Patientenfittings stellte sich das Gangbild beidseitig innenrotiert mit Genu recurvatum dar, der Oberkörper war im Winkel von 25° nach vorne gebeugt, die Patientin ging mit dem Rollator. Ein freies Gehen war nicht möglich. Um die Gehsituation zu verbessern, wurde ein Paar Ganzbeinorthesen mit standphasengesteuertem Kniegelenk verordnet.
Das Fitting wurde in 3 Schritten durchgeführt:
1. Test mit SPL-2-Testorthesen, beidseitig
- Die Patientin war sofort in der Lage, die Standphasensicherung zu nutzen und die Entriegelung zu aktivieren.
- Während der Standphase verriegelte das SPL 2, sodass das Kniegelenk in Neutralstellung stand und nicht mehr in eine Recurvatum-Stellung ausweichen konnte.
- Die Patientin konnte 10 bis 15 Schritte am Rollator gehen.
Es wurde die Empfehlung ausgesprochen, eine Probe-Orthese nach Gipsmodell aus PP mit SPL-2-Testgelenken zu bauen, um einen Fortschrittsverlauf feststellen zu können. Da hier eine beidseitige Versorgung mit Kniegelenksfehlstellung vorliegt, wurde eine bilaterale Bauweise mit Walkleder-Sandale empfohlen.
2. Test mit SPL-2-Probe-Orthese (2 Monate später)
- Patientin konnte die Ganglänge von ca. 8 Metern dreimal auf und ab gehen.
- Die außenrotierte Fußstellung war deutlich kompensiert.
- Der Oberkörper war um ca. 15° vorgeneigt.
3. Definitive Versorgung mit SPL-2-Orthese (4 Monate später)
- Patientin konnte den Gang mehrmals auf und ab gehen.
- Für den Richtungswechsel um 180° benötigte die Patientin 4 kleine Schritte um das Standbein herum.
- Die Oberkörpervorneigung betrug 5°.
Die Patientin ist seit einem Jahr beidseits mit der SPL-2-Orthese versorgt und nutzt diese ganztags.
Fallbeispiel 2
Anwesend: 2 Physiotherapeuten, Produktspezialist. Der Patiententest fand in der Physiotherapiepraxis einer Rehaklinik statt.
Der Patient (Tab. 4) befand sich zum Zeitpunkt des Patientenfittings stationär zur Rehabilitation für 4 Wochen in einer Rehaklinik. Bei der Vorstellung konnte er an Unterarmgehstützen gehen. Der Oberkörper war deutlich in Vorneigung, ein Großteil des Körpergewichts wurde auf die Unterarmgehstützen verlagert. Das Gangbild war unsicher, die Instabilität wurde durch eine Knieüberstreckung des Standbeines kompensiert. Beide Beine waren betroffen. Das Fitting wurde mit den SPL-2-Testorthesen beidseits durchgeführt. Nach 10-minütiger Übungsphase am Barren konnte der Patient die Ver- und Entriegelung nutzen. Das Gangbild war nun wesentlich stabiler und sicherer. Ein starkes Abstützen auf den Unterarmgehstützen war nicht mehr erforderlich. Der Schulterbereich wurde dadurch deutlich entlastet, und der Oberkörper war annähernd aufrecht.
Es wurde eine beidseitige Definitivversorgung mit dem SPL-2-Orthesen-Kniegelenk eingeleitet, die der Patient im April 2015 erhalten hat. Der Patient befindet sich zur Zeit der Abfassung dieses Artikels weitere 3 Wochen in der Reha. Ein Rehabilitationsziel ist es, dass der Patient größere Strecken ohne Gehhilfen bewältigen kann. Dem Therapieverlauf entsprechend ist ggf. eine Nachjustierung der Funktionseinheit durch den betreuenden Techniker erforderlich.
Fallbeispiel 3
Anwesend: Arzt, Techniker, Produktspezialist. Die Patientin erlitt vor 35 Jahren ein SHT mit Koma. Daraus resultiert eine linksseitige Hemiparese und als Spätfolge eine schwere Kniearthrose rechts (Tab. 5). Trotz des relativ guten Muskelstatus hatte die Patientin gelegentliche, unvorhersehbare Ausfälle in der Knie-Extensionsstabilität auf der linken Seite. Um diese zu kompensieren und einer Sturzgefahr entgegenzuwirken, wurde vom behandelnden Arzt ein Test mit dem SPL-2-Orthesen-Kniegelenk angeordnet. Die Patientin war beim Patientenfitting jedoch nicht in der Lage, das Gelenk zu kontrollieren. Trotz vorgenommener technischer Maßnahmen wie früherer Dorsalanschlag oder Ballenrolle gelang es der Patientin nicht, das Gelenk zu entriegeln. Sie lehnte auch grundsätzlich eine Ganzbeinorthese aus kosmetischen Gründen ab. Vom anwesenden Arzt wurde daraufhin eine Rahmen-Knieorthese zur Entlastung und Stabilisierung verordnet.
Diskussion
Fragt man Patienten, die einen Multifunktionsverlust erlitten haben, was die größte Einschränkung für sie sei, wird häufig sofort das eingeschränkte Gehen genannt. Gehen bedeutet Aktivität, Teilnahme und Unabhängigkeit. Die wiederhergestellte Gehfähigkeit stellt für den Patienten ein Leben auf Augenhöhe gegenüber seinen Mitmenschen dar.
Im Laufe der Therapiezeit, häufig schon während des Patientenfittings, gelingt es den meisten Patienten, den Blick vom Boden (um die Funktion ihrer neuen Orthese zu prüfen) nach vorne auf ihr Ziel zu richten. Der Blick nach vorne lässt sich gut mit dem Autofahren vergleichen: Jeder Fahrer muss sehen, was vor ihm passiert; niemand kommt auf die Idee, die Autotür während der Fahrt zu öffnen, um sich davon zu überzeugen, dass sich die Räder wirklich drehen. Dieser Vergleich – humorvoll dargestellt – wird von den Patienten sofort verstanden und umgesetzt.
Die Aufklärung des Patienten darüber, welche Möglichkeiten für ihn in Betracht kommen, ist der erste Schritt einer effizienten und erfolgreichen Versorgung. Hier muss das Versorgungsteam gemeinsam die Ist-Situation des Patienten bewerten und das Therapieziel bestimmen.
Bei den vorliegenden Fällen kristallisiert sich heraus, dass die Kombination aus ICD und ICF zu sehr individuellen Versorgungsherausforderungen führt. Die Betrachtung unter dem ICF-Aspekt „Funktionsverlust der Muskelkraft“ und der Diagnose gibt Hinweise zum Versorgungsverlauf. Resultiert der Funktionsverlust beispielsweise aus einer Poliomyelitis, sind die möglichen Begleiterscheinungen wie Beinlängendifferenz, Genu recurvatum etc. zu beachten. Polio-Patienten, die über Jahrzehnte mit einem voll gesperrten Orthesen-Gelenk versorgt waren, werden einen deutlichen Mehraufwand an Gehschule benötigen, um ein neues Gangbild zu erlernen (von der Zirkumduktion zum Durchschwingen mit flektiertem Kniegelenk), als ein Apoplexie-Patient, der ein bereits bekanntes Gehmuster wiedererlernen muss.
Der Erfolg der Versorgung bzw. des Neu-/Wiedererlernens eines physiologischen Gangbildes hängt nicht zuletzt von der Bereitschaft und dem Verständnis des Patienten und der therapeutischen Unterstützung (Physiotherapie, Gehschule, psychologische Betreuung) ab.
Progressive oder in Schüben verlaufende Krankheitsbilder wie z. B. Multiple Sklerose unterliegen einer regelmäßigen Kontrolle, um auf Schwankungen des momentanen Gesundheitszustandes des Patienten einzugehen bzw. notwendige Anpassungen der Funktionseinstellung des SPL-2-Gelenks vorzunehmen.
Fazit
Im Rahmen der 245 erfolgreich durchgeführten Patientenfittings, d. h. Fittings mit der Versorgungsempfehlung eines SPL-2-Orthesen-Kniegelenks, lagen 27 unterschiedliche Diagnosen mit einhergehendem Funktionsverlust der Muskelkraft und daraus resultierendem Ausfall der aktiven Kniestreckung zugrunde.
Die aus diesen Patientenfittings hervorgehende hohe Empfehlungsquote von 80 % (245 von 305 Fittings) zeigt deutlich, wie erfolgreich unterschiedliche Patienten mit dem SPL-2-Orthesen-Kniegelenk versorgt werden können und bei welcher Vielzahl an vorliegenden neurologischen Diagnosen das Gelenk erfolgreich zum Einsatz kommen kann. Damit ist das Orthesen-Kniegelenk für viele Betroffene mit einem Ausfall der aktiven Kniestreckung das geeignete Hilfsmittel, um wieder aktiv am Leben teilzunehmen. Eine Betrachtung des Patienten und des Umfeldes nach den Kriterien der ICF unterstützt und erleichtert die Auswahl der erforderlichen Hilfsmittel und deren Konstruktion.
Der Autor:
Berthold Bolkart
OTM, Produktspezialist
Basko Healthcare
Gasstraße 16
D‑22761 Hamburg
berthold_bolkart@basko.com
Begutachteter Beitrag/reviewed paper
Bolkart B. Analyse von 305 Patienten-Testversorgungen mit einem standphasensichernden Orthesen-Kniegelenk. Orthopädie Technik, 2015; 66 (7): 30–36
| Patientenerhebung | |
|---|---|
| Geburtsdatum: | |
| Geschlecht: | |
| Gewicht: | |
| Größe: | |
| Betroffene Seite: | |
| Diagnose: | |
| Status OSG-Flexion: | |
| Status Knie-Extension: | |
| Status Hüft-Extension: |
| Bewertungsstufen | Beschreibung |
|---|---|
| Stufe: 5 | N (normal): Volle, normale Muskelkraft (100 % der Norm); normal kräftiger Muskel bedeutet nicht, dass der Muskel in allen Funktionen normal ist (z.B. Ermüdbarkeit). |
| Stufe: 4 | G (good): Circa 75 % der normalen Muskelkraft, d. h., mittelgroßer Widerstand kann in vollem Bewegungsausmaß überwunden werden. |
| Stufe: 3 | F (fair): Circa 50 % der normalen Muskelkraft, d. h., Bewegung kann gegen die Schwerkraft in vollem Bewegungsmaß ausgeführt werden. |
| Stufe: 2 | P (poor): Circa 25 % der normalen Muskelkraft, d. h., Ausführung der Bewegung in vollem Bewegungsausmaß möglich, jedoch nicht gegen die Schwerkraft. |
| Stufe: 1 | T (trace): Spur einer Anspannung; circa 10 % der normalen Muskelkraft. |
| Stufe: 0 | Z (zero): Beim Bewegungsversuch keine Muskelkontraktion möglich. |
| Patientenerhebung | |
|---|---|
| Geburtsdatum: | 1964 |
| Geschlecht: | weiblich |
| Gewicht: | 67 kg |
| Größe: | 168 cm |
| Betroffene Seite: | beidseitig |
| Diagnose: | Muskelschwäche unbekannter Herkunft seit 40 Jahren. |
| Status OSG-Flexion: | 2 |
| Status Knie-Extension: | 2 |
| Status Hüft-Extension: | 1 |
| Patientenerhebung | |
|---|---|
| Geburtsdatum: | 1950 |
| Geschlecht: | männlich |
| Gewicht: | 82 kg |
| Größe: | 182 cm |
| Betroffene Seite: | beidseitig |
| Diagnose: | Muskelschwäche aufgrund von Autoimmunerkrankung seit 2012 |
| Status OSG-Flexion: | 3 |
| Status Knie-Extension: | 2 |
| Status Hüft-Extension: | 2 |
| Patientenerhebung | |
|---|---|
| Geburtsdatum: | 1958 |
| Geschlecht: | weiblich |
| Gewicht: | 75 kg |
| Größe: | 170 cm |
| Betroffene Seite: | links |
| Diagnose: | Hemiplegie links, Arthrose rechts |
| Status OSG-Flexion: | 3–4 |
| Status Knie-Extension: | 3–4 |
| Status Hüft-Extension: | 3–4 |
- Vergleichende Prüfung konventioneller und additiv gefertigter Prothesenschäfte in Anlehnung an DIN EN ISO 10328:2016 — 10. März 2026
- Easypreg – ein Faserverbundwerkstoff zum Tiefziehen — 9. März 2026
- Konservative Versorgung einer adulten Skoliose mit einem modularen Bausatz – ein Versorgungsbeispiel — 6. März 2026
- Deckers J. Swing Phase Lock. Therapieplan für das Kniegelenk. Hamburg, Wien: Basko Healthcare, 2014. http://www.basko.com/pdf/8902835.pdf (Zugriff am 10.06.2014)
- Deckers J. Swing Phase Lock. Therapieplan für das Kniegelenk. Hamburg, Wien: Basko Healthcare, 2014. http://www.basko.com/pdf/8902835.pdf (Zugriff am 10.06.2014)
- World Health Organization. International Classification of Functioning, Disability and Health. ICF. Genf: World Health Organization, 2001
- Deckers J. Swing Phase Lock. Therapieplan für das Kniegelenk. Hamburg, Wien: Basko Healthcare, 2014. http://www.basko.com/pdf/8902835.pdf (Zugriff am 10.06.2014)
- Janda V. Manuelle Muskelfunktionsdiagnostik. 4. Auflage. München, Jena: Urban & Fischer, 2009
- World Health Organization. International Classification of Functioning, Disability and Health. ICF. Genf: World Health Organization, 2001