Das Sanitätshaus Ortho-Team mit Sitz in Zollikerberg bei Zürich sowie die Schulthess Klinik in Zürich arbeiten deswegen seit vielen Jahren Hand in Hand. Im Gespräch mit der OT-Redaktion erläutern Orthopädistin Karin Eberle und Dr. med. univ. Hannes Manner, Chefarzt der Abteilung Kinder- und Jugendorthopädie, wie die Zusammenarbeit abläuft und vor welche Herausforderungen sie die Behandlung stellt.
OT: Wie entstehen extreme Deformitäten?
Hannes Manner: Kindliche Deformitäten sind generell entweder angeboren oder traumatisch, also durch einen Unfall verursacht. Komplexerer Natur sind vor allem die angeborenen Deformitäten und hier besonders die Längsfehlbildungen der Beine. Das Spektrum umfasst meistens eine korrekturbedürftige Beinlängendifferenz und Fehlbildungen der Gelenke und Knochen, gepaart mit entsprechender Beteiligung der Weichteile. Therapeutisch wird je nach Ausprägung operativ oder konservativ vorgegangen, häufig benötigt die Therapie einen multidisziplinären Einsatz von Kinderorthopäden, Orthopädietechnikern und Physiotherapeuten.
OT: Wie häufig kommen solche Fehlbildungen bzw. ‑stellungen vor?
Manner: Es handelt sich um seltene Erkrankungen. Durch ihre Seltenheit besteht nicht überall das identische Know-how in deren Behandlung. Ein multidisziplinäres Team und viel Erfahrung sind erforderlich, um das bestmögliche Ergebnis erzielen zu können.
OT: Wann sollte mit der Behandlung begonnen werden?
Karin Eberle/Hannes Manner: Der Zeitpunkt des Therapiebeginns ist essenziell für die Entwicklung und Begleitung von Fehlbildungen. Es ist entscheidend, dass Auffälligkeiten und Pathologien rechtzeitig nach der Geburt von Orthopäden erkannt und eingeschätzt werden. Diese Evaluierungen und Anamnesen sind ausgesprochen anspruchsvoll, da die knöchernen Strukturen von Säuglingen auf dem Röntgenbild vorerst nur als Schatten ersichtlich sind oder nur erahnt werden können. Die beschriebenen Schatten sind die knorpelartigen Fundamente der späteren Knochenstrukturen. Des Weiteren sind die extrem kleinen Gliedmaßen für die Fachspezialisten ausgesprochen schwierig zu beurteilen und zu diagnostizieren.
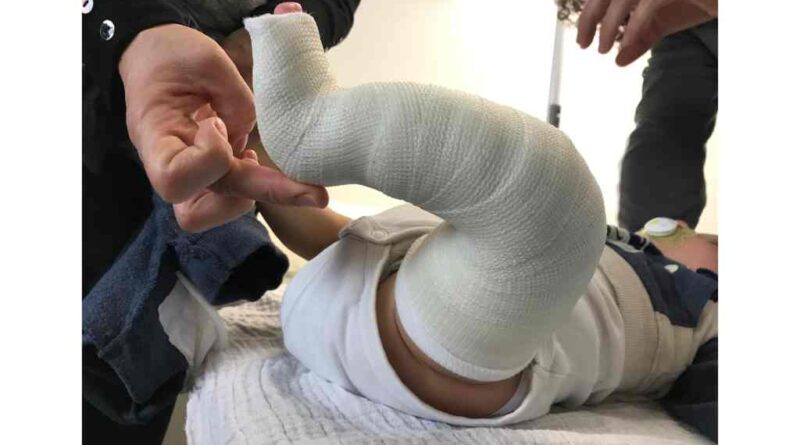
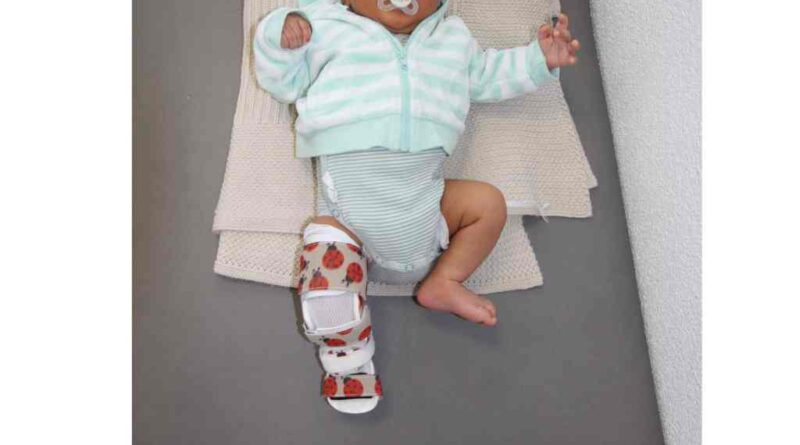
Bei vorliegenden Fußfehlstellungen startet der Orthopäde bereits in den ersten Lebenstagen des Kindes mit einer Redressionsgipstherapie (Abb. 1), um die noch sehr weichen und geschmeidigen Extremitäten schrittweise, sanft manipulierend zu korrigieren. Die Redressionsgipswechsel erfolgen meistens alle fünf bis sieben Tage.
Wir folgen damit der Klumpfußbehandlung nach Ponseti. Auch Deformitäten und Fehlbildungen anderer Natur, also nicht nur Klumpfüße, werden ebenfalls schrittweise manipuliert, korrigiert und verändert.
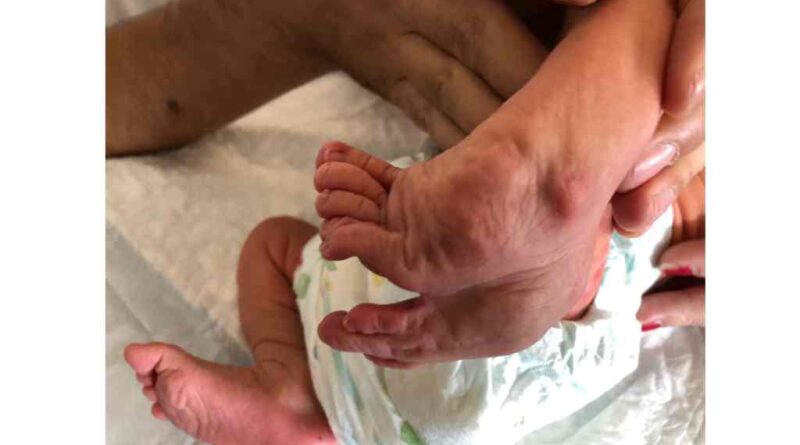
Das Ziel dieser Behandlung ist die Vorbereitung und Vorbehandlung der Strukturen. Die Einleitung einer ersten Orthesen-Versorgung erfolgt meist erst nach dem ersten Lebensmonat. Maßerhebung sowie Anprobe erfolgen bei den Gipswechseln in der Klinik. Zwischen den Gipswechseln sollten keine längeren Pausen auftreten, um ein Rezidiv möglichst zu vermeiden. Sinnvollerweise empfiehlt sich eine größenanpassbare Orthesenkonstruktion aufgrund des schnellen Wachstums im Säuglingsalter (Abb. 2). Die langjährige Erfahrung zeigt, dass es, je besser die Strukturen von Fehlbildungen in den ersten Wochen bis Lebensjahren korrigiert und vorbereitet werden, desto einfacher und deutlich weniger invasiv die folgenden operativen Eingriffe sind.
OT: Extreme Deformitäten – das bedeutet bestimmt auch eine extreme Behandlung. Gibt es für solche Versorgungen Standards oder müssen Sie experimentierfreudig sein?
Eberle: Es ist Kreativität gefragt, Hilfsmittel für Deformitäten und Fehlbildungen herzustellen, da diese meistens unterschiedlicher Art sind. Fundamental ist, mit dem Orthopäden vor Therapiebeginn Ziele festzulegen. Welche Korrekturschritte sind mittels Orthesen nötig? Wo müssen die Prioritäten gesetzt werden? Welche Strukturkorrekturen müssen wie und wann angegangen werden? Welche Faktoren dürfen vielleicht zu gegebenem Zeitpunkt sogar vernachlässigt werden, um zeitgleich ein besseres Korrekturresultat an anderen Strukturen zu erzielen? Es ist wichtig, diese Prioritäten zu setzen und das Ziel zu fokussieren. Für dieses schrittweise Herangehen an die Korrektur ist die Aufklärung der Eltern ungemein wichtig, denn diese müssen den Plan und das Behandlungskonzept der Fachleute verstehen, um es dementsprechend akzeptieren und unterstützen zu können. Die interdisziplinäre Zusammenarbeit ist unabdingbar.
Fachübergreifendes Konzept
OT: Ist immer eine Operation notwendig oder kann auch eine konservative Therapie zu guten Ergebnissen führen?
Eberle: Heute können Patienten dank fortschrittlicher Operationstechniken ohne Hilfsmittel oder mit minimalinvasiven Orthesen ihren Alltag bestreiten. Was wiederum einen Gewinn an Lebensqualität für den Einzelnen darstellt. Unser fachübergreifendes Behandlungskonzept legt sehr viel Wert auf die Aufklärung der Patienten und Familien. Es versteht sich von selbst, dass bei Säuglingen und Kleinkindern die Eltern die entscheidende Rolle übernehmen. Sobald die Kinder zu verstehen beginnen, werden sie in den Aufklärungsprozess eingebunden.
Vor Jahrzehnten wurden Patienten zum Beispiel durch Umkehrplastiken operiert und in unseren Orthopädiewerkstätten dann mit Orthoprothesen versorgt. Altbewährte Versorgungmöglichkeiten und Behandlungswege sind auch heute noch gefragt. Alt bedeutet aber sicher nicht schlecht. Die Aufklärung und Offenlegung der verschiedenen Behandlungskonzepte und Methoden sind für das Patientenumfeld folglich unglaublich wichtig. Ob die konservative oder operative Behandlung verfolgt wird, obliegt der Entscheidung der Betroffenen.
Bei gewissen Deformitäten empfiehlt sich der operative Weg, um eine bessere orthetische oder orthoprothetische Versorgung zu ermöglichen.
OT: Welche Hilfsmittel kommen für die Therapie infrage?
Eberle: In der Regel sprechen wir von Orthesen, Orthoprothesen bis hin zu Prothesen. In der Orthopädie-Technik gibt es kaum Grenzen, was die individuelle Planung und Umsetzung eines Hilfsmittels betrifft.
Erst konservativ, dann operativ
OT: Das Ortho-Team und die Schulthess Klink arbeiten seit vielen Jahren zusammen. Warum ist die interdisziplinäre Zusammenarbeit so entscheidend?
Eberle/Manner: Früher oder später sind operative Eingriffe bei schweren Pathologien meist sehr sinnvoll und auch erfolgsversprechend. Jeder Eingriff ist jedoch invasiv und hinterlässt Narben. Der Körper sollte darauf gut vorbereitet sein. Diese Voraussetzungen können geschaffen werden durch die gezielte Vorbereitung der vorliegenden Körperstrukturen. Dies geschieht wiederum durch entsprechende orthetische Versorgungen in den ersten Lebenswochen. Wir streben an, so lange wie es sinnvoll ist, den konservativen Weg zu gehen, den Körper wachsen und sich entwickeln zu lassen, den Patienten und dessen Familie physisch wie auch psychisch vorzubereiten, bis dann der richtige Zeitpunkt für eine Operation gegeben ist.
OT: Können Sie die Bedeutung der Zusammenarbeit an einem konkreten Fallbeispiel erläutern?
Eberle/Manner: Wir haben einen Patienten mit folgender Diagnose behandelt: Angeborene Längsfehlbildung der rechten unteren Extremität mit Oberschenkelverkürzung rechts und deutlichem Kniegelenkvalgus sowie fehlendem Wadenbein mit extremer Antekurvation und Valgusfehlstellung im mittigen Unterschenkel und sekundärem, sehr ausgeprägtem Rückfußvalgus.
Schrittweise Korrektur
OT: Welche besonderen Herausforderungen stellte dieser Fall an Sie?
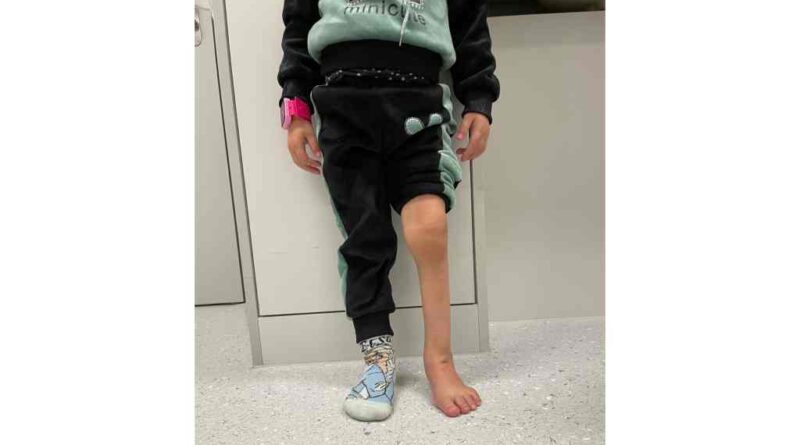
Eberle: Aufgrund des fehlenden Wadenbeines lateralisiert der Fuß komplett (Abb. 5). Das wichtigste Ziel ist es, den Fuß unter den Unterschenkel zu stellen, dies geschieht über eine starke Talusrepositonierung, damit das Sprung- und Fersenbein unter dem Schienbein platziert wird. Auch werden für die Aufrichtung eine Calcaneusvarisierung von circa 30 bis 40 Grad sowie eine Sustentaculum tali Unterstützung am Gipsmodell modelliert. Diese Korrektur verursacht aufgrund der Trizepsmuskelverkürzung wiederum eine Plantar-Flexion von circa 25 Grad. Diese Fußeinstellung erlaubt so eine schmerzfreie Vollbelastung, ohne jegliche Achsabweichung. Dank der schrittweisen Korrektur seit dem Säuglingsalter wurden die Strukturen optimal vorbereitet. Die Anatomie der Knochen und Strukturen ist belastbar und stark. Die sichtbare Fehlhaltung unter Belastung ist zudem unbelastet einfach zu palpieren und zu korrigieren.
Extreme Fehlstellungen fordern extreme Korrekturen. Werden Achsenfehlstellungen nur ein bisschen korrigiert, verlaufen die Belastungslinien falsch und Druckstellen entstehen. Median gelegte Achsen verteilen den Belastungsdruck regelmäßig auf medial, lateral und eben median.
Genereller Anspruch und Herausforderung an das Alignement in der unteren Extremität bei Kleinkindern sind: Kinder stehen und gehen zu Gehbeginn unsicher, folglich breitbeinig und in einer Knieflexion. Dies ist beim Orthesen-Aufbau unbedingt zu berücksichtigen. Die spätere extreme Aktivität und Lebensfreude des Knaben stellten wiederum hohe Ansprüche an die Konstruktion und die Materialien. Ein größerer Verschleiß ist wahrscheinlich.
OT: Zu welchen Ergebnissen hat die Behandlung geführt?
Eberle/Manner: Der Junge war mit seinen vorbehandelten Strukturen perfekt für den ersten rekonstruierenden Eingriff vorbereitet, sodass die erste Beinverlängerungsoperation, die mit weichteiligen und knöchernen Eingriffen kombiniert war, unter den bestmöglichen Voraussetzungen durchgeführt werden konnte.
Orthesen, Maßschuhe und Gehhilfe
OT: Welche Hilfsmittel kamen zum Einsatz?
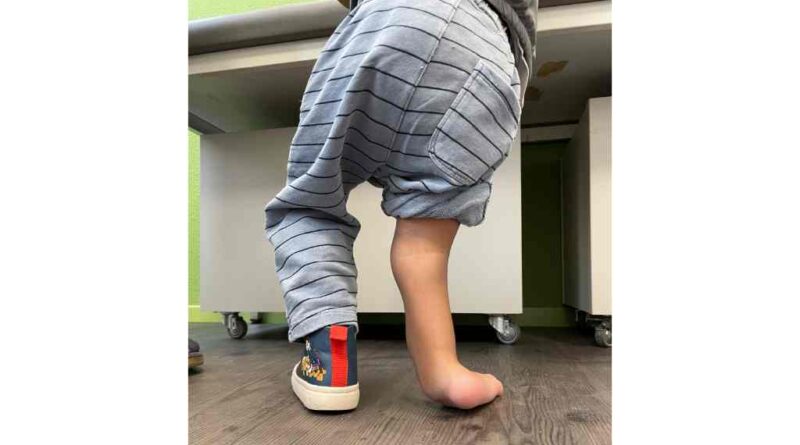
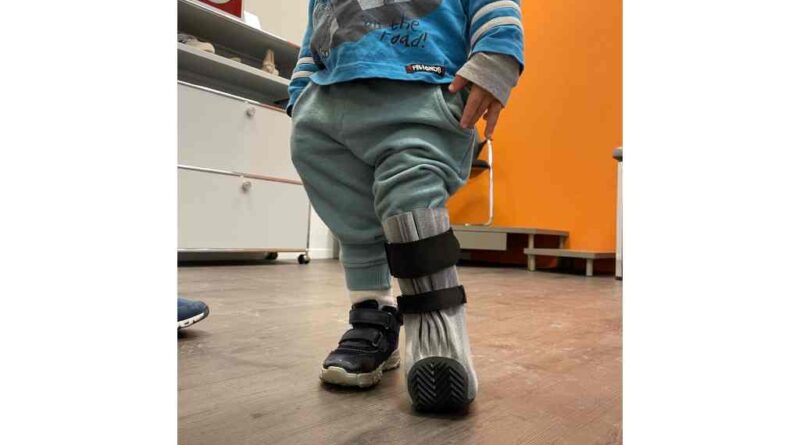
Eberle: Die Orthesentypen haben sich über die Jahre hinweg verändert. Anfänglich waren für den Knaben Lagerungsorthesen mit Redression notwendig (Abb. 6). Später bauten wir Orthesen nach einem Sarmiento-Prinzip (Abb. 7 und 8) mit zusätzlichem Schuhaufbau für den Beinlängenausgleich (Abb. 9). Auch Maßschuhe müssen je nach Deformität gebaut werden, wenn kein Schuhwerk um die Orthese passt (Abb. 10). Zu einem späteren Zeitpunkt, als die erste Verlängerungsoperation durchgeführt worden war, kreierten wir für die Mobilisierung eine Gehhilfe, welche wir direkt an den Fixateur Extern montiert haben (Abb. 11).
OT: Wie kommt der Junge mit der Versorgung zurecht?
Eberle: Die ausgelassene Aktivität und die unbändige Lebensfreude, die minimal gehaltenen Aktivitätseinschränkungen im Alltag wie auch das Vertrauen der zufriedenen Eltern sind die größte und erfreulichste Rückmeldung überhaupt.
OT: Mussten weitere Professionen in die Therapie des Patienten miteinbezogen werden?
Eberle/Manner: Physiotherapie wird bei Säuglingen und Kleinkindern mit Deformitäten, je nach Fall, eher selten verordnet. Durch die Entwicklung sind die Kinder ihre eigenen und besten Therapeuten, sie arrangieren sich mit den gegebenen Situationen in einer ihnen eigenen Unbefangenheit und Natürlichkeit. Kinder sind erfahrungsgemäß ausgesprochen smart und leben „einfach“ damit, sie sind „einfach“ so oder etwas „anders“. Schwierigkeiten und Probleme mit der Compliance treten meistens dann auf, wenn die Eltern und das Umfeld mit dem Handicap des Kindes hadern und das Kind dies spüren lassen. Vom Kleinkind- bis zum Erwachsenenalter durchlaufen die Betroffenen viele unterschiedliche Phasen der Akzeptanz. Wie sie diese Phasen erleben und verarbeiten, hängt besonders von der Unterstützung durch die Familie und Freunde ab.
OT: Wo liegen Grenzen der Versorgung von Kindern mit extrem ausgeprägten Deformitäten?
Eberle: Unser außergewöhnliches Handwerk erlaubt uns, viele Wege zu gehen, vieles auszuprobieren, viele neuen Technologien einzusetzen und experimentierfreudig zu sein. Grenzen können zum Beispiel in der Ästhetik der Hilfsmittel liegen, in der Compliance der Patienten und deren Angehörigen oder die Akzeptanz einer Beeinträchtigung. Auch dem Orthopäden und Orthopädietechniker sind in diesen Fragen und Anliegen manchmal leider die Hände gebunden.
Eberle/Manner: Bei Extremdeformitäten wie Amelien oder Aplasien fehlen oft Knochenstrukturen oder sogar ganze Gliedmaßen. Wir können sie nicht ersetzen, aber geradestellen und teilweise wahre Wunder bewirken. Trotzdem gelingt es uns auch heute noch nicht, für alle Patienten ein ästhetisches, funktionelles und zufriedenstellendes Ergebnis zu erreichen. Wir geben unser Bestes und setzen uns mit allen uns verfügbaren Mitteln und Möglichkeiten ein, den Kindern und deren Angehörigen den Weg in die Zukunft zu erleichtern. Ein lachendes Gesicht ist die Motivation, alles zu geben und nie nachzulassen, dieser zu den schönsten Tätigkeiten gehörenden Arbeit von ganzem Herzen nachzugehen.
Die Fragen stellte Pia Engelbrecht.
- KI bleibt weiter auf dem Vormarsch — 7. April 2026
- Nach FiKo-Bericht: Online-Talk gibt Überblick — 7. April 2026
- „P&O insights“ diskutiert Skolioseversorgung — 7. April 2026