Einleitung
Ein therapeutisch korrektes Orthesen-Konzept gewährleistet idealerweise, dass der Patient am Anfang der Therapie möglichst viel Unterstützung durch eine Orthese erhält. Bei Wirbelfrakturen – insbesondere im thorakolumbalen Übergangsbereich – ist zunächst eine stabile Überbrückung und Entlastung der Wirbelsäule vom Thorax bis zum Beckenkamm erforderlich.
Im Zuge des natürlichen Heilungsprozesses, unterstützt durch konsequente Physiotherapie und ggf. durch den Knochenaufbau fördernde Medikamente, wird der Stabilisierungsgrad des Patienten sukzessive wieder erhöht. Im Verlauf der Therapie sollte eine geeignete Orthese dem ständig zunehmenden Stabilisierungsgrad gerecht werden und deshalb über mehrere Stufen abbaubar sein.
Modulare Orthesen
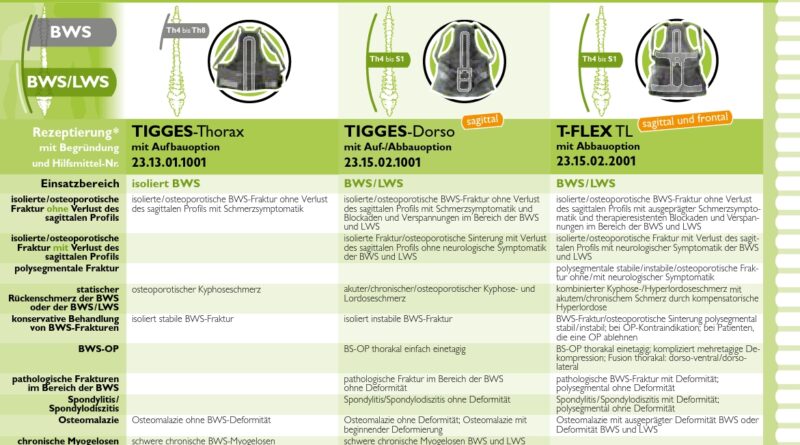
Thorakolumbalorthesen sollten nicht nur aus einem – in der ersten Therapiestufe – stabilisierenden Hilfsmittel bestehen, sondern die Möglichkeit eines Abbaus auf die einzelnen betroffenen Bereiche BWS oder LWS sowie eine therapeutisch korrekte Abschulung beinhalten. Im Gegensatz zu herkömmlichen Orthesen wurde durch den modularen Charakter der Tigges-Dorso (Aufrichtung nur in Sagittalebene) und T‑Flex TL (Aufrichtung in Sagittal- und Frontalebene) dieses erstmalig verwirklicht.
Die aufeinander abgestimmten Orthesen dieses Konzeptes sind miteinander kompatibel. Es gilt, neben der veränderten Wirbelsäulenstellung die verschiedenen ungünstigen Pathomechanismen mitzubehandeln, die im weiteren Verlauf zur Mehrbelastung mechanisch weniger widerstandsfähiger ventraler Wirbelkörperanteile führen können.
Die signifikante Verringerung der Rückenstreckerkraft ist nach Franck auf die Überdehnung der Rückenstreckermuskulatur zurückzuführen, gekoppelt mit einer Durchblutungsminderung 1. Frakturen, Fehleinstellung der Facetten der Wirbelgelenke bei Hyperlordose u. a., Irritationen von Kapseln und Bändern durch Überdehnung und Stauchung sowie die Situation der Streckmuskulatur führen regelmäßig zu großen Schmerzen. In wissenschaftlichen Studien konnte bereits exemplarisch für eine bauähnliche Orthese (Tigges T‑Flex B Überbrückungsorthese) eine Entlastung im lumbalen Wirbelsäulenbereich nachgewiesen werden, indem der Anpressdruck zwischen der Orthese und der lumbalen Körperoberfläche gemessen wurde 2.
Schmerztherapie
Die Wahrnehmung von Schmerz verändert nach Abendroth den Bewegungsablauf des Patienten. Die propriozeptive Information wird verringert bzw. verändert, was zu einer verringerten muskulären Stabilisierung mit segmentaler Instabilität führt. Dadurch erhöht sich die Frakturgefahr 3. Eine durch den Schmerz ausgelöste Bewegungseinschränkung, einhergehend mit inadäquater muskulärer Reizsetzung und Minderung der Durchblutung, verstärkt pathologische Prozesse 4. Zudem führt mangelnde Koordinationsfähigkeit zu erhöhter Sturzgefahr.
Neben der schmerztherapeutischen Behandlung und der Orthesenversorgung sind ein adäquates Muskelkraft- und Koordinationstraining sowie eine Haltungsschulung wichtige Grundvoraussetzungen für ein ausgewogenes Therapiekonzept.
Existierende harte lumbale oder thorakolumbale Orthesen werden teilweise in der akuten Schmerzphase bei Frakturen verwendet. Sie erfüllen hier zum Teil – aufgrund der eingebauten starren Elemente – die Aufgabe, eine mögliche Inklination des Patienten zu vermeiden.
Weiterhin existieren auf dem Markt weiche Orthesen, welche mithilfe passiver Konstruktionselemente der Kyphosierung entgegensteuern 5 6. Eine geeignete Thorakolumbalorthese soll zu Beginn der Therapie nicht nur die Kyphose selbst behandeln, sondern muss neben der Aufrichtung der BWS zur Reduktion der Hyperkyphose gleichzeitig eine Delordosierung erzielen, um der kompensatorischen Hyperlordose entgegenzuwirken.
Hierbei kann auf Grundlage der Indikationsleitline für Wirbelsäulenorthesen nach Krämer unterschieden werden (Abb. 1), ob bei leichteren Beschwerden eine Aufrichtung nur in der Sagittalebene ausreicht (Tigges-Dorso) oder ob bei schwereren Fällen eine Entlastung und Aufrichtung in Sagittal- und Frontalebene erforderlich ist (T‑Flex TL).
Der Stützbügel des BWS-Oberteils wird hierzu mit dem jeweiligen Delordosierungselement des LWS-Mieders so verbunden, dass eine maßgenaue Anpassung an die exakte Größe des Patienten möglich ist. Das Delordosierungselement der Tigges-Dorso stützt und entlastet hierbei nur in der Sagittalebene. Bei der T‑Flex TL erzielt der höhenverstellbare Kunststoffrahmen eine Aufrichtung und Entlastung in Sagittal- und Frontalebene.
Stufenweiser Abbau
Beide Wirbelsäulenorthesen können therapeutisch korrekt über einen 4- bzw. 3‑Stufen-Plan abgebaut werden. Die T‑Flex TL wird in der 2. Therapiestufe in die Tigges-Dorso umgebaut: Der Patient wird nur noch in der Sagittalebene aufgerichtet und entlastet.
In der nächsten Therapiestufe wird das BWS-Oberteil abgenommen, es verbleibt eine Lumbalstützorthese. In der letzten Therapiestufe verbleibt jeweils eine langfristig einsetzbare Wirbelsäulenstützbandage mit flexibler Rückenpelotte.
Die Orthese erzielt in beiden Fällen eine Bewegungseinschränkung in entlordosierender Position im Bereich der LWS. Somit erfolgt die notwendige Teilimmobilisation entlordosierend. Die Rotation ist eingeschränkt. Durch das verwendete elastische Material bleibt der Patient jedoch „teilaktiv”. Das Ausmaß muskulärer Atrophien wird minimiert, bei gezieltem zusätzlichem Training bzw. zusätzlicher Physiotherapie gegebenenfalls aufgehalten oder sogar ein Muskelaufbau durch die verbesserte Mobilisation des Patienten gefördert 7 8 9.
Die Patienten erhielten die oben genannten Orthesen in der konservativen oder operativen Therapie nach der Indikationsleitlinie nach Krämer 10. Das grundsätzliche Wirkprinzip für alle genannten und angewandten Orthesen wurde weiter oben ausführlich erläutert und dargestellt. Es kommen sowohl die Stabilisation als auch die Entlordosierung und die Entkyphosierung so korrekt zum Tragen.
Da funktionelle, aktive Übungen zur Kräftigung der Rumpfmuskulatur und die Einübung eines wirbelsäulenentlastenden Verhaltens in der Rehabilitation im Vordergrund stehen müssen 11, stellt die Erprobung und Verordnung von Hilfsmitteln ein wesentliches Element der therapeutischen Maßnahmen im Rahmen der Rehabilitation von Patienten mit Erkrankungen des Bewegungsapparates dar, wobei bei LWS-Beschwerden vor allem Lumbalorthesen empfohlen werden 12 13 14; vgl. dagegen 15.
Studienziel
Klinische Studien über den Erfolg solcher Verordnungen liegen bisher allerdings nur vereinzelt vor. Untersuchungen zur Abschulung einer Orthese sind bisher nicht in der Literatur zu verzeichnen, sodass hier vor allem ein großer Bedarf an weiteren Informationen vorliegt.
Aus diesen Gründen war das Ziel der vorliegenden Studie die Evaluierung der Effekte durch das Tragen einer modularen Orthese (Abb. 2) und der Auswirkungen eines konsequenten Tragens mit anschließendem sofortigem Absetzen im Vergleich zur stufenweisen Abschulung. Insbesondere sollte erstmalig der wissenschaftliche Nachweis für den therapeutischen Nutzen von abschulbaren Orthesen mit dieser prospektiv randomisierten, multizentrischen Studie erbracht werden.
Studiendesign und Methodik
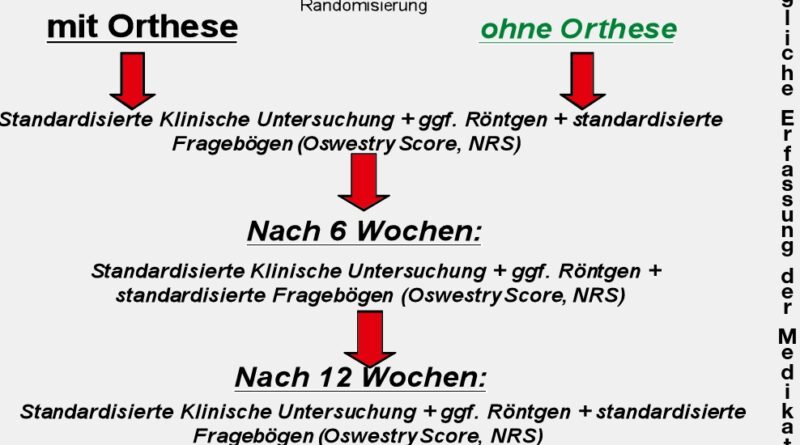
Die Einteilung der Probanden für die vorliegende Studie erfolgte prospektiv randomisiert und verblindet in drei Gruppen: zwei Versuchsgruppen mit Orthesenversorgung und eine Kontrollgruppe ohne Orthesenversorgung. Versuchsgruppe I erhielt die Orthese, die nach dem vorgegebenen Konzept sukzessive therapeutisch korrekt abgeschult wurde. Versuchsgruppe II bekam die Orthese ohne Abschulungskonzept, die Orthese wurde nach sechs Wochen konsequentem Tragen abgenommen. Die Kontrollgruppe erhielt keine Orthese. In allen anderen Parametern unterschieden sich die drei Gruppen nicht voneinander. Alle drei Gruppen wurden bis auf die Orthesenversorgung identisch therapiert.
Die Patienten wurden entsprechend der Indikation der beschriebenen Orthesen, siehe auch Indikationsleitlinie nach Krämer (siehe Abb. 1), durch orthopädische Facharztpraxen und orthopädische Kliniken einschließlich Universitätskliniken akquiriert und versorgt. Die Auswahl der Patientenstichprobe erfolgte durch spezialisierte Fachärzte – ausschließlich Orthopäden oder Orthopäden und Unfallchirurgen – unter Bezugnahme auf definierte Ein- und Ausschlusskriterien.
In allen drei Gruppen wurde eine regelmäßige Physiotherapie entweder während des stationären Aufenthaltes täglich oder später ambulant ein- bis zweimal wöchentlich durchgeführt, in der Regel begleitet von einer peroralen analgetischen Medikation. Diese beruhte zumeist auf den aktuellen Therapieabläufen einer fachorthopädischen Behandlung 16 17. Die Behandlung mittels Physiotherapie und Medikamenten war unabhängig von der orthetischen Versorgung und in allen drei Gruppen identisch. Sie basierte auf den ärztlichen Vorgaben der Therapierenden und war nicht durch das Studiendesign vorgegeben, wurde aber minutiös dokumentiert.
Da die Studie von ihrer Konzeption und ihrem Design her keinen Einfluss auf die klinikinternen Behandlungsabläufe haben sollte und konnte, sondern sich ausschließlich auf die Orthesentypverordnung und ‑abschulung bezog und beziehen sollte, wurde auf diesen Einfluss bewusst verzichtet.
Zeitplan
Die Tragedauer und das Behandlungsregime der Orthesenversorgung umfasste einen Drei-Stufen-Plan mit zwei Therapiestufen (Abb. 3). Zum Zeitpunkt T0 wurde die Orthese angepasst. Bis zum Zeitpunkt T1 – 6 Wochen nach Anpassung – wurde diese konsequent getragen. Ab hier unterschieden sich Versuchsgruppe I und II: Versuchsgruppe I mit Abschulung baute die Orthese konsekutiv bis zur Woche 6 ab. Versuchsgruppe II ohne Abschulung trug die entsprechende Orthese bis zur Woche 6, um sie dann komplett abzunehmen. Dieser Zeitpunkt wurde als T2 definiert.
Sowohl zu Studienbeginn als auch zur Nachuntersuchung nach 6 Wochen und nach 12 Wochen war eine fachärztliche, standardisierte körperliche Untersuchung vorgesehen, bei entsprechender Indikation einschließlich einer Röntgenkontrolle. Parallel zu den eingesetzten standardisierten Untersuchungsbögen und Fragebögen (Oswestry Score, NRS u. a.) wurden multiple weitere Parameter erfasst, unter anderem die Parameter Schmerzreduktion, Tragehäufigkeit und subjektive Wirksamkeit der Orthese, Compliance und Analgetikaverbrauch sowie AU-Tage. Es wurde während des gesamten Untersuchungszeitraums täglich ein Medikamententagebuch geführt. Die Ergebnisse wurden ab einem Wert von p ≤ 0.5 als signifikant angenommen.
Probandenauswahl
Es wurden insgesamt 400 Probanden in die Studie aufgenommen, 382 gelangten zur endgültigen Auswertung. Als Einschlusskriterium diente eine der Indikationsleitlinie entsprechende Diagnose (siehe Abb. 1). Zudem musste die Schmerzstärke vor Studienbeginn größer oder gleich fünf auf der NRS betragen, und der Patient musste innerhalb der letzten 12 Monate orthesenfrei gewesen sein.
Ausschlusskriterien für diese Studie waren ein sehr schlechter Allgemeinzustand, ein Schmerzrating unter fünf, Verdacht auf eine Tumorerkrankung sowie Abdominalerkrankungen oder andere Kontraindikationen, die eine Verordnung einer der beiden Tigges-Orthesen verhinderten. Personen, die die Einschlusskriterien erfüllten, wurden somit nach der Aufklärung über den Aufbau und Sinn dieser Studie mit ihrem Einverständnis in die Studie eingeschlossen.
Nutzen für die Studienteilnehmer
Die Untersuchung erfolgte in Zusammenarbeit mit verschiedenen fachärztlichen Praxen und Kliniken einschließlich Universitätskliniken. Die Dateneingabe und die wissenschaftliche Auswertung der Daten wurde durch die Abteilung für Prävention und Rehabilitation der Universität Bochum durchgeführt. Den Studienteilnehmern entstanden keine Kosten. Bei einer Ablehnung der Krankenkasse zur Orthesenversorgung wurde die Orthese kostenlos zur Verfügung gestellt. Dies galt ebenso für die Probanden der Wartekontrollgruppe, die nach Beendigung der Studiendauer ebenfalls mit einer Orthese versorgt wurden, damit ihnen der Nutzen einer solchen nicht verwehrt wird. Jeder Teilnehmer konnte zu jeder Zeit und ohne Angabe von Gründen die Untersuchung abbrechen. Die gegebenenfalls erwünschte Weiterbehandlung in einer der drei Gruppen blieb hiervon unbeeinträchtigt.
Dokumentation, Datenverarbeitung und Statistik
Die Dokumentation erfolgte anhand von standardisierten Frage- und Untersuchungsbögen. Für die statistische Auswertung wurde das Statistikprogramm SPSS (Statistical Package for the Social Sciences) eingesetzt. Die Ergebnisse wurden sowohl mit parametrischen Testverfahren (z. B. T‑Test für zwei unabhängige Stichproben) als auch mit nichtparametrischen Testverfahren (z. B. Mann-Whitney-U-Test für unabhängige Stichproben) auf deutliche Unterschiede überprüft.
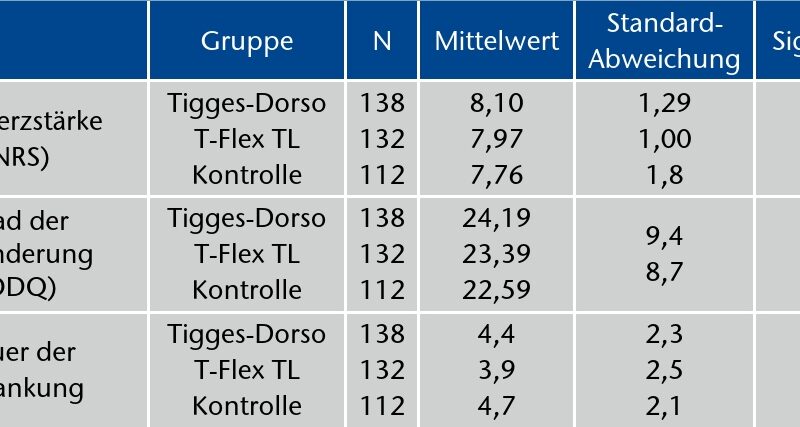
Um statistisch signifikante Aussagen treffen zu können, war eine Mindest-Gruppengröße von jeweils 40 Probanden erforderlich. Diese wurde mit den vorhandenen Fallzahlen deutlich übertroffen: Versuchsgruppe I (mit Orthese und Abschulung) umfasste n = 138 Probanden, davon n = 68 in der Tigges-Dorso-Versorgung und n = 70 in der T‑Flex TL-Orthesenuntergruppe. Die Versuchsgruppe II mit Orthese und ohne Abschulung umfasste n = 132 Probanden, davon kamen n = 64 mit der Tigges-Dorso und n = 68 mit der T‑Flex TL-Orthese in die valide Auswertung. In der Kontrollgruppe ohne Orthese kamen n = 112 Probanden zur endgültigen und vollständigen Auswertung. N = 18 Probanden brachen die Studie ab, teilweise wegen Umzugs, teilweise, weil die Fragebögen bzw. Medikamententagebücher nicht vollständig ausgefüllt wurden. Es erfolgte kein Studienabbruch aufgrund unerwünschter Nebenwirkungen durch die Orthesenversorgung.
Auswertung
Die Auswertung der erhobenen Daten wurde entsprechend der beschriebenen Methodik durchgeführt. Die Wirksamkeit der Orthesen auf Wirbelsäulenhaltung, Beschwerdesymptomatik und Immobilisierung wurde bei 382 Patienten mit dem Durchschnittsalter 53,4 Jahre ± 12,5 (Standardabweichung) komplett evaluiert.
Im Durchschnitt litten die an der Studie teilnehmenden Patienten vorher bereits 4,6 Jahre an erheblichen Rückenschmerzen.
Aussagen über die beiden Gruppen
Neben den oben genannten Merkmalen wurden alle anderen erhobenen Merkmale ebenfalls auf signifikante Unterschiede zum Messzeitpunkt T0 zwischen den Gruppen überprüft. Dabei wurden alle intervall- bzw. verhältnisskalierten Variablen mittels T‑Test für unabhängige Stichproben, nominal skalierte Variablen mittels χ2-Test und ordinal skalierte Variablen mittels Mann-Whitney-U-Test kontrolliert.
Es ist davon auszugehen, dass aufgrund der Randomisierung keine signifikanten Unterschiede beobachtet werden können. Nach diesem Prinzip wurden die Gruppen auch zu den anderen Messzeitpunkten untersucht.
Zur Überprüfung einer signifikanten Veränderung der einzelnen Merkmale durch die Therapie innerhalb der Gruppen wurde für alle intervall- bzw. verhältnisskalierten Variablen der T‑Test für abhängige Stichproben eingesetzt. Der Wilcoxon-Test wurde für ordinal skalierte Variablen verwandt. Ergebnisse mit einem p ≤ 0.05 wurden als signifikant angenommen. Wie erwartet ergaben sich keine signifikanten Unterschiede zum Ausgangsmesszeitpunkt T0 (Tab. 1).
Aufgrund der dargestellten Ergebnisse ist davon auszugehen, dass alle möglichen erheblichen Unterschiede zwischen den Gruppen ausschließlich auf die unterschiedlichen Behandlungsprinzipien im Sinne der Orthesenversorgung zurückzuführen sind.
Diagnosen
Die erhobenen Diagnosen teilten sich prozentual auf in folgende:
- osteoporotische Frakturen, isoliert bis multipel 61 %
- pathologische Fraktur/en der BWS ohne Deformität 3 %
- frische traumatische, stabile monosegmentale Frakturen 15 %
- schwere chronische Myogelosen der BWS und/oder LWS 4 %
- akute/chronische Kyphose-/Lordoseschmerzen mit Verlust des sagittalen und/oder frontalen Profils 7 %
- Spondylodiszitis mit Deformität oder polysegmentale Deformität 10 %
Ergebnisse
Schmerzempfindung
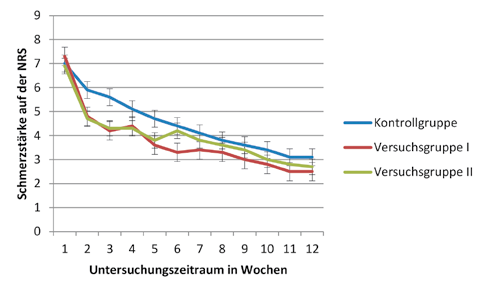
Im Verlauf zeigte sich eine signifikante Schmerzreduktion der Patienten nach Anlegen der Orthese in beiden Versuchsgruppen, gemessen mit der Numerischen Schmerzskala (NRS). Nach 6 Wochen zeigten die Patienten mit therapeutisch korrekter Abschulung im Vergleich zu denen ohne Abschulung eine weitere erhebliche Schmerzreduktion über die Zeit, eine Verbesserung der subjektiven Befindlichkeit sowie eine sehr gute Compliance in beiden Gruppen. Insbesondere konnte in Versuchsgruppe II ohne korrekte Abschulung im Vergleich zur Versuchsgruppe I mit therapeutisch korrekter, sukzessiver Abschulung eine vorübergehende Beschwerdezunahme nach Orthesenabnahme belegt werden.
Zum Ende des Beobachtungszeitraumes nach 12 Wochen unterschieden sich die beiden Versuchsgruppen in der Schmerzintensität nicht mehr signifikant voneinander. Zum Messzeitpunkt NRS1 (T0) ist die quantitative Schmerzstärke in der Versuchsgruppe auf einem Niveau von p < 0.001. Ab NRS 3 (nach 3 Wochen) unterscheiden sich die Gruppen zu allen Messzeitpunkten erheblich voneinander. Die Patienten in den Versuchsgruppen geben signifikant weniger Schmerzen an als in der Kontrollgruppe. Dieser Unterschied ist für alle Messzeitpunkte konstant auf einem Niveau von p < 0.001 deutlich. Die Überprüfung der Mittelwertunterschiede erfolgte mittels T‑Test für unabhängige Stichproben.
Um zu belegen, dass eine Reduktion der Schmerzen nicht auf erhöhtem Medikamenten-Verbrauch beruht, wurde dieser dokumentiert und in die Auswertung einbezogen. Die Ergebnisse belegen während des Tragens der Orthese bei allen Aktivitäten eine erhebliche Schmerzreduktion und zeigen eine Überlegenheit der modular eingesetzten Form mit therapeutisch korrekter Abschulung im Vergleich zum konventionellen Absetzen des Hilfsmittels ohne Abschulung (Abb. 4).
Allgemeines Patientenfeedback
Bei jeder Hilfsmittelverordnung ist die Akzeptanz durch den Patienten von entscheidender Bedeutung. So wurde im Fragebogen auch nach der Tragehäufigkeit und der Nützlichkeit der Orthesen im Alltag gefragt. Die Ergebnisse zeigen insgesamt eine sehr gute Akzeptanz.
Die Patienten der Versuchsgruppen I und II bescheinigten den eingesetzten Orthesen nach 6 Wochen eine subjektiv wahrgenommene Wirksamkeit. 66,7 % stuften diese als sehr gut oder gut und 33,3 % als leicht wirksam ein. Keiner der Befragten gab an, dass sie nicht wirksam sei. Auch diese Antwortalternative war vorgesehen.
Der Oswestry-Score
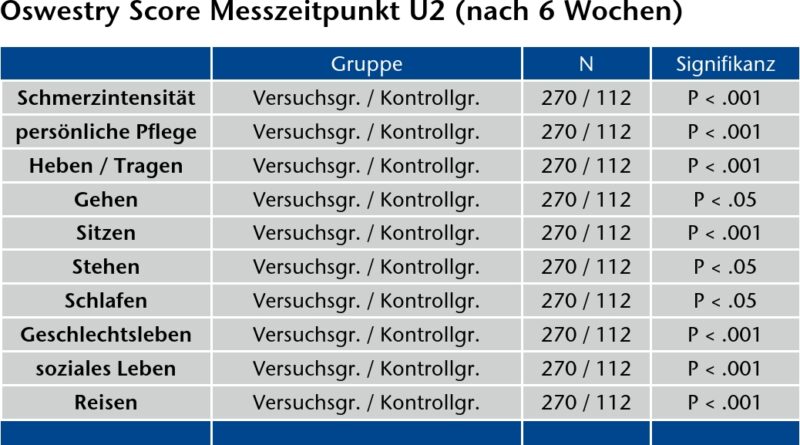
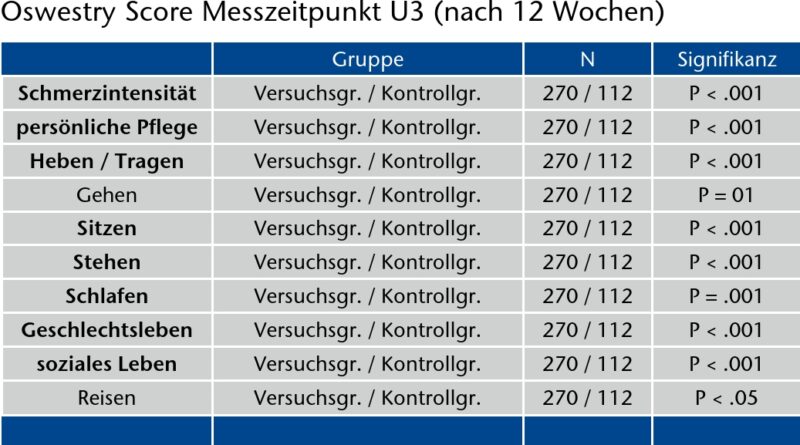
Neben der Schmerzintensität wurden die mit Orthese versorgten Gruppen (Versuchsgruppen I und II) mit der unversorgten Kontrollgruppe anhand der zehn Kategorien des Oswestry-Scores (Oswestry Disability Questionnaire, ODQ) zu drei Messzeitpunkten miteinander verglichen 18. Zum ersten Messzeitpunkt unterschieden sich diese beiden Gruppen nicht voneinander. Zum zweiten Messzeitpunkt, nach 6 Wochen, ergab sich ein anderes Bild: Hier unterschieden sich die Versuchsgruppen signifikant von der Kontrollgruppe in allen Kategorien, wobei die Versuchsgruppen eine deutlich bessere Funktionalität zu verzeichnen hatten. Dies betraf die Kategorie Gehen bei p > 0.05 ebenso wie die Kategorien Stehen und Schlafen. Für alle anderen Kategorien war dies auf einem Niveau von p < 0.001 deutlich. Nach 12 Wochen galt dies immer noch mit Ausnahme der Items Gehen und Reisen. Hier konnte mittels des Mann-Whitney-U-Tests kein signifikanter Unterschied ermittelt werden (Abb. 5a u. b).
Weitere Daten
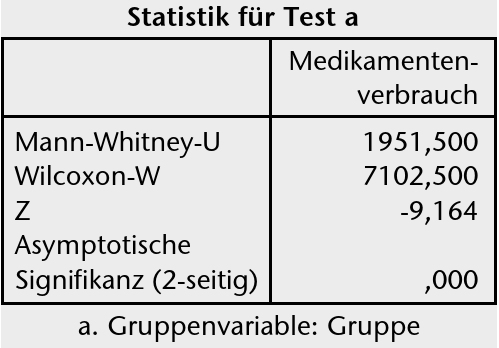
Die Einnahme von Schmerzmitteln während der gesamten Studie wurde nicht eingeschränkt, sondern entsprechend der jeweiligen medizinischen Indikation verordnet bzw. bestehende Medikationen fortgeführt. Um zu belegen, dass eine Reduktion der Schmerzen nicht auf einem erhöhten Medikamentenverbrauch beruhte, wurde dieser täglich über den gesamten Studienzeitraum mittels eines Schmerztagebuches sorgfältig dokumentiert. Am häufigsten wurde von den Fachärzten NSAR eingesetzt, insbesondere Ibuprofen und Diclofenac, gefolgt von Paracetamol und Metamizol. Parallel zur Schmerzreduktion in den Versuchsgruppen entwickelte sich der Medikamentenverbrauch bezogen auf Analgetika nach 6 Wochen: Die Mehrzahl der Patienten konnte ihre Medikamentendosis stark reduzieren. Anders in der Kontrollgruppe: Hier kam es zu deutlich weniger Analgetikareduktionen im Vergleich zu den Versuchsgruppen. Dieser Unterschied zwischen den Gruppen ist auf einem Niveau von p < 0.001 signifikant.
Der Tragekomfort wurde als überdurchschnittlich hoch angegeben, führte zu einer hohen Compliance und förderte ein dauerhaftes Tragen mit der erwünschten Wirkung und Effizienz. Unerwünschte Begleiterscheinungen waren nicht zu erwarten und traten auch nicht auf. Die Auswertung der ausgefüllten Fragebögen belegt eine zeitnahe Minderung der Schmerzen nach Anlegen der Orthese. Dies lag möglicherweise daran, dass die Aufrichtung knöcherne und Weichteilstrukturen entlastete, und führte laut der Fragebögen und übereinstimmend im Oswestry-Score zu einer deutlichen Funktionsverbesserung.
Fazit
In dieser Studie wiesen die Patienten der Versuchsgruppen nach sechs Wochen eine signifikant bessere Funktionalität in allen Subskalen des Oswestry Scores (ODQ) auf im Vergleich zur Kontrollgruppe ohne Orthesenversorgung. Nach 12 Wochen hielt dieser Effekt immer noch an. Die Versuchsgruppe mit Orthesenversorgung und konsequenter Abschulung erzielte bessere Ergebnisse in den Schmerz- und Funktionsmessungen als diejenigen mit Orthese ohne Abschulung. Alle Patienten, die mit modularer Orthese versorgt waren, waren in den Ergebnissen bezogen auf diese Zielkriterien denen der Kontrollgruppe ohne Orthese erheblich überlegen. Die Überprüfung des Medikamentenverbrauchs ergab für die Versuchsgruppen eine signifikante Reduktion auf einem Niveau von p < 0.001 (Abb. 6). Grundsätzlich ist die Verordnung einer Thorakolumbalorthese nebenwirkungsfrei und damit vorteilhaft. Neben nachgewiesenen Effekten der orthetischen Hilfsmittelversorgung auf den Bereich Funktionsverbesserung unter Alltagsbedingungen lassen die hier vorgestellten Ergebnisse auf einen positiven Nutzen der therapeutisch korrekten Abschulung mit hoher Patientencompliance schließen. Dies dokumentiert nicht nur eine subjektiv empfundene, sondern auch eine objektiv messbare Wirkung der modularen Orthesen.
Die Autorin:
Dr. med. Cordelia Schott, geb. Becker
Fachärztin für Orthopädie, Sportmedizin, Chirotherapie, Akupunktur, Naturheilverfahren, Spezielle Schmerztherapie
Hindenburgstraße 27
45127 Essen
info@dr-cordelia-schott.de
Begutachteter Artikel/reviewed paper
Schott C. Signifikante Schmerzreduktion bei simultaner Funktionsverbesserung durch modulare Orthesen – Eine prospektiv randomisierte Studie. Orthopädie Technik, 2014; 65 (1): 44–51
- Dynamische Unterschenkelorthese in Prepreg-Technik nach Hafkemeyer – Konstruktionsmerkmale, Indikationen, Variationsmöglichkeiten — 3. April 2024
- Bringt die Stand- und Schwungphasenkontrolle einen Vorteil bei KAFO-Trägern? Ergebnisse einer internationalen randomisiert-kontrollierten Studie — 3. April 2024
- Dynamische CDS-Knieredressionsorthesen bei Kindern und Jugendlichen mit Cerebralparese GMFCS-Level II–III — 3. April 2024
- Franck H, Hohmann W: Erniedrigte Rückenkraft bei Patienten mit Osteoporose – Vergleich von unterschiedlichen randomisierten Therapiestrategien. Poster bei „Osteologie 2000”, Würzburg: 2000
- Höfer S, Siemsen CH. Biomechanischer Wirkungsnachweis einer Lendenwirbelsäulen-Entlastungsorthese zur Kreuzschmerzbehandlung. Z Orthop Unfall, 2008; 146: 439–443
- Abendroth K, Hübscher J, Puta C. Rolle der Propriozeption bei Osteoporose-bedingten Frakturen. Poster bei „Osteologie 2000”, Würzburg: 2000
- Locher H. Die Rolle der inhibitorischen Interneurone in der orthopädischen Schmerztherapie. Darstellung unter besonderer Berücksichtigung der reflextherapeutischen Verfahren. Man Med Osteopath Med, 2001; 39: 11–13
- Berger J. Technische Mechanik für Ingenieure. Band 1: Statik. Braunschweig: Vieweg Verlag, 1991; 30 ff.
- Heidelberg M, Thorwesten L, Völker K. Der Einfluss von Lumbalbandagen auf die maximale isokinetische Kraftfähigkeit der Rumpfflexoren und ‑extensoren bei Rückengesunden und Patienten mit Lumbalgien. Schriftl. Hausarbeit im Rahmen der 1. Staatsprüfung Westfälische Wilhelms-Universität Münster, Nov. 1998
- Koppetsch GP. Therapeutisch korrekte Abschulung von Lumbalorthesen. Orthopädie Technik 2003; 54 (1): 96–101
- Ludwig J et al. Die Bandagenversorgung bei degenerativer Wirbelsäulen-Erkrankung. Orthopädie Technik 1995; 46 (4): 314–316
- Krämer J. Bandscheibenbedingte Erkrankungen. Ursachen, Diagnose, Behandlung, Vorbeugung, Begutachtung. 5., überarb. Aufl., Stuttgart: Thieme Verlag, 2006
- Krämer J. Bandscheibenbedingte Erkrankungen. Ursachen, Diagnose, Behandlung, Vorbeugung, Begutachtung. 5., überarb. Aufl., Stuttgart: Thieme Verlag, 2006
- Bauer L. Anpassung der Lendenwirbelsäule im Finite-Elemente-Modell an die reale Belastung. Berlin: 2003
- Abendroth K, Hübscher J, Puta C. Rolle der Propriozeption bei Osteoporose-bedingten Frakturen. Poster bei „Osteologie 2000”, Würzburg: 2000
- Heidelberg M, Thorwesten L, Völker K. Der Einfluss von Lumbalbandagen auf die maximale isokinetische Kraftfähigkeit der Rumpfflexoren und ‑extensoren bei Rückengesunden und Patienten mit Lumbalgien. Schriftl. Hausarbeit im Rahmen der 1. Staatsprüfung Westfälische Wilhelms-Universität Münster, Nov. 1998
- Fairbank J, Pynsent B. The Oswestry Disability Index. Spine, 2000; 25: 2940–2953
- Bauer L. Anpassung der Lendenwirbelsäule im Finite-Elemente-Modell an die reale Belastung. Berlin: 2003
- Krämer J. Bandscheibenbedingte Erkrankungen. Ursachen, Diagnose, Behandlung, Vorbeugung, Begutachtung. 5., überarb. Aufl., Stuttgart: Thieme Verlag, 2006
- Krämer J, Nentwig C. Orthopädische Schmerztherapie. Enke Verlag, 1999
- Himmelreich H, Stefanicki E, Banzer W. Die Ultraschallgesteuerte Anthropometrie (UGA) – Zur Entwicklung eines neuen Verfahrens in der Asymmetriediagnostik Sportverl. Sportschad., 1998; 2: 60–65